Không dao kéo, không những đường mổ dài, họ lặng lẽ khoác lên mình bộ áo chì nặng trĩu, tỉ mẩn luồn những ống thông siêu nhỏ vào tận cùng ngõ ngách cơ thể. Tại Trung tâm Chẩn đoán hình ảnh và Điện quang can thiệp – Bệnh viện Đa khoa Tâm Anh TP.HCM, những “chiến binh” ấy đang ngày đêm vẽ lại “bản đồ” sự sống cho người bệnh.

TIÊN PHONG CÔNG NGHỆ ĐỈNH CAO, KỲ TÍCH Y KHOA VÌ NGƯỜI BỆNH
Hai giờ sáng, tiếng chuông báo hiệu khẩn phá tan không gian tĩnh mịch của phòng trực. Một ca cấp cứu khẩn cấp: Bệnh nhân nam (50 tuổi) nhập viện trong tình trạng đau bụng dữ dội, mạch nhanh, huyết áp tụt sâu, da niêm nhợt nhạt. Hình ảnh CT cho thấy người bệnh có khối u gan đa ổ. Ổ lớn có kích thước lên đến gần 18cm, kèm khoảng một lít dịch máu tràn ngập trong ổ bụng. Bệnh nhân đang sốc mất máu, nguy cơ tổn thương đến các cơ quan và suy đa tạng, tính mạng chỉ còn tính bằng phút.
Bệnh viện lập tức kích hoạt quy trình khẩn, các bác sĩ khẩn trương hồi sức, truyền máu, chụp và can thiệp nút mạch cầm máu cấp cứu. Ê-kíp can thiệp mạch tức được kích hoạt. Dưới ánh đèn của phòng DSA, BS.CKII Thi Văn Gừng, Phó Giám đốc Trung tâm can thiệp mạch, Trưởng Đơn vị Can thiệp nội mạch, Trung tâm Chẩn đoán hình ảnh & Điện quang, Bệnh viện Đa khoa Tâm Anh TP.HCM cùng các cộng sự nhanh chóng bắt tay vào ca can thiệp.
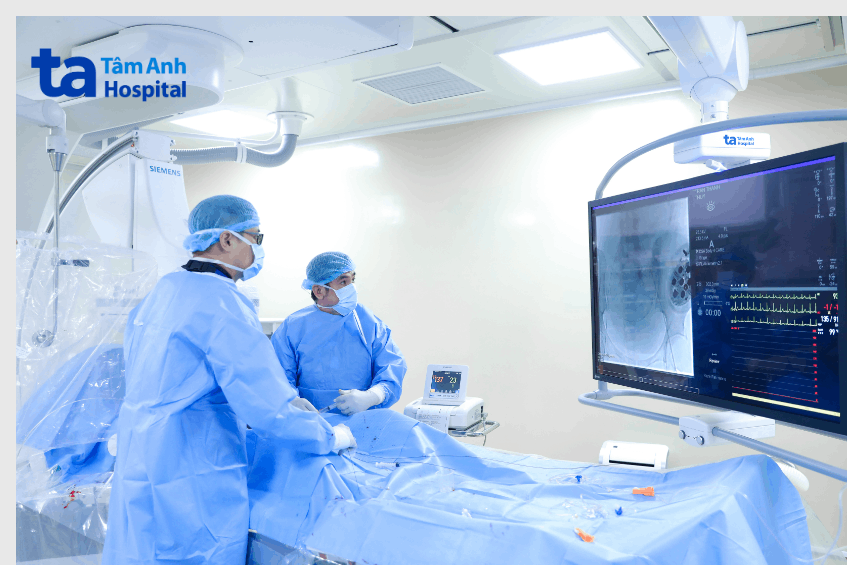
Nhờ sự hỗ trợ đắc lực của hệ thống chụp mạch máu số hóa xóa nền DSA và phần mềm tích hợp trí tuệ nhân tạo (AI), đường đi đến khối u được vẽ ra rõ nét. Bác sĩ Gừng khéo léo đưa ống thông siêu nhỏ qua đường động mạch đùi, di chuyển trong lòng mạch, tiếp cận chính xác vị trí khối u và mạch máu vỡ, bơm vật liệu nút mạch để bịt kín lỗ thủng. Dòng máu ngưng chảy, huyết áp bệnh nhân nhích dần lên ngay trên bàn can thiệp. Sáng hôm sau, người bệnh đã tỉnh táo, mạch huyết áp ổn định và xuất viện chỉ sau vài ngày.
“Trước đây, với những ca u gan vỡ như thế này, nếu không có can thiệp nội mạch, bệnh nhân buộc phải trải qua đại phẫu. Một đàn anh trong nghề từng nói vui mà thật rằng: Phẫu thuật kiểu cũ là ‘đi vào hai chân nhưng đi ra bốn chân’, ý nói hậu phẫu rất nặng nề, hồi phục khó khăn, người bệnh phải phụ thuộc vào xe lăn và giường bệnh. Còn ngày nay, nhiệm vụ của chúng tôi là để bệnh nhân ‘đi vào hai chân và đi ra cũng phải bằng hai chân’, khỏe mạnh và nguyên vẹn”, Bác sĩ Gừng chia sẻ.
Theo bác sĩ Gừng, những tình huống như vậy không phải cá biệt. Với 35 năm kinh nghiệm trong lĩnh vực Chẩn đoán hình ảnh và Điện quang Can thiệp, bác sĩ Gừng đã gặp và điều trị cho không ít trường hợp người bệnh vỡ u, xuất huyết, ho ra máu ồ ạt, huyết áp tụt sâu. Nhưng ngay khi nhánh mạch chảy máu được bít lại, mạch và huyết áp cải thiện tức thì.
“Có những ca ho ra máu số lượng lớn, ảnh hưởng huyết động, đe dọa tính mạng. Khi giải thích, không phải người bệnh nào cũng hiểu hết lợi ích của phương pháp nút mạch. Trong lúc họ còn lưỡng lự, chúng tôi phải phân tích rõ đây là giải pháp hiện tại có thể giúp kiểm soát chảy máu và tăng cơ hội cứu sống. Quyết định cuối cùng luôn là sự đồng thuận giữa bác sĩ và người bệnh hoặc gia đình”, bác sĩ Gừng chia sẻ.
Không chỉ các ca ho ra máu, chấn thương gan, chấn thương thận hoặc biến chứng sau phẫu thuật cũng là những trường hợp thường gặp cần chỉ định nút mạch. Bác sĩ Gừng nhớ lại một ca tiểu ra máu nặng. Người bệnh chảy máu nhiều, ảnh hưởng huyết động và được can thiệp khẩn cấp trong đêm. Hình ảnh chụp mạch phát hiện một giả phình động mạch thận, nguyên nhân gây chảy máu. Ê-kíp sử dụng vật liệu nút mạch để tắc chính xác vị trí tổn thương. Ngày hôm sau, người bệnh tiểu trong trở lại, mạch và huyết áp ổn định.
Điểm chung của những ca bệnh này là nếu không kiểm soát nguồn chảy máu kịp thời, nguy cơ sốc mất máu, suy đa tạng và diễn tiến xấu là rất lớn. “Có ca, huyết áp tăng lên ngay trong lúc đang can thiệp. Đó là khoảnh khắc rất rõ ràng cho thấy mình đã đi đúng hướng”, bác sĩ Gừng chia sẻ.

Trong những phòng can thiệp sáng đèn giữa đêm, triết lý “vào hai chân, ra hai chân” không chỉ là mô tả kỹ thuật. Đó là cách tiếp cận ít xâm lấn, giảm sang chấn, nhưng đòi hỏi sự chính xác tuyệt đối. Mỗi quyết định đều phải cân nhắc giữa thời gian, nguy cơ và cơ hội sống còn.
Theo bác sĩ Thi Văn Gừng, công việc của ê-kíp can thiệp nội mạch tại Bệnh viện Đa khoa Tâm Anh luôn đòi hỏi sự chuẩn xác đến từng milimet. Ở đây, mỗi ca bệnh được cá thể hóa, từ lựa chọn đường vào mạch máu đến từng loại dụng cụ sử dụng.
Bác sĩ Gừng cho biết trước đây trong can thiệp các tạng, ống thông 2.7 Fr từng được sử dụng khá phổ biến. Tuy nhiên, yêu cầu hiện nay là phải đi sâu hơn vào các nhánh mạch rất nhỏ để xử trí đúng vị trí tổn thương và hạn chế tối đa ảnh hưởng đến mô lành. Vì vậy, Bệnh viện Đa khoa Tâm Anh TP.HCM luôn ưu tiên các vi ống thông 1.7 Fr hoặc 1.9 Fr; các ống thông trên 2.0 Fr hầu như không còn được lựa chọn trong nhiều chỉ định do khó đạt được độ “siêu chọn lọc” cần thiết.
Mỗi trường hợp cần can thiệp tại Bệnh viện Đa khoa Tâm Anh TP.HCM đều được lên kế hoạch chi tiết từ trước. Người bệnh cần loại ống thông nào, kích thước bao nhiêu, stent dài và đường kính ra sao… đều được xác định cụ thể. Danh mục dụng cụ được liệt kê theo từng ca; nếu chưa có sẵn, bệnh viện chủ động làm việc với hãng để cung ứng đúng loại phù hợp.
“Chúng tôi lựa chọn dụng cụ theo từng cá thể. Bệnh nhân cần loại nào thì chuẩn bị đúng loại đó, không thay thế bằng phương án gần giống,” bác sĩ Gừng cho biết.
Cách tiếp cận này nhằm đảm bảo dụng cụ phù hợp tối đa với giải phẫu và đặc điểm tổn thương của từng người bệnh. Trong can thiệp nội mạch, sai lệch nhỏ về kích thước hoặc độ linh hoạt của ống thông cũng có thể ảnh hưởng đến khả năng tiếp cận nhánh mạch đích. Do đó, sự chuẩn bị kỹ lưỡng trước mỗi ca được xem là một phần quan trọng của quy trình điều trị.

Trong hành trình 35 năm gắn bó với nghề, có những bệnh nhân đã trở thành “người thân” của Bác sĩ Gừng. Ông nhớ mãi về một bệnh nhân u gan đã cùng ông chiến đấu suốt 20 năm ròng rã.
Người bệnh tình cờ được phát hiện khối u kích thước 1-2 cm khi khám sức khỏe tổng quát. Ban đầu, người bệnh được chỉ định phẫu thuật hoặc đốt u, nhưng do vị trí khó quan sát trên siêu âm và tâm lý e ngại “đụng dao kéo”, nên sau khi nghe tư vấn người bệnh đã lựa chọn nút mạch hóa chất (TACE).
Sau lần can thiệp đầu tiên, khối u ngấm thuốc kháng ung thư và co nhỏ lại. Đến 3 năm sau, người bệnh xuất hiện thêm các nốt mới, ê-kíp tiếp tục xử lý. Cứ như vậy, trung bình 3 tháng người bệnh tái khám một lần; trong gần 20 năm, ông đã trải qua hơn mười lần nút mạch TACE. Các nốt cũ được kiểm soát, nốt mới xuất hiện thì tiếp tục can thiệp.
Theo bác sĩ Gừng, yếu tố phát hiện sớm và can thiệp kịp thời đóng vai trò quan trọng trong việc kéo dài thời gian sống. Trước đây, nhiều trường hợp ung thư gan được chẩn đoán ở giai đoạn muộn, tiên lượng sống hạn chế. Ở ca bệnh này, nhờ phát hiện sớm và điều trị liên tục, thời gian sống được kéo dài đáng kể. Ở lần liên lạc gần đây, người bệnh đã gần 70 tuổi, vẫn duy trì sức khỏe tương đối ổn định.
“Từ một người ngỡ đã mang án tử, ông ấy sống khỏe mạnh thêm 20 năm, chứng kiến con cháu trưởng thành. Đó là minh chứng rất rõ cho giá trị của ngành Can thiệp mạch: kéo dài sự sống và chất lượng sống cho người bệnh”, giọng bác sĩ Gừng xúc động.
Không chỉ đồng hành cùng những ca bệnh kéo dài nhiều năm, bác sĩ Gừng còn thường xuyên nhận được lời tri ân từ những người bệnh vừa trở về từ ‘cửa tử’. Mới đây, bác sĩ cùng ê-kíp đã can thiệp thành công cho một sản phụ mang thai lần ba bị nhau tiền đạo kèm nhau cài răng lược.
Nhau cài răng lược là một trong những tai biến sản khoa nghiêm trọng nhất, thường xảy ra ở thai phụ có tiền căn mổ lấy thai hoặc bóc u xơ. Ở thai phụ bình thường, sau khi sinh, bánh nhau sẽ tự bong và sổ ra ngoài. Tuy nhiên, với tình trạng này, bánh nhau bám chặt không thể bong, nguy cơ cao gây băng huyết ồ ạt sau sinh, thậm chí làm tổn thương bàng quang và niệu quản trong quá trình phẫu thuật.
Đánh giá đây là một cuộc đại phẫu với rủi ro rất cao, bác sĩ Thi Văn Gừng nhận định nếu mổ theo cách thông thường, sản phụ sẽ mất một lượng máu khổng lồ. Do đó, ê-kíp can thiệp nội mạch và ê-kíp phẫu thuật đã hội chẩn và đi đến quyết định: đặt bóng chèn động mạch chậu trong ngay trước khi mổ bắt thai. “Đây là bệnh nhân đầu tiên thực hiện kỹ thuật này tại Bệnh viện Đa khoa Tâm Anh”, bác sĩ Gừng cho biết.
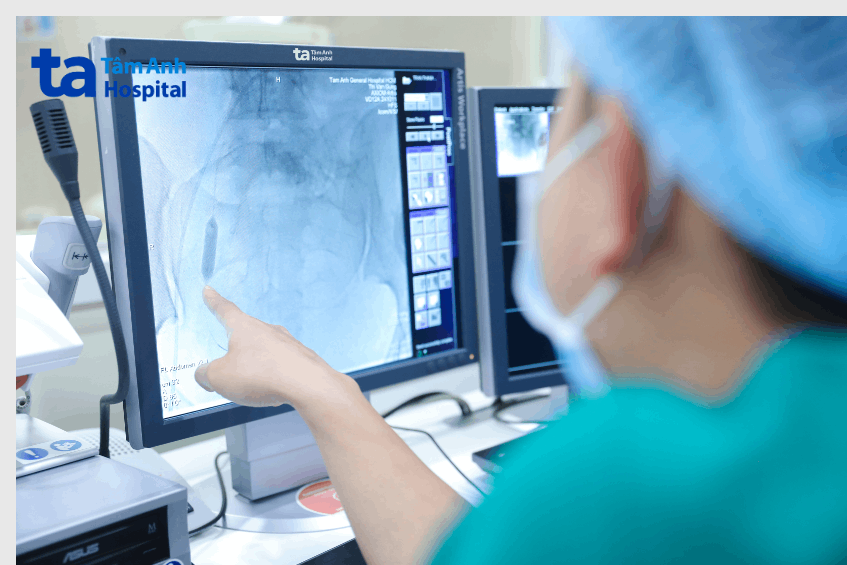
Ca phẫu thuật được lên kế hoạch kỹ lưỡng, bệnh viện cũng chuẩn bị 3 lít máu dự phòng. Đầu tiên, dưới sự hỗ trợ của hệ thống chụp mạch số hóa xóa nền (DSA), bác sĩ luồn ống thông có bóng qua động mạch đùi vào động mạch chậu trong hai bên. Bóng được bơm thử nghiệm để tính thể tích và xác định vị trí, sau đó làm xẹp, cố định ống thông lại và chuyển sản phụ sang phòng mổ.
Cuộc phẫu thuật lấy thai diễn ra suôn sẻ, một bé gái nặng 2,4 kg chào đời khỏe mạnh. Ngay khi dây rốn được kẹp, các bóng chèn lập tức được bơm căng, bịt kín lòng mạch nhằm tạm thời chặn dòng máu chảy xuống tử cung và bánh nhau. Nhờ vậy, ê-kíp phẫu thuật có thể may cơ tử cung mà không cần bóc nhau, tránh tình trạng mất máu ồ ạt. Bóng chèn chỉ được làm xẹp ngay trước khi đóng thành bụng. Nhờ sự phối hợp nhịp nhàng này, lượng máu mất trong ca mổ chỉ ở mức 1,5 lít, thấp hơn rất nhiều so với mức rủi ro 5-6 lít nếu không có can thiệp dự phòng. Gia đình sản phụ xúc động cảm ơn toàn bộ ê-kíp.
Đánh giá về xu hướng phát triển của chuyên ngành, bác sĩ Gừng cho rằng can thiệp nội mạch phù hợp với định hướng chung của y học hiện đại: càng ít xâm lấn càng tốt. Chỉ với một đường chọc kim nhỏ ở vùng đùi hoặc cánh tay, bác sĩ có thể tiếp cận tổn thương sâu trong cơ thể, xử lý chính xác và rút ngắn thời gian hồi phục.
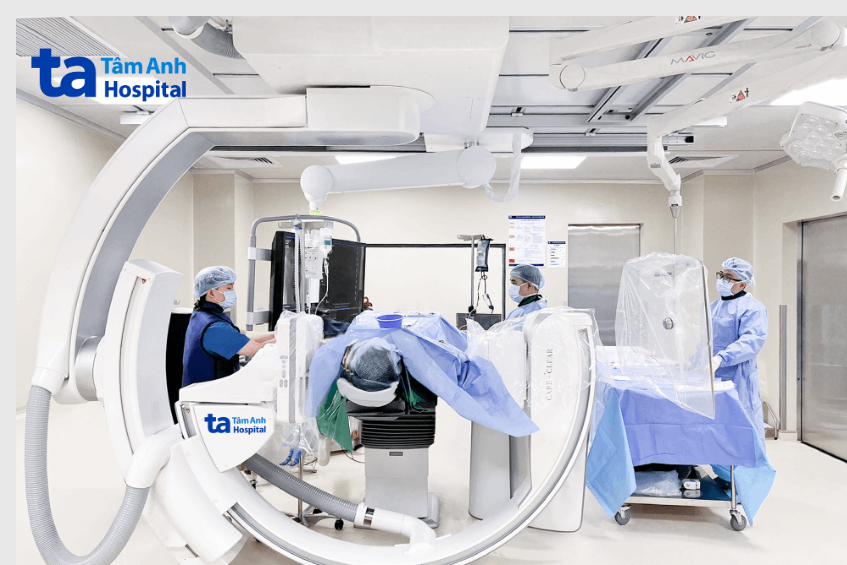
Trong tương lai, cùng với sự cải tiến của dụng cụ theo hướng “siêu chọn lọc”, các hệ thống máy móc tích hợp trí tuệ nhân tạo được kỳ vọng sẽ hỗ trợ bác sĩ thao tác chính xác hơn. Tuy nhiên, theo ông, dù công nghệ thay đổi thế nào, nguyên tắc cốt lõi vẫn là cá thể hóa điều trị và đặt an toàn người bệnh lên hàng đầu.
Rời phòng DSA khi thành phố đã lên đèn, những “chiến binh áo chì” lại trở về với vẻ giản dị đời thường. Với họ, hạnh phúc không phải là những lời tán dương, mà đơn giản là thấy bệnh nhân của mình hôm qua còn thoi thóp, hôm nay đã có thể tự bước đi trên đôi chân của chính mình, trở về với gia đình bình an vô sự.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH