Bà Minh, 79 tuổi, đau bụng dữ dội, bí đại tiện, liệt nửa người, khám phát hiện ung thư đại tràng gây tắc ruột; vừa được phẫu thuật robot loại bỏ khối u.
Bác sĩ chuyên khoa II Nguyễn Quốc Thái, Trưởng khoa Ngoại tiêu hóa, Trung tâm Nội soi và Phẫu thuật Nội soi Tiêu hóa, Bệnh viện Đa khoa Tâm Anh TP.HCM, cho biết đây là ca phẫu thuật nhiều thách thức do người bệnh lớn tuổi, có nhiều bệnh nền, lại liệt nửa người, nguy cơ cao xảy ra biến chứng trong và sau phẫu thuật.
Quá trình nội soi đại tràng của bà Minh cho thấy, tại vị trí cách bờ hậu môn khoảng 35 cm có khối u sùi, dễ chảy máu, gây hẹp, bít kín lòng ruột khiến ống soi không thể đi qua. Người bệnh được chỉ định chụp CT để đánh giá chính xác mức độ bệnh, hình ảnh cho thấy, dày thành 1/3 đại tràng trái kèm thâm nhiễm mỡ xung quanh. Ngoài ra, có ít nhất 7 hạch vùng lân cận, nghi ngờ tổn thương ác tính.
Kết quả giải phẫu bệnh xác định ung thư biểu mô tuyến biệt hóa vừa, có tính chất xâm nhập. Khối u phát triển lớn đã gây tắc hoàn toàn lòng đại tràng, khiến phân và hơi bị ứ đọng phía trên. Tình trạng này làm đại tràng giãn căng, gây đau quặn dữ dội, chướng bụng, nguy cơ hoại tử hoặc thủng ruột. “Nếu không phẫu thuật sớm, người bệnh có thể đối mặt với nguy cơ nhiễm trùng nặng, suy kiệt, thậm chí tử vong do biến chứng tắc ruột hoặc ung thư tiến triển di căn”, theo bác sĩ Thái.
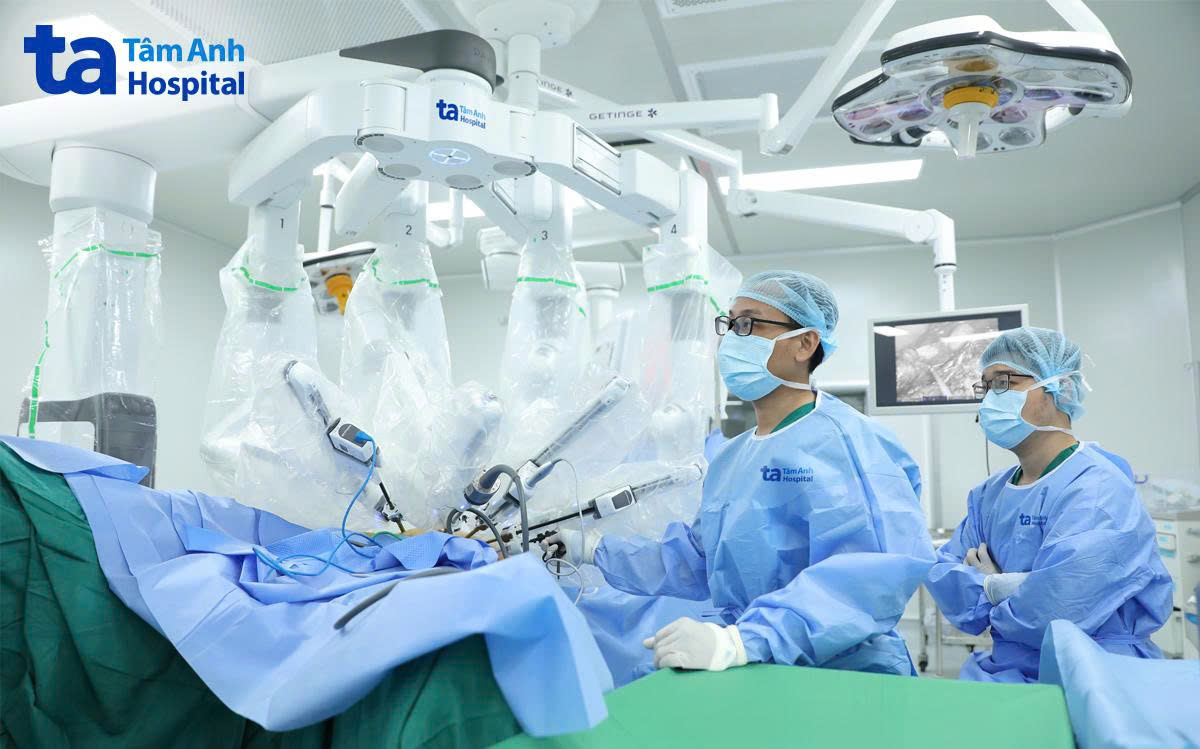
Một cuộc hội chẩn đa chuyên khoa với sự tham gia của bác sĩ Ngoại tiêu hóa, Gây mê hồi sức, Tim mạch và Phục hồi chức năng đã diễn ra. Sau khi cân nhắc toàn diện, các bác sĩ quyết định lựa chọn phẫu thuật loại bỏ khối ung thư cho bà Minh bằng robot Da Vinci Xi thế hệ mới nhằm tối ưu hiệu quả điều trị và giảm thiểu xâm lấn.
Bác sĩ Thái đánh giá, thách thức của ca bệnh không chỉ nằm ở khối u mà còn ở thể trạng của người bệnh. Bà Minh liệt nửa người kéo dài làm suy giảm chức năng hô hấp, giảm tuần hoàn máu và làm tăng nguy cơ huyết khối tĩnh mạch sâu. Trong phẫu thuật nội soi, việc bơm khí CO₂ vào ổ bụng để tạo khoang mổ có thể làm tăng áp lực ổ bụng, từ đó giảm hồi lưu tĩnh mạch về tim, gây thêm gánh nặng cho hệ tim mạch và hô hấp. Nếu không được kiểm soát chặt chẽ, người bệnh có nguy cơ gặp các biến chứng tim mạch và hô hấp nghiêm trọng.
Phẫu thuật nội soi với sự hỗ trợ của robot mang lại nhiều lợi thế trong các ca bệnh phức tạp. Hình ảnh 3D độ phân giải cao giúp bác sĩ quan sát rõ cấu trúc giải phẫu, trong khi các cánh tay robot có thể thao tác linh hoạt, chính xác trong không gian hẹp, hạn chế tổn thương mô lành. “Với người bệnh lớn tuổi, nhiều bệnh nền, mỗi sang chấn nhỏ đều có thể kéo theo chuỗi biến chứng. Phẫu thuật robot giúp giảm đau, giảm mất máu, phục hồi nhanh hơn, từ đó giảm đáng kể nguy cơ biến chứng hậu phẫu”, bác sĩ Thái nhấn mạnh.
Trước mổ, bà Minh được chuẩn bị kỹ lưỡng về thể trạng. Người bệnh được tăng cường dinh dưỡng, tập thở để cải thiện chức năng phổi, đồng thời áp dụng các biện pháp dự phòng huyết khối như mang tất áp lực và sử dụng thiết bị ép tĩnh mạch ngắt quãng.
Trong quá trình phẫu thuật, ê-kíp ghi nhận ổ bụng không có dịch bất thường, chưa phát hiện di căn gan hay phúc mạc. Khối u nằm ở đại tràng xuống gần góc lách, gây co kéo thanh mạc và kèm hạch dọc theo bó mạch mạc treo. Sau khi thiết lập hệ thống robot với một cánh tay camera và ba cánh tay thao tác, các bác sĩ tiến hành cắt tĩnh mạch mạc treo tràng dưới và nhánh trái của động mạch đại tràng trái tại gốc nhằm đảm bảo nguyên tắc ung thư học.
Tiếp đó, mạc nối lớn và mạc treo đại tràng được phẫu tích tỉ mỉ để giải phóng hoàn toàn đoạn ruột chứa khối u. Kỹ thuật nhuộm huỳnh quang ICG được sử dụng để đánh giá tưới máu, giúp xác định chính xác vị trí cắt an toàn. Đoạn đại tràng bệnh lý được cắt bỏ với diện cắt đảm bảo, sau đó thực hiện nối đại tràng để khôi phục lưu thông tiêu hóa.
Sau phẫu thuật, người bệnh được áp dụng chiến lược phục hồi sớm. Ngay ngày đầu, bà Minh được hỗ trợ vận động thụ động các khớp ở cả bên liệt và bên lành, kết hợp tập thở bằng dụng cụ chuyên dụng nhằm giảm nguy cơ viêm phổi và huyết khối. Diễn tiến hậu phẫu thuận lợi, đến ngày thứ ba, người bệnh bắt đầu ăn thức ăn lỏng, vết mổ khô, không ghi nhận biến chứng. Sau một tuần, bà được xuất viện trong tình trạng ổn định.
Kết quả giải phẫu bệnh sau mổ cho thấy khối u là ung thư biểu mô tuyến biệt hóa vừa, xâm nhập đến lớp thanh mạc nhưng chưa di căn hạch (25 hạch âm tính), diện cắt âm tính và không có dấu hiệu xâm lấn mạch máu hay thần kinh. Bệnh được xếp giai đoạn IIA. “Đây là kết quả rất tích cực. Khối u đã được cắt bỏ triệt để, người bệnh chưa cần hóa trị bổ trợ mà chỉ cần theo dõi định kỳ”, bác sĩ Thái cho hay.
Ung thư đại trực tràng là một trong những loại ung thư phổ biến tại Việt Nam, với khoảng 17.000-18.000 ca mắc mới mỗi năm và hơn 8.400 ca tử vong. Phần lớn bệnh nhân được phát hiện ở giai đoạn muộn, làm giảm hiệu quả điều trị. Ung thư đại tràng nếu phát hiện ở giai đoạn sớm, việc điều trị đơn giản, tỷ lệ sống sau 5 năm có thể vượt 90%.
(*) Tên người bệnh đã được thay đổi.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH