Hà Nội – Ông Hạnh, 71 tuổi, được phẫu thuật nội soi hoàn toàn để cắt thực quản ung thư, triệt căn khỏi bệnh.
Trước đó, ông Hạnh không có bất kỳ triệu chứng đường tiêu hóa nào như ợ hơi, nuốt vướng, chán ăn hay giảm cân. Ông tới Bệnh viện Đa khoa Tâm Anh Hà Nội tầm soát ung thư đại trực tràng, dạ dày, thực quản do tuổi cao.
Các bác sĩ nội soi phát hiện tổn thương phẳng, lõm nhẹ kích thước 3 mm ở 1/3 thực quản dưới, lấy mẫu sinh thiết, gửi Trung tâm Giải phẫu bệnh – Tế bào xét nghiệm hóa mô miễn dịch, phát hiện ung thư biểu mô tế bào vảy sừng hóa. Ông Hạnh được chụp cắt lớp vi tính CT để đánh giá thêm, không phát hiện tổn thương nguyên phát và hạch di căn các vị trí khác trên cơ thể.
PGS.TS.BS Triệu Triều Dương, Giám đốc khối Ngoại cho biết Hội đồng Ung thư đa chuyên khoa tại Bệnh viện Đa khoa Tâm Anh họp, kết luận bệnh nhân ung thư thực quản giai đoạn sớm, tại chỗ (cT1bN0M0), chưa di căn hạch. Tuy khối u rất nhỏ nhưng đã xâm lấn dưới lớp niêm mạc thực quản, có nguy cơ di căn cao, ông Hạnh được chỉ định cắt toàn bộ thực quản, nạo vét hạch triệt căn bằng kỹ thuật nội soi hoàn toàn.
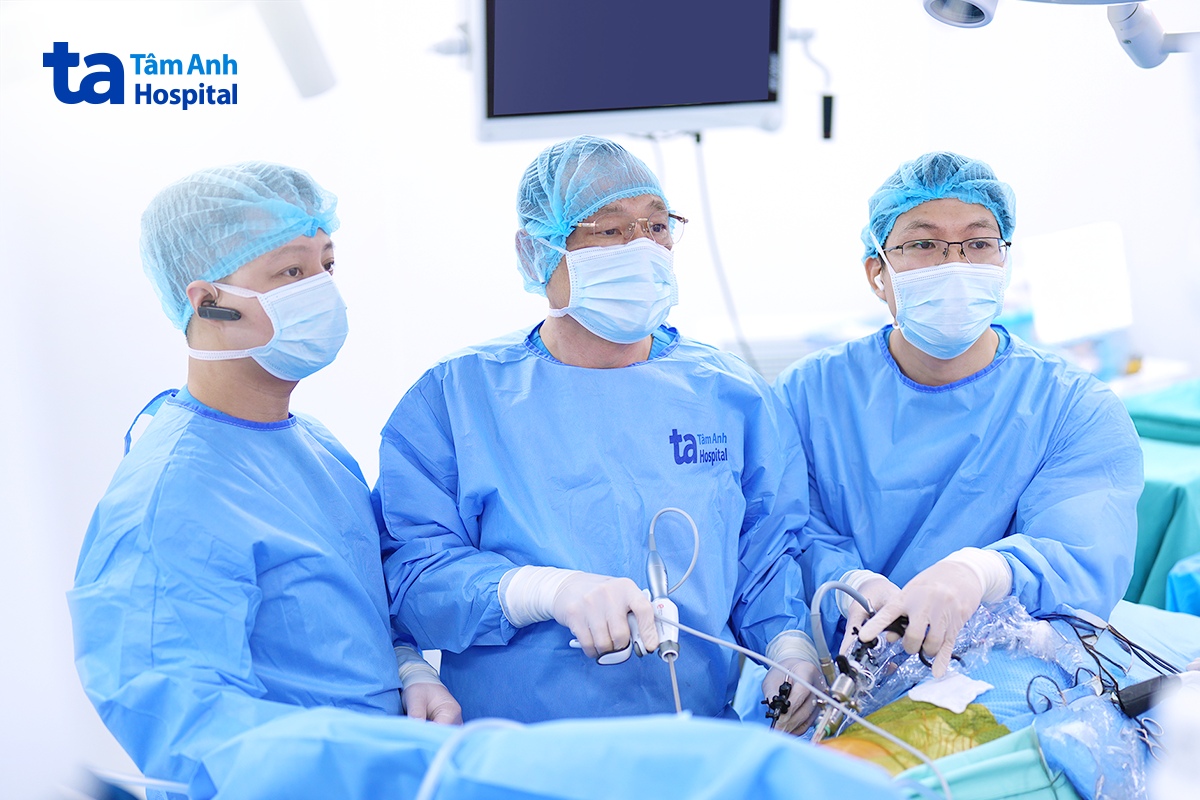
“Phẫu thuật nội soi cắt thực quản và nạo vét hạch hai vùng – hai vùng mở rộng – ba vùng đang là tiêu chuẩn vàng trong phẫu thuật điều trị ung thư thực quản”, PGS Dương cho biết, thêm rằng đây là phẫu thuật phức tạp, do thực quản chạy dọc từ cổ xuống ngực đến bụng, phẫu trường ảnh hưởng đến nhiều tạng quan trọng như tim, phổi, khí – phế quản, động – tĩnh mạch chủ và hệ thống thần kinh quật ngược.
Phẫu thuật cắt toàn bộ thực quản trước đây chủ yếu là mổ mở (Open Esophagectomy – OE) rất xâm lấn, các bác sĩ rạch 3 đường lớn ở ngực, bụng, cổ tương ứng với ba thì phẫu thuật, nạo vét hạch rộng cả ba vùng giúp bệnh nhân ung thư thực quản triệt căn, nhưng kèm theo nhiều nguy cơ tai biến nguy hiểm như chảy máu ồ ạt do thủng, rách động – tĩnh mạch chủ, thủng khí phế quản, rách màng tim, viêm phổi… Hậu phẫu bệnh nhân đau nặng, phục hồi chậm với tỷ lệ biến chứng cao, cần nằm điều trị trong phòng hồi sức tích cực (ICU).
Hiện có các kỹ thuật cắt bỏ toàn bộ thực quản ít xâm lấn (Minimally Invasive Esophagectomy-MIE) với dụng cụ phẫu thuật nội soi, giúp bác sĩ phẫu tích trên màn hình phóng đại dễ dàng hơn, giảm tổn thương mô, giảm mất máu và biến chứng.
PGS Dương – người đã áp dụng phẫu thuật nội soi thực quản tại Việt Nam từ năm 2004 – cho biết kỹ thuật này trước đây được áp dụng một phần (hybrid MIE), dùng nội soi phẫu tích thực quản và dạ dày nhưng vẫn mở đường mổ ở bụng, đưa dạ dày ra ngoài cơ thể bệnh nhân để tạo hình và nối với thực quản. Phương pháp dễ thực hiện nhưng không giảm xâm lấn triệt để, còn để lại nhiều nguy cơ biến chứng.
Tại Bệnh viện Đa khoa Tâm Anh Hà Nội, ông Hạnh được mổ cắt toàn bộ thực quản ít xâm lấn qua nội soi hoàn toàn (Total MIE). Đây là kỹ thuật khó hơn, đòi hỏi phẫu thuật viên giàu kinh nghiệm, chỉ thực hiện được ở cơ sở y tế đủ điều kiện để giúp bệnh nhân giảm tối đa xâm lấn, lượng máu mất và biến chứng. Bệnh nhân sau mổ ít đau, không cần nằm phòng chăm sóc tích cực (ICU), rút ngắn tổng thời gian nằm viện và phục hồi, chỉ để lại sẹo nhỏ, thẩm mỹ.
Ngày mổ, ông Hạnh được gây mê nội khí quản, PGS Dương đặt 3 trocar để mổ thì ngực, phẫu tích di động toàn bộ thực quản, nạo vét hạch trung thất. Thì bụng, PGS Dương đặt 4 trocar, nạo vét hạch bụng, phẫu tích dạ dày, cắt rời thực quản và tạo hình dạ dày thành ống thực quản ngay trong ổ bụng. Thì cổ, PGS Dương mở đường mổ nhỏ, nạo vét hạch, kéo thực quản dạ dày từ bụng lên cổ, làm miệng nối thực quản-ống dạ dày.
“Cắt toàn bộ thực quản yêu cầu phải thay thế thực quản bằng chất liệu khác để đảm bảo lưu thông đường tiêu hóa liên tục”, PGS Dương cho biết, thêm rằng dạ dày là chất liệu thường được dùng nhất để cuốn lại thành ống thay thế thực quản với ưu điểm có nguồn máu nuôi dồi dào từ động mạch vị mạc, có đủ chiều dài để kéo từ bụng lên cổ, phù hợp giải phẫu.
Tạo hình dạ dày thành ống thực quản cũng dễ dàng, không cần vi phẫu và chỉ cần một miệng nối ở cổ, giảm nguy cơ rò rỉ, nếu rò rỉ cũng dễ dàng xử lý, ít nguy hiểm. So với ruột và đại tràng, dạ dày có đặc điểm sinh lý gần giống thực quản hơn, giúp thức ăn trôi tự nhiên, không ứ đọng.
Hậu phẫu một ngày, ông Hạnh không đau, đã có thể tự đi lại và vệ sinh cá nhân. Ông được đặt ống thông nuôi dưỡng, với chế độ ăn được khoa Dinh dưỡng tính toán cẩn thận, cá nhân hóa dành cho bệnh nhân cắt toàn bộ thực quản, phù hợp với thể trạng riêng của ông Hạnh.
Khi miệng thực quản ống dạ dày liền sẹo, ông Hạnh bắt đầu tập ăn đường miệng với thức ăn lỏng, chia làm nhiều bữa, từ ít đến nhiều, tăng dần độ đặc. Bệnh nhân dung nạp tốt, không trào ngược, đường tiêu hóa không rò rỉ, được xuất viện vào ngày thứ 10. Diện cắt thực quản và toàn bộ hạch sau phẫu thuật của ông Hạnh được xét nghiệm không thấy tế bào ung thư. Ca phẫu thuật đạt hiệu quả triệt căn, khỏi bệnh, ông Hạnh không cần hóa xạ trị bổ trợ, chỉ cần tái khám theo dõi định kỳ.

PGS.TS.BS Triệu Triều Dương cho biết tiên lượng ông Hạnh rất tốt, tỷ lệ sống trên 10 năm rất cao chủ yếu nhờ phát hiện bệnh ngay từ giai đoạn sớm qua tầm soát để được điều trị sớm. Trái lại, hầu hết bệnh nhân ung thư thực quản tại Việt Nam phát hiện bệnh ở giai đoạn muộn, khi khối u đã xâm lấn, di căn. Bệnh nhân phải điều trị đa mô thức với hóa, xạ trị, phẫu thuật, liệu pháp miễn dịch và liệu pháp nhắm đích rất tốn kém, phải chịu đựng nhiều tác dụng phụ nặng nề mà tiên lượng vẫn dè dặt.
Dưới 5% bệnh nhân ung thư thực quản di căn xa sống trên 5 năm, trong khi con số lên tới 95% ở bệnh nhân giai đoạn sớm nếu được điều trị triệt căn, theo PGS Dương. Tuy nhiên, ung thư thực quản giai đoạn sớm khó phát hiện vì hầu như không gây triệu chứng, giai đoạn tiến triển, bệnh cũng chỉ gây ra biểu hiện mơ hồ như ợ hơi, tăng tiết nước bọt, khó nuốt thoáng qua, dễ nhầm lẫn với các bệnh lý khác như trào ngược thực quản. Các triệu chứng điển hình như nuốt khó, sặc, không ăn uống được, sút cân chỉ xuất hiện trong giai đoạn muộn.
Do đó, PGS Dương khuyến cáo người trên 45 tuổi nên khám sức khỏe định kỳ, tầm soát ung thư thực quản theo chỉ định của bác sĩ, nhất là khi có yếu tố nguy cơ như tiền sử gia đình, đang mắc hội chứng trào ngược dạ dày thực quản, viêm loét, Barrett thực quản, người uống nhiều rượu, hút thuốc lá…
Hiện có nhiều công nghệ tầm soát ung thư thực quản tiên tiến như xét nghiệm dấu ấn ung thư, nội soi ống mềm dải tần ánh sáng hẹp, chụp cắt lớp vi tính CT lát cắt siêu mỏng, xét nghiệm hóa mô miễn dịch giúp chẩn đoán chính xác ung thư thực quản từ giai đoạn rất sớm, cho người bệnh nhiều lựa chọn điều trị, có thể phẫu thuật ít xâm lấn, an toàn, tiết kiệm, đạt hiệu quả triệt căn khỏi bệnh.
Xem thêm: Ca phẫu thuật nội soi hoàn toàn cắt thực quản triệt căn ung thư
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH