Hà Nội – Bà Hằng, 55 tuổi, ung thư dạ dày giai đoạn 4, được phẫu thuật nhằm khôi phục nuôi dưỡng qua đường tiêu hóa, hồi phục thể trạng, có cơ hội điều trị giảm giai đoạn.

ThS.BS.CKII Lê Văn Lượng, Khoa Ngoại tổng hợp, Bệnh viện Đa khoa Tâm Anh Hà Nội cho biết bà Hằng đến khám với thể trạng suy kiệt do ung thư dạ dày di căn, xâm lấn gây tắc ruột. Người bệnh đã khám tại nhiều bệnh viện, không có chỉ định điều trị, chỉ chăm sóc giảm nhẹ và nuôi dưỡng qua đường truyền tĩnh mạch dẫn đến rối loạn nước, điện giải, thiếu máu, suy dinh dưỡng nặng, hiện gầy độ III.
“Nếu không điều trị, tiên lượng người bệnh chỉ còn tính bằng tuần”, bác sĩ Lượng cho biết, thêm rằng bụng bà Hằng đã chướng căng, nguy cơ cao vỡ ruột, vỡ u gây viêm phúc mạc, nhiễm trùng, suy đa tạng tử vong.
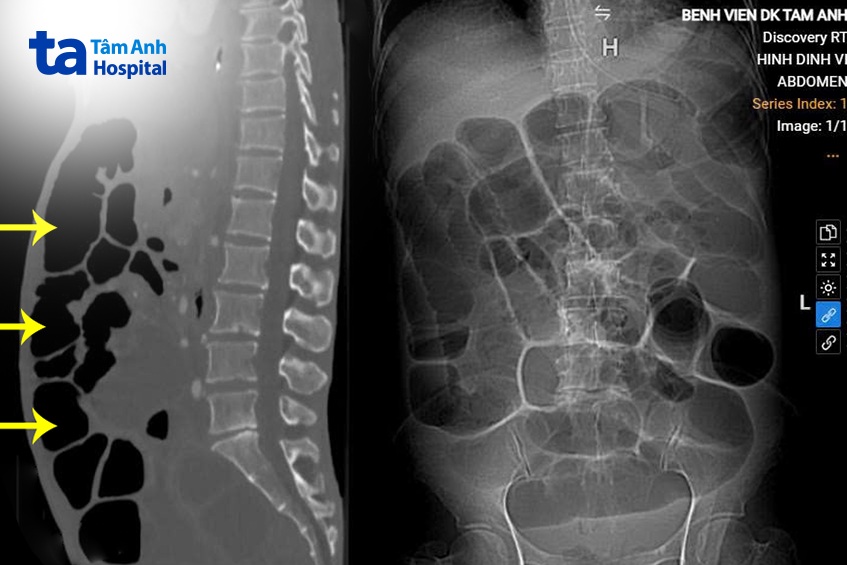
Bác sĩ Lượng chỉ định người bệnh chụp cắt lớp vi tính CT, đánh giá tình trạng ổ bụng trong ung thư dạ dày đã tiến triển, mức độ di căn xâm lấn toàn bộ đại tràng gây tắc ruột cũng như tiên lượng, đánh giá khả năng và mức độ can thiệp phẫu thuật. Kết quả cho thấy hình ảnh ruột non có thể chưa bị di căn, chít hẹp, có thể phẫu thuật giải quyết tắc ruột và để khôi phục nuôi dưỡng qua đường tiêu hóa, cải thiện thể trạng cho người bệnh để tiếp tục điều trị.
Trước mổ, bà Hằng được làm các xét nghiệm cần thiết. Sau khi người bệnh được gây mê, bác sĩ Lượng nội soi kiểm tra ổ bụng bằng một lỗ trocar cho camera thám sát, thấy nhiều dịch tự do, các quai ruột giãn căng, không thể thao tác nội soi, nên chuyển mổ mở.
Bác sĩ Lượng kiểm tra toàn bộ ổ bụng thấy u hang vị dạ dày 8×10 cm, có nhiều nhân di căn xâm lấn chèn ép các tạng lân cận, các quai ruột tắc giãn, có quai giãn lớn đến 6 cm, không còn phẫu trường để tiếp cận. Do đó, bác sĩ chọn vị trí quai ruột thích hợp phía đoạn đầu quai ruột tắc để mở lỗ, đưa ống Sonde vào hút dịch và khí ứ đọng, kết hợp dồn dịch khí ứ đọng từ dưới lên. Sau khi 2,5 lít dịch tiêu hóa nâu đen được hút ra cùng thể tích khí lớn, các quai ruột của bà Hằng xẹp, giải phóng được phẫu trường.
Lần lượt, bác sĩ Lượng phẫu tích các quai ruột dính vì ung thư di căn xâm lấn, mở thông hỗng tràng, đặt sonde nuôi dưỡng tiêu hóa cho bà Hằng, đưa đầu cuối hồi tràng ra da (coi như một hậu môn nhân tạo). Mặc dù ung thư di căn phúc mạc xâm lấn ruột nhưng trường hợp của bà Hằng các nhân di căn xâm lấn tắc toàn bộ từng đoạn đại trực tràng: nhân di căn xâm lấn chít hẹp toàn bộ góc hồi manh tràng, đại tràng góc lách, trực tràng, nhiều nhân rải rác mạc treo ruột non nhưng không xâm lấn chít hẹp tắc đoạn ruột non do đó còn toàn bộ ruột non sau mổ để nuôi dưỡng, đây là điều khá may mắn cho người bệnh.
Sau ca mổ kéo dài 3 tiếng, người bệnh được chăm sóc tích cực 2 ngày, bụng không còn chướng, cảm thấy nhẹ nhõm và bắt đầu nuôi dưỡng đường ruột qua ống mở thông hỗng tràng. Bác sĩ Lượng phối hợp với bác sĩ dinh dưỡng xây dựng chế độ ăn cá thể hóa cho bà Hằng. Vì thức ăn đi trực tiếp vào ruột non, không qua miệng ăn nhai thức ăn và không qua dạ dày co bóp, nhào trộn, không xuống đại tràng để cô đặc nên bà Hằng cần thức ăn lỏng, mềm, tinh, nhuyễn, đầy đủ thành phần để bơm nuôi dưỡng qua sonde mở thông hỗng tràng.
Các bác sĩ hướng dẫn gia đình tự chế biến thực phẩm chuyên biệt hoặc xay nhuyễn cháo, thịt, cá, rau củ quả, bơm 250-300ml mỗi lần qua sonde mở hỗng tràng, duy trì 5-6 lần/ngày kết hợp truyền nhỏ giọt sữa hoặc túi dung dịch nuôi dưỡng mở thông ruột trong đêm hoặc giữa các lần bơm để đạt tổng năng lượng, đảm bảo dinh dưỡng, bệnh nhân và gia đình sẽ tự làm toàn bộ mà không phải đến viện.
Sau mổ một tuần, bác sĩ Lượng đánh giá thể trạng bà Hằng hồi phục tốt, không có biến chứng. Vì chuyển từ nuôi dưỡng tĩnh mạch sang nuôi dưỡng tiêu hóa, quá trình chăm sóc không còn phụ thuộc nhân viên y tế, bà Hằng được xuất viện về nhà.
Bác sĩ Lượng cho biết khi thể trạng người bệnh hồi phục tốt hơn, hội đồng ung bướu đa chuyên khoa sẽ hội chẩn dựa trên kết quả giải phẫu bệnh, hóa mô miễn dịch và xét nghiệm gene K-Track để có phác đồ hóa trị, dùng thuốc đích hoặc thuốc miễn dịch cho bà Hằng, nếu đáp ứng điều trị bệnh nhân có thể ổn định, một số bệnh nhân ở giai đoạn 4 đáp ứng hóa trị có thể giảm giai đoạn thậm chí một số trường hợp sau hóa xạ có thể phẫu thuật tiếp để cắt bỏ u nguyên phát.
Do vậy khi bệnh nhân bị ung thư tiến triển cần đến khám ở các cơ sở y tế chuyên khoa, ở đó bệnh nhân sẽ được xét nghiệm chụp chiếu đánh giá giai đoạn, khả năng điều trị can thiệp với hội chẩn đa chuyên khoa như ngoại khoa, ung bướu, chẩn đoán hình ảnh, giải phẫu bệnh, nội soi tiêu hóa… để đưa ra một phác đồ và phương pháp điều trị cụ thể, phù hợp cho mỗi trường hợp tránh làm mất cơ hội điều trị, nâng cao chất lượng cuộc sống cho người bệnh.

Globocan năm 2022 ghi nhận hơn 16.200 ca mắc mới ung thư dạ dày, đứng thứ 5 trong số các bệnh ung thư thường gặp và hơn 13.200 ca tử vong, đứng thứ ba về mức độ nguy hiểm.
Bác sĩ Lượng cho biết khoảng 70-80% người bệnh ung thư dạ dày phát hiện bệnh ở giai đoạn muộn khiến điều trị khó khăn. Người khỏe mạnh nên khám sức khỏe định kỳ hàng năm để sớm phát hiện các triệu chứng nghi ngờ. Bác sĩ chỉ định nội soi dạ dày khi người bệnh đau thượng vị, ợ hơi, ợ chua, đầy tức khi ăn, khó tiêu, đặc biệt các triệu chứng này kéo dài, sụt cân không rõ nguyên nhân hoặc thiếu máu, chán ăn, nuốt nghẹn. Nội soi tầm soát phát hiện sớm ung thư dạ dày cho người trên 40 tuổi nếu có các yếu tố nguy cơ như nhiễm vi khuẩn HP, tiền sử viêm loét dạ dày đặc biệt là loét dạ dày ở vị trí hang vị, bờ cong nhỏ, dị sản ruột, gia định có người mắc ung thư dạ dày.
Phòng ngừa ung thư dạ dày, những yếu tố nguy cơ ung thư dạ dày đã được ghi nhận như tình trạng viêm nhiễm, hút thuốc, rượu, chế độ ăn và có yếu tố di truyền, do vậy phòng ngừa ung thư dạ dày bằng cách hạn chế làm dụng bia rượu, thuốc lá, các thực cay nóng, ăn mặn, thực phẩm ướp muối, hun khói, lên men, thực phẩm chế biến sẵn, tăng cường ăn rau xanh, trái cây, duy trì cân nặng hợp lý, vận động thường xuyên, hạn chế rượu bia, không hút thuốc lá, điều trị triệt để các bệnh lý dạ dày mạn tính như viêm loét, vi khuẩn HP, polyp…
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH