Chị Thùy, 30 tuổi, mang thai tuần 25, huyết áp cao, tiền sản giật nặng, bác sĩ mổ lấy thai khẩn cứu cả mẹ lẫn con.

Trước đó, khám sàng lọc thai tuần 12 tại Trung tâm Sản Phụ khoa, Bệnh viện Đa khoa Tâm Anh TP.HCM, chị Thùy được chẩn đoán và điều trị dự phòng tăng huyết áp thai kỳ. Bác sĩ tư vấn, hướng dẫn chế độ ăn và sinh hoạt, dự phòng tiền sản giật do tăng huyết áp. Đến tuần 25, huyết áp chị Thùy đột ngột tăng lên 160/90 mmHg, khám thai ghi nhận tiền sản giật có dấu hiệu nặng, thai nhỏ so với tuổi thai.
Tiền sản giật là bệnh lý sản khoa nguy hiểm, ảnh hưởng 5-7% phụ nữ mang thai, gây ra hơn 70.000 ca tử vong ở thai phụ và 500.000 ca tử vong ở trẻ sơ sinh trên toàn thế giới mỗi năm. Bệnh thường khởi phát trong bệnh cảnh tăng huyết áp thai kỳ, có thể gây biến chứng nặng phù phổi, nhồi máu cơ tim, suy hô hấp cấp, đột quỵ, tổn thương thận, võng mạc, hội chứng HELLP (thiếu máu tán huyết, tăng men gan, giảm tiểu cầu), thai chậm phát triển.
Êkíp bác sĩ theo dõi sát từng ngày nhằm kéo dài tuổi thai cho chị Thùy. Tuy nhiên huyết áp của thai phụ tiếp tục tăng cao, không đáp ứng điều trị nội khoa, mạch 105 lần/phút, mệt mỏi, chướng bụng, không ăn uống được, tim thai thay đổi không ổn định. “Nếu không mổ lấy thai khẩn, nguy cơ cao suy thai, mất tim thai, mẹ có thể bị sản giật, tử vong”, ThS.BS Nguyễn Thị Quý Khoa, Phó khoa Sản, Trung tâm Sản Phụ khoa, cho biết.
Êkíp Sản Phụ khoa – Sơ sinh phối hợp lên kế hoạch cụ thể, sẵn sàng can thiệp cho trẻ sau sinh. Bé trai chào đời nặng hơn 600 g, không khóc, phản xạ yếu, thở chậm, được bác sĩ ủ ấm bằng túi bọc giữ nhiệt chuyên dụng, đặt nội khí quản, chuyển về Trung tâm Hồi sức Sơ sinh (NICU) của bệnh viện nuôi trong lồng ấp. Mẹ bé đã được tiêm đủ liều thuốc trưởng thành phổi cho thai nhi nên giảm nguy cơ trẻ suy hô hấp sau sinh.
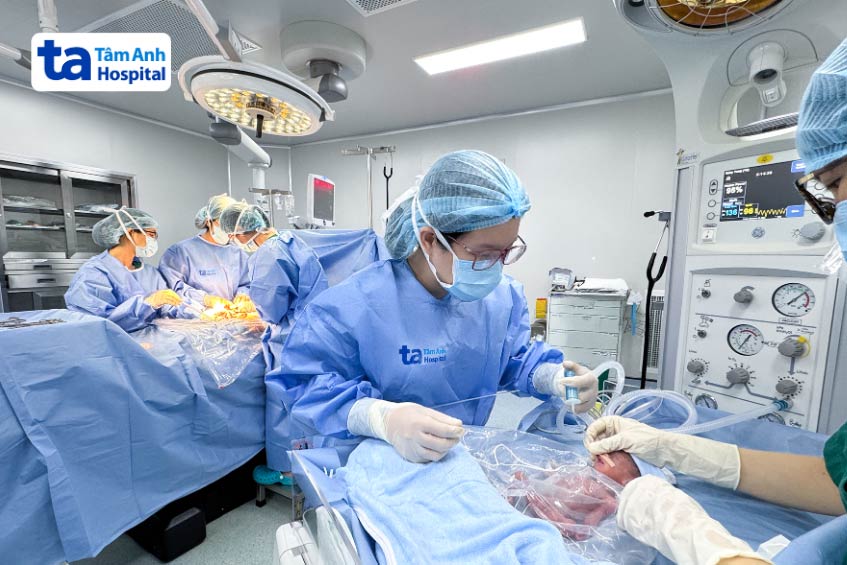
Tuy nhiên sau mổ, huyết áp chị Thùy vẫn không hạ, có lúc lên đến 200/110 mmHg, kèm khó thở do tràn dịch đa màng. Theo bác sĩ Quý Khoa, hầu hết trường hợp tiền sản giật giảm dần, ổn định khi bé được lấy ra khỏi bụng mẹ, còn chị Thùy có nguy cơ gặp biến chứng nghiêm trọng hơn, dễ bị xuất huyết não, có thể tử vong hoặc trở thành người thực vật.
Anh Long, chồng chị Thùy được bác sĩ cho vào gặp vợ trong phòng ICU. “Nếu em có chuyện gì, anh hãy cố gắng chăm sóc con thay cả phần của em”, anh Long nhớ lại lời vợ dặn. Người đàn ông 41 tuổi, vốn là trụ cột tinh thần của gia đình, lần đầu tiên bật khóc. Nén nỗi sợ, anh động viên vợ cố gắng vì con, truyền cho con sức mạnh để kiên cường vượt qua giai đoạn khó khăn này.
4 ngày sau sinh, chị Thùy vượt qua cơn nguy kịch. 15 ngày sau sinh, các chỉ số tiền sản giật được kiểm soát hoàn toàn, cũng là ngày đầu tiên chị được nhìn thấy con trai. Lúc này, bé đã cai máy thở, chuyển sang thở máy không xâm lấn, nuôi ăn bằng ống sonde qua đường miệng. “Mỗi lần nghe các chị điều dưỡng thông báo con tăng lên vài gram, vợ chồng tôi đều rất vui và hạnh phúc”, chị Thùy nói. Sau ba tháng được bác sĩ nuôi dưỡng, hiện bé nặng hơn 3 kg, tương đương cân nặng 41 tuần thai.
Tiền sản giật thường xuất hiện sau tuần thai 20 với các triệu chứng tăng huyết áp, lượng protein trong nước tiểu cao hoặc các tổn thương liên quan gan, thận… Thai phụ nếu có bệnh lý nền như tăng huyết áp, bệnh thận, đái tháo đường, lupus ban đỏ, hội chứng kháng phospholipid, đa thai thuộc nhóm nguy cơ bị tiền sản giật. Các yếu tố khác như tiền sử thai lưu, nhau bong non, mang thai nhiều lần, khoảng cách giữa các lần mang thai dưới 12 tháng, nhiễm trùng, béo phì, trên 35 tuổi… cũng có khả năng gây ra tình trạng này.
Bác sĩ Quý Khoa khuyên các thai phụ nên tầm soát tiền sản giật trong ba tháng đầu thai kỳ tại các cơ sở y tế chuyên khoa. Từ đó bác sĩ phân loại nguy cơ cho thai phụ, hướng dẫn các phương pháp dự phòng, theo dõi thai kỳ phù hợp, can thiệp kịp thời nếu tiền sản giật diễn tiến nặng.
* Tên người bệnh đã được thay đổi
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH