Hồi phục sau ca đại phẫu sửa trái tim dị tật nặng, bé An nắm tay bố mẹ hứa hẹn chuyến đi biển dài ngày – niềm mong mỏi của em nhiều năm qua.
“Con thích đi biển nhất, nhưng vì bệnh tim bẩm sinh nên bố mẹ không dám cho con chơi thỏa sức như các bạn nhỏ khác”, chị Khánh, mẹ bé, nói. Song từ nay, người mẹ 30 tuổi có thể yên lòng nhìn con tự do chạy nhảy với sóng biển như bé ao ước bấy lâu.
Bé An, 5 tuổi, là trường hợp mắc tim bẩm sinh phức tạp và hiếm gặp, theo BS.CKII Vũ Năng Phúc, Trưởng khoa Tim bẩm sinh, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM. Trái tim của bé không chỉ nằm bên phải mà còn bị xoay trục, khiến các buồng tim không nằm đúng vị trí giải phẫu thông thường. Đặc biệt, lỗ thông liên thất rất lớn lại nằm sâu về phía sau tim, sát vùng mô dẫn truyền – khu vực kiểm soát nhịp tim.

Tháng 2/2020, chị Khánh biết tin mang thai gần 12 tuần. Ở tuần thai 20, bác sĩ siêu âm chẩn đoán thai nhi mắc tim bẩm sinh nặng, “sinh ra chưa chắc bé sống được”. Nhưng người mẹ quyết tâm “chỉ cần con không từ bỏ mẹ, mẹ sẽ không bao giờ từ bỏ con”.
An chào đời ở tuần thai 39, nặng 3 kg, được các bác sĩ chăm sóc tích cực 10 ngày sau sinh. Đến hai tháng tuổi, bé bắt đầu có biểu hiện ọc sữa, tím tái, thở dốc, ngưng thở, viêm phổi tái phát. Bác sĩ Phúc khám cho bé khi đó, đánh giá bệnh nhi có dấu hiệu suy tim, tăng áp phổi cần nhập viện theo dõi. “Cơ hội duy nhất để giữ sự sống cho con là phẫu thuật thắt hẹp thân động mạch phổi và cắt khâu ống động mạch”, bác sĩ Phúc nói.
Ca mổ đầu tiên diễn ra khi bé tròn ba tháng tuổi. ThS.BS Nguyễn Minh Trí Viên, hiện là Cố vấn Phẫu thuật tim, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM – bác sĩ trực tiếp mổ cho bé 5 năm trước, cho biết đây là phẫu thuật tạm thời nhằm giảm lượng máu lên phổi, bảo vệ phổi, hạn chế suy tim. Khi bé lớn lên, các buồng tim và mạch máu phát triển hơn, các bác sĩ sẽ phẫu thuật lần hai để sửa dị tật cho bé.
Ba năm đầu sau mổ, An phát triển khá tốt, lên cân đều, không suy tim. Chị Khánh không giấu bệnh, hàng ngày cho con xem album ảnh từ nhỏ đến lớn, những lần siêu âm, đi viện, phẫu thuật, kể con nghe về nguồn gốc vết sẹo trên ngực, dặn con “chơi nhẹ nhàng, không chạy nhảy leo trèo quá nhiều”. An như hiểu được lòng mẹ. Thấy các bạn làm gì, bé cũng chơi theo nhưng biết dừng lại khi mệt. Đến tuổi tò mò, em bắt đầu hỏi “con phải mổ thêm lần nữa hả mẹ”, “con mổ tim thì có ai đi thăm con hông”… Người mẹ nhìn vào ánh mắt trẻ thơ, nén mọi xót xa trong lồng ngực, gật đầu ôm con vào lòng. Luôn động viên con mạnh mẽ nhưng chị Khánh thực lòng không muốn con phải trải qua bất kỳ cuộc mổ nào nữa. “Nghĩ đến mổ là sợ mất con”, chị nghẹn ngào.
Chỉ đến khi bé không tăng cân suốt một năm, bạn bè đã lớn gần gấp đôi con, bác sĩ khuyên “không mổ bây giờ thì sau này cũng phải mổ”, vợ chồng chị Khánh mới sẵn sàng cho cuộc đại phẫu lần hai.
BS.CKI Phạm Thục Minh Thủy, Khoa Tim bẩm sinh, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM, cho biết An có lỗ thông liên thất lớn phần màng lan phần nhận, thất phải dày, tồn tại tĩnh mạch chủ trên trái (tim bình thường chỉ có một tĩnh mạch chủ trên phải), tim đảo ngược vị trí. Đây là tổn thương giải phẫu rất khó sửa chữa.
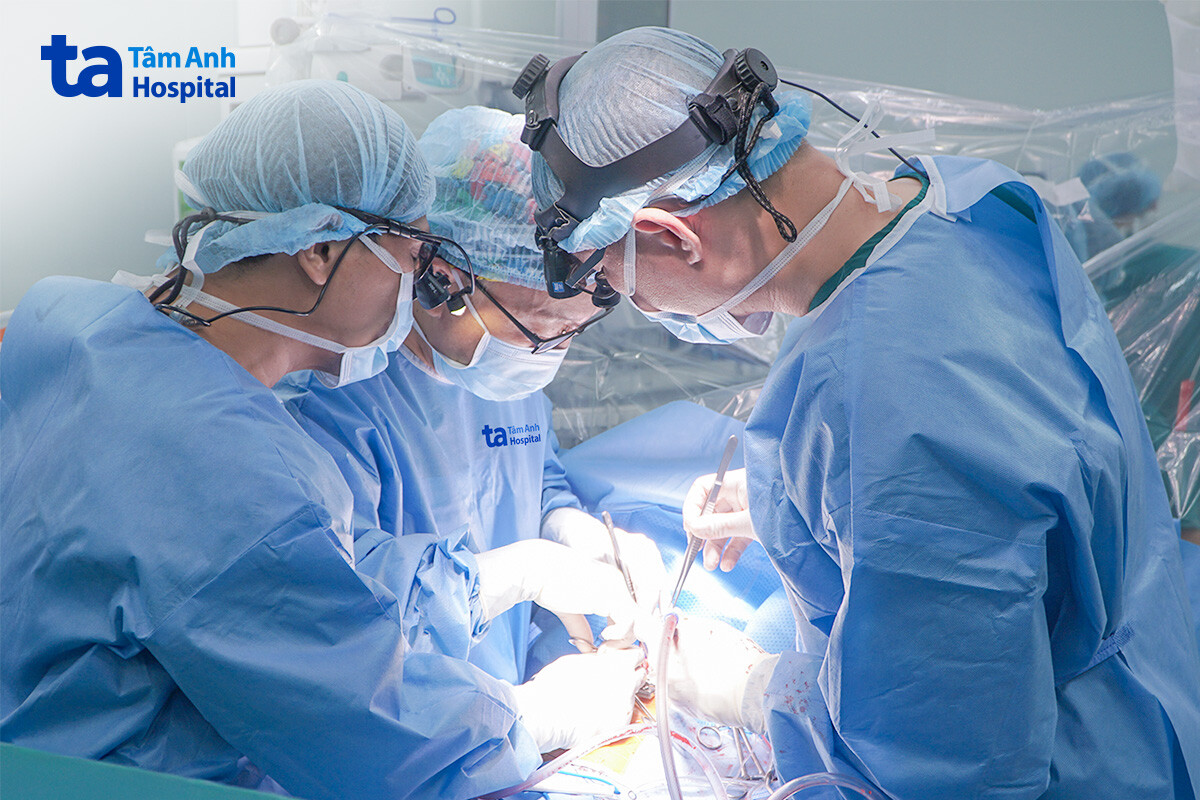
Với những trẻ có tim nằm bên trái như bình thường, phẫu thuật viên có thể tiếp cận lỗ thông liên thất thuận lợi. Tuy nhiên ở bé An, tim nằm bên phải, thất phải nằm phía sau, lỗ thông bị che khuất bởi các buồng tim và mạch máu lớn, khiến các đường mổ quen thuộc đều tiềm ẩn nguy cơ cao, đặc biệt là nguy cơ rối loạn nhịp tim vĩnh viễn.
Để tiếp cận lỗ thông liên thất ở mặt lưng, êkíp xoay trái tim 90 độ sau khi làm liệt tim (ngừng đập hoàn toàn) và bảo vệ tối ưu với sự hỗ trợ của hệ thống tuần hoàn ngoài cơ thể. Song, lỗ thông vẫn bị che khuất, các bác sĩ đánh giá không thể sửa chữa toàn bộ tổn thương nếu tiếp tục phương án này. 30 giây cân não, bác sĩ Viên lập tức quyết định chuyển sang phương án B – xoay tim về vị trí ban đầu để xẻ phần phễu của thất phải (đường ra thất phải) – cấu trúc ít ảnh hưởng nhất đến chức năng co bóp, tránh vùng dẫn truyền để tiếp cận trực tiếp lỗ thông liên thất và vá kín hoàn toàn. Tuy nhiên, điều này vẫn tiềm ẩn nguy cơ phá hủy cấu trúc và chức năng của thất phải, bệnh nhi có thể gặp biến chứng rối loạn nhịp.
Ngay khi êkíp cho tim đập lại, monitor ghi nhận nhịp tim chậm hơn bình thường. Bé được theo dõi sát tại khoa Hồi sức tích cực (ICU), với khả năng phải can thiệp thêm nếu nhịp tim không hồi phục.
Khoảng 7 giờ sau mổ, nhịp tim của An dần trở về bình thường. “Không có đường mổ nào là hoàn hảo tuyệt đối. Thành công nằm ở việc lựa chọn con đường ít gây tổn thương nhất, phù hợp nhất với cấu trúc giải phẫu của từng trái tim”, bác sĩ Viên nói.

Ba ngày sau phẫu thuật, chức năng tim của bé gần như trở lại bình thường. An thủ thỉ với mẹ: “Sau này con muốn làm bác sĩ chữa tim cho các bạn nhỏ”, mắt chị Khánh nhòe đi vì hạnh phúc.
Theo bác sĩ Phúc, tình trạng tim đảo ngược vị trí kèm lỗ thông liên thất đã được ghi nhận trên y văn nhưng rất hiếm gặp, chưa có thống kê đầy đủ. Riêng tim đảo ngược vị trí được ước tính xảy ra ở khoảng 1/10.000 ca sinh, bao gồm cả những trường hợp các cơ quan trong cơ thể cùng đảo ngược vị trí.
Bác sĩ Phúc khuyến cáo phụ nữ mang thai với thai kỳ nguy cơ cao nên siêu âm tim thai chuyên sâu để tầm soát sớm dị tật bẩm sinh. Trẻ sinh ra có bất thường về vị trí tim cần được theo dõi định kỳ tại bệnh viện có chuyên khoa tim bẩm sinh nhằm phát hiện bất thường và can thiệp kịp thời.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH