TP HCM – Chào đời với khối u lớn vùng cùng cụt nặng gần 400 g, bé gái được phẫu thuật bóc u lúc 3 ngày tuổi.
Mang thai ở tháng thứ 5, chị Bình siêu âm phát hiện thai nhi có khối u ở vùng cùng cụt. Đến tuần thứ 37, bác sĩ ghi nhận thai đa ối, u phát triển nhanh, tăng sinh mạch máu độ II, nguy cơ vỡ ối sớm, sinh non… Chị không có bệnh nền, thai kỳ bình thường và gia đình không có tiền sử mắc bệnh này. Bác sĩ tư vấn vợ chồng chị Bình khám thai đúng lịch để theo dõi sát sao tình trạng của thai nhi cho đến ngày sinh.
Đến tuần thai thứ 39, chị Bình chuyển dạ sinh thường, bé gái nặng 3,7 kg, tự thở và bú tốt. Khối u to ở vùng cùng cụt tiềm ẩn nhiều nguy cơ, nên gia đình quyết định chuyển viện đến Bệnh viện Đa khoa Tâm Anh TP HCM. Trong suốt quá trình chuyển viện, bé được y bác sĩ theo dõi chặt chẽ, đặt nằm nghiêng để tránh chèn ép, gây vỡ u.
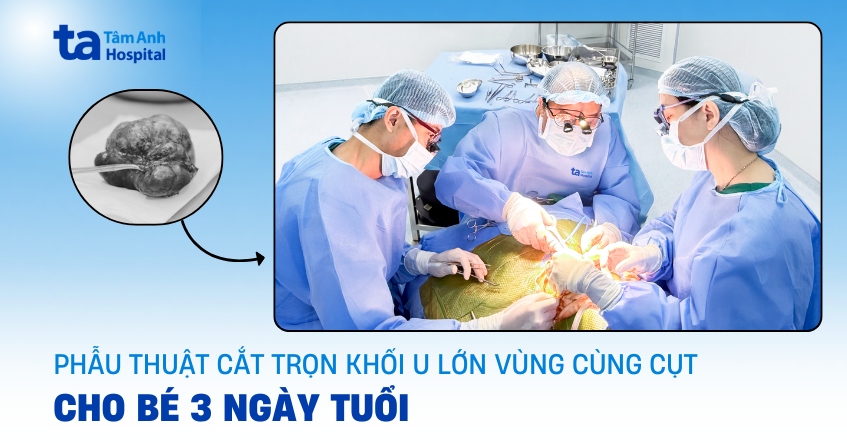
BS.CKI Lê Thị Ngọc Dung, Trung tâm Sơ sinh khám chuyên sâu và chỉ định thực hiện các cận lâm sàng ghi nhận, bé mắc u quái cùng cụt loại II, khối u nằm ngoài ổ bụng, có một phần nhỏ dính với mặt sau – dưới các đốt sống cùng, với kích thước lên đến 86x80x97mm.
Trước khi phẫu thuật, êkíp Sơ sinh tiến hành chăm sóc và ổn định toàn trạng cho bé. Bé được nuôi dưỡng đặc biệt nhằm bảo đảm đủ năng lượng, theo dõi sát nhịp tim, nhịp thở, huyết áp, tình trạng tuần hoàn và kiểm soát nguy cơ chảy máu từ khối u. Đồng thời, bé được làm các xét nghiệm đánh giá chức năng tim, phổi, đông máu và hình ảnh học để xác định mức độ xâm lấn của khối u, từ đó lựa chọn phương án gây mê – phẫu thuật an toàn.
BS.CKII Nguyễn Đỗ Trọng, khoa Ngoại Nhi, cho biết khối u của bé Minh có kích thước lớn, vị trí phức tạp, có dạng hỗn hợp gồm phần đặc và nang, ưu thế phần đặc với nhiều vách ngăn tạo thành cấu trúc tổ ong, nguy cơ cao ác tính. Đáng chú ý, khối u chiếm phần lớn mô dưới da vùng mông hai bên, tiếp xúc với nhiều cấu trúc quan trọng như cơ mông lớn, thành sau trực tràng và xương cụt.
Bác sĩ Trọng chỉ định phẫu thuật cắt bỏ khối u sớm, phòng ngừa biến chứng vỡ u gây chảy máu nhiều, nhiễm trùng, hoại tử mô, thậm chí đe dọa tính mạng. Ngoài ra, u phát triển còn chèn ép thần kinh và cơ quan vùng chậu, gây rối loạn tiêu tiểu.
Êkip Ngoại Nhi phối hợp chặt chẽ với êkip Gây mê hồi sức và êkip Sơ sinh chuẩn bị đầy đủ máy móc, thiết bị chuyên dụng cho cuộc mổ và dự phòng xử trí nguy cơ có thể xảy.
Đường thở của bé sơ sinh 3 ngày tuổi rất nhỏ, hệ hô hấp, tuần hoàn còn non yếu, dễ bị suy giảm chức năng nên các thao tác gây mê, liều lượng thuốc được bác sĩ tính toán chính xác và thực hiện thật tỉ mỉ. Khối u lớn ở vùng mông nên bé được đặt tư thế nằm úp trong suốt quá trình phẫu thuật nhằm hạn chế áp lực, chèn ép gây vỡ u hoặc ảnh hưởng đến tuần hoàn. Êkíp Gây mê hồi sức túc trực suốt ca mổ, theo dõi từng nhịp tim, nhịp thở, huyết áp, độ bão hòa oxy của bé.
Ca mổ lớn, kéo dài, do đó êkíp Hồi sức Sơ sinh cũng có mặt theo dõi sát sao các chỉ số sinh tồn, sẵn sàng can thiệp ngay nếu xảy ra tình trạng hạ đường huyết, hạ thân nhiệt, rối loạn điện giải, ngừng thở đột ngột… Máy thở, máy sưởi ấm, thuốc cấp cứu, dung dịch truyền… đều được chuẩn bị sẵn để xử trí kịp thời nếu bé bị sốc mất máu, hạ thân nhiệt hay ngừng tim.
Bác sĩ Trọng bắt đầu những đường rạch được tính toán kỹ lưỡng để tiếp cận khối u mà không làm tổn thương các cơ quan xung quanh, hạn chế tối đa việc mất máu. Các vách ngăn và khoang nang làm khối u dính chặt với mô xung quanh, khó xác định ranh giới rõ ràng giữa u và mô lành khiến quá trình phẫu thuật phức tạp hơn. Đặc biệt, một phần của u dính vào xương cụt, sát thành trực tràng. Nếu chọn hướng sai có thể gây vỡ nang, tràn dịch ra ổ bụng, tổn thương thần kinh, cơ vòng và thậm chí thủng trực tràng.
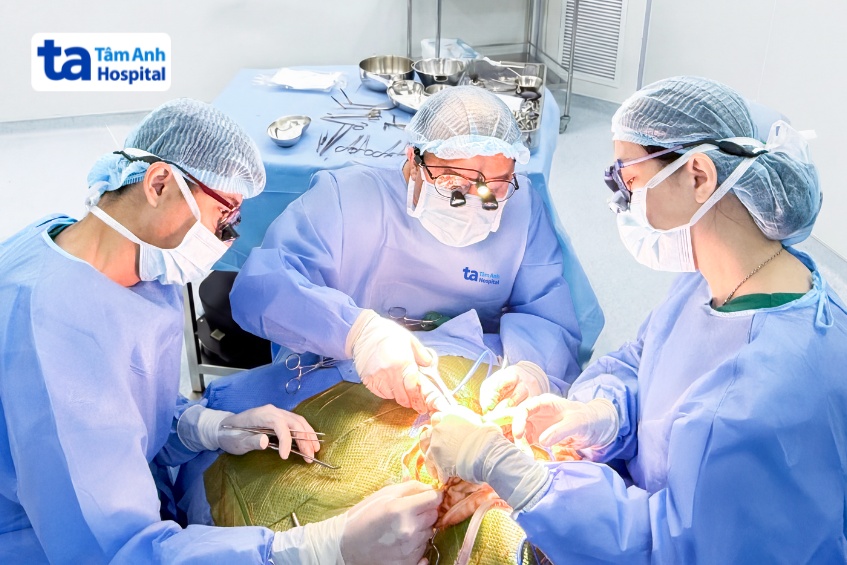
Sau 3 tiếng phẫu thuật, êkíp loại bỏ u hoàn toàn và gửi đi xét nghiệm mô học – giải phẫu bệnh, tạo hình cấu trúc tầng sinh môn, giữ nguyên vẹn các cấu trúc giải phẫu lân cận khối u. Bé được truyền 70ml máu để bù đắp lượng máu mất đi và duy trì ổn định các chỉ số sinh tồn.
Hậu phẫu, bé Minh tiếp tục được theo dõi chặt chẽ các sinh hiệu, truyền thuốc và nuôi ăn bằng sữa mẹ tại NICU. Sau 2 ngày, vết mổ khô, bé bú tốt và được xuất viện về nhà.
3 ngày sau phẫu thuật, kết quả giải phẫu bệnh cho thấy khối u quái nghi ngờ ác tính, cần tiếp tục theo dõi tại chuyên khoa ung bướu nhi.

Bác sĩ Trọng cho biết, u quái vùng cùng cụt thường phát triển từ các tế bào mầm nguyên thủy, xuất hiện ở vùng xương cụt. Nguyên nhân chính dẫn đến sự xuất hiện của u quái vẫn chưa được xác định rõ ràng.
U quái vùng cùng cụt được phân thành 4 loại dựa trên vị trí và mức độ xâm lấn. Loại I, khối u nằm hoàn toàn bên ngoài cơ thể. Loại II như trường hợp của bé Minh, khối u chủ yếu nằm ngoài nhưng có một phần nhỏ dính vào xương cụt hoặc đốt sống cùng khiến việc phẫu thuật loại bỏ u trở nên phức tạp hơn. Loại III, phần lớn khối u nằm trong ổ bụng và xương chậu, chỉ có một phần nhỏ nhô ra ngoài, có thể tiếp xúc với nhiều cơ quan nội tạng. Loại IV, toàn bộ khối u nằm trong ổ bụng hoặc tiểu khung.
Tỷ lệ mắc u quái vùng cùng cụt ở trẻ sơ sinh khoảng 1/35.000 – 1/40.000 ca sinh sống, thường gặp hơn ở bé gái. Trong đó, khoảng 7-10% trường hợp là u quái ác tính.
Bác sĩ Trọng khuyến cáo, phụ nữ mang thai cần thực hiện đầy đủ các xét nghiệm siêu âm định kỳ theo lịch khám thai để phát hiện sớm bất thường. Việc phát hiện sớm u quái trong thai kỳ giúp các bác sĩ có kế hoạch theo dõi và can thiệp kịp thời. Đối với trẻ đã được phẫu thuật, cần tái khám định kỳ nhằm phát hiện sớm nguy cơ tái phát.
* Tên nhân vật đã được thay đổi
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH