Tai biến sản khoa là một trong những nguyên nhân lớn, ảnh hưởng đến sức khỏe và thậm chí là tính mạng của mẹ lẫn bé. Tuy nhiên, những rủi ro này hoàn toàn có thể phòng ngừa, điều trị nếu được phát hiện và can thiệp kịp thời.

Tai biến sản khoa (biến chứng thai kỳ) là những mối đe dọa lớn đến sức khỏe và cuộc sống của sản phụ cũng như thai nhi. Tai biến sản khoa đặc biệt nguy hiểm, có thể xuất hiện ở bất kỳ giai đoạn nào trong thai kỳ mà không tiên lượng trước được.
Bất kỳ người mẹ nào cũng có nguy cơ đối diện với các biến chứng khi mang thai. Vì vậy, việc dự phòng và sớm đưa ra những biện pháp ngăn ngừa, can thiệp kịp thời đóng vai trò vô cùng quan trọng giúp đảm bảo sức khỏe và sự an toàn cho sản phụ lẫn thai nhi.
Có rất nhiều nguyên nhân dẫn đến hiện tượng tai biến sản khoa. Một vài trong số đó đã được các chuyên gia trong lĩnh vực y tế liệt kê như sau:

Thuyên tắc ối (hội chứng giống dị ứng sốc phản vệ ở thai phụ) là biến chứng đáng sợ nhất trong tai biến trong khi mang thai. Theo thống kê, có đến 50% sản phụ tử vong trong giờ đầu tiên khởi phát triệu chứng thuyên tắc ối. 50% còn lại nếu sống sót cũng để lại nhiều di chứng thần kinh nặng nề.
Theo giải thích y học, thuyên tắc ối là kết quả của việc dịch nước ối vào tĩnh mạch tử cung khi thai phụ bị vỡ màng ối, vỡ tĩnh mạch của tử cung hay cổ tử cung, áp lực buồng tử cung cao.
Các yếu tố tăng nguy cơ thuyên tắc ối bao gồm: Sản phụ hơn 35 tuổi, đa thai, sanh nhiều lần, bất thường nhau thai, tiền sản giật, tăng huyết áp thai kỳ, mổ lấy thai và nhau bong non.
Những triệu chứng thường gặp:
Vỡ tử cung cũng là một trong những tai biến sản khoa nguy hiểm có khả năng đe dọa tính mạng của cả mẹ lẫn thai nhi.
Thai phụ bị vỡ tử cung khi xuất hiện một vết rách trên thành tử cung, vết rách này toạc qua các lớp của thành tử cung cho đến khi vỡ hoàn toàn. Khi tử cung bị vỡ, phần lớn thai nhi sẽ chết. Người mẹ trong trường hợp này cũng có thể tử vong nếu không được xử trí kịp thời.

Vỡ tử cung thường xảy ra trong quá trình chuyển dạ, và cả thời kỳ mang thai. Nguyên nhân chính dẫn tới hiện tượng này là do thai quá to, ngôi thai bất thường (ngôi ngang), đa thai hoặc từng có tổn thương tử cung (mổ lấy thai, nạo phá thai,…). Trước khi vỡ tử cung sẽ có một giai đoạn doạ vỡ tử cung. Lúc này, việc phát hiện sớm và can thiệp đúng lúc sẽ ngăn chặn được nguy cơ vỡ tử cung nguy hiểm.
Triệu chứng nhận biết nguy cơ vỡ tử cung: Cơn co thắt dồn dập làm cho sản phụ đau đớn vật vã, biểu hiện sốc (tái nhợt, vã mồ hôi, mạch nhanh, huyết áp tụt, ngất), có thể ra máu âm đạo, mất tim thai, thấy các phần thai nhi dưới da bụng khi nắn bụng.
Băng huyết sau sinh là tình trạng mất máu tích lũy 1.000ml hoặc mất máu do các dấu hiệu giảm thể tích máu trong vòng 24 giờ đầu sau khi sinh. Băng huyết sau sinh chiếm đến 35% trong tổng số nguyên nhân gây ra cái chết ở sản phụ trên toàn thế giới.
Tùy vào mức độ mất máu mà tình trạng băng huyết sau sinh có thể gây ra nhiều biến chứng nặng nhẹ khác nhau như: Choáng (giảm thể tích tuần hoàn), suy thận, suy đa cơ quan và dẫn đến tử vong. Ngoài ra, băng huyết sau sinh cũng là yếu tố gây ra hiện tượng nhiễm trùng hậu sản.
Về lâu dài, băng huyết sau sinh còn có thể gây thiếu máu, viêm tắc tĩnh mạch, hội chứng Sheehan (do hoại tử tuyến yên gây suy nhược, rụng tóc, vô kinh và mất sữa). Nguy hiểm nhất là trường hợp phải cắt tử cung, dẫn đến tình trạng không thể có thêm con.
Băng huyết sau sinh thường gặp ở những mẹ từng sinh nhiều lần, con to. Bên cạnh đó, việc nạo thai quá nhiều và có vết mổ ở tử cung cũng là nguyên nhân dẫn tới biến chứng thai kỳ nguy hiểm này.
Những triệu chứng của biến chứng thai kỳ nhận biết nguy cơ băng huyết sau sinh gồm:
Hội chứng tiền sản giật khi mang thai là biến chứng của tăng huyết áp thai kỳ trong 3 tháng cuối. Cụ thể, huyết áp tâm thu từ 140 mmHg trở lên, và/hoặc huyết áp tâm trương từ 90 mmHg trở lên cùng với đó là tình trạng xuất hiện protein trong nước tiểu, gây ra bởi sự tổn thương đến thận.
Tiền sản giật thường xảy ra trước khi lên cơn sản giật. Tùy vào mức độ nặng nhẹ của bệnh mà giai đoạn này có thể kéo dài vài giờ, vài ngày, vài tuần hoặc chỉ thoáng qua.
Tỷ lệ xảy ra cơn sản giật 50% trước sinh, 25% trong lúc sinh, 25% sau sinh và gây ra nhiều biến chứng nghiêm trọng. Trong đó, biến chứng nguy hiểm nhất là xuất huyết não làm sản phụ hôn mê sâu. Đối với bé, tiền sản giật có thể dẫn tới tình trạng sinh non, thai chậm tăng trưởng trong tử cung, thậm chí là tử vong.
Tính đến thời điểm hiện tại, nguyên nhân gây ra tình trạng tiền sản giật vẫn chưa được xác định một cách rõ ràng. Tuy nhiên, đối với những nhóm thai phụ sau đây sẽ có nguy cơ mắc tiền sản giật cao hơn so với người bình thường:
Những dấu hiệu cho biết mẹ có nguy cơ cao bị tiền sản giật bao gồm: Nhiễm độc thai nghén nặng (phù, tăng huyết áp, protein niệu…).
Nhiễm trùng hậu sản là tình trạng nhiễm trùng xuất phát từ đường sinh dục (âm đạo, cổ tử cung, tử cung) trong khoảng 6 tuần đầu sau sinh, gây ảnh hưởng đến sức khỏe thậm chí đe dọa tính mạng của sản phụ.
Các loại nhiễm trùng hậu sản thường gặp là nhiễm khuẩn tầng sinh môn, âm hộ, âm đạo; Viêm niêm mạc tử cung, viêm quanh tử cung, viêm tử cung, viêm tắc tĩnh mạch, viêm phúc mạc toàn bộ, viêm phúc mạc tiểu khung, nhiễm trùng huyết.

Theo các chuyên gia y tế, nguyên nhân dẫn đến nhiễm khuẩn hậu sản sẽ trải dài từ lúc trước, trong và sau sinh bao gồm:
Những triệu chứng nhiễm khuẩn hậu sản thường gặp:
Uốn ván sơ sinh là tình trạng hệ thần kinh trung ương của trẻ bị nhiễm độc tố uốn ván Clostridium tetani. Loại độc tố này xâm nhập vào cơ thể của bé thông qua đường rốn, vết cắt dây rốn bằng dụng cụ không được tiệt trùng đúng quy cách.
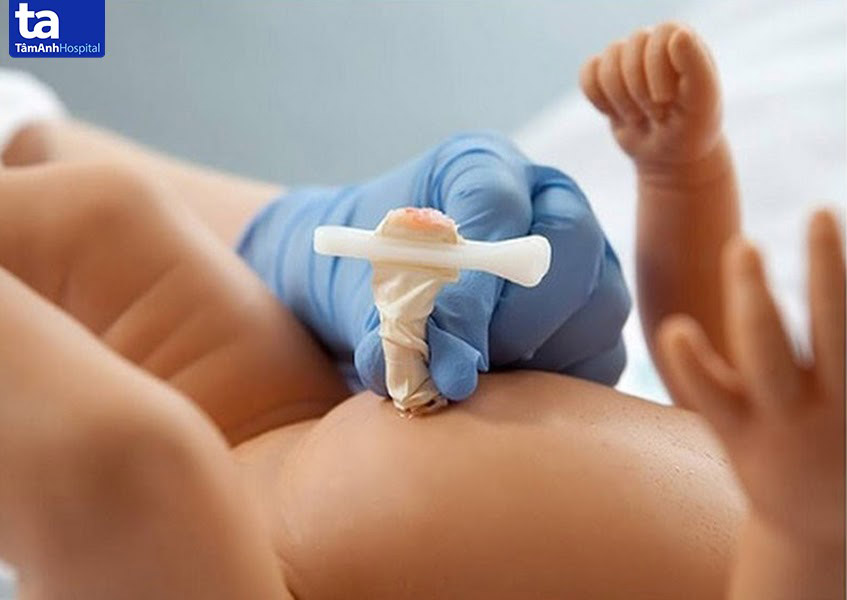
Tùy vào mức độ mà uốn ván sơ sinh có thể gây ra nhiều biến chứng nghiêm trọng và thậm chí dẫn đến tử vong ở trẻ nhỏ. Theo thống kế từ Tổ chức Y tế Thế giới (WHO), vào những năm cuối của thế kỷ 20, có khoảng 500.000 trẻ tử vong do uốn ván sơ sinh mỗi năm ở các quốc gia đang phát triển.
Những triệu chứng nhận biết uốn ván sơ sinh:
Mang thai ngoài tử cung là hiện tượng thai làm tổ bên ngoài buồng tử cung. Khoảng hơn 95% trường hợp thai ngoài tử cung xuất hiện ở vòi tử cung. Ngoài ra, thai còn có thể làm tổ ở nhiều vị trí khác nhau như buồng trứng, cổ tử cung, trong ổ bụng, và cả bên ngoài ổ phúc mạc.
Hiện tượng chửa ngoài tử cung thường gặp ở những sản phụ có vấn đề về ống dẫn trứng như bị dị tật, hẹp bẩm sinh, hoặc đã từng can thiệp phẫu thuật liên quan đến vòi trứng.
Triệu chứng nhận biết nguy cơ chửa ngoài tử cung bao gồm:
Lúc này, thai phụ cần đến ngay bệnh viện để được bác sĩ kiểm tra và xử trí. Nếu chậm can thiệp, thai tiếp tục phát triển khiến túi thai vỡ gây tràn dịch ổ bụng, có khả năng vô sinh, thậm chí sản phụ bị nguy hiểm tính mạng.
Theo các chuyên gia y tế, nhau bong non là biến chứng thai kỳ nguy hiểm, có thể gây ra hiện tượng chảy máu do giảm sinh sợi huyết, choáng do mất máu, thận cấp, sinh non và thậm chí dẫn đến tử vong với mẹ và bé.
Trước khi bé được sinh ra, bánh nhau bong sớm một phần hay hoàn toàn được gọi là nhau bong non. Khi nhau thai đã bong ra khỏi thành tử cung đồng nghĩa với việc dòng máu nuôi dưỡng thai nhi cũng bị cắt đứt. Lúc này việc cần làm là đưa thai ra ngoài ngay.
Theo thống kê, có khoảng 0,6-1% trường hợp mắc hội chứng nhau bong non trong thai kỳ. 10-15% trường hợp tử vong con trong 3 tháng cuối thai kỳ xuất phát từ nhau bong non.
Những triệu chứng nhau bong non thường gặp bao gồm:
Hiện tại, vẫn chưa xác định rõ nguyên nhân gây ra tình trạng nhau bong non. Theo đó, bất cứ nguyên do nào dẫn tới hiện tượng vỡ mạch máu bánh nhau bám vào thành tử cung đều có thể dẫn đến nhau bong non.
Nhau tiền đạo là tình trạng bánh nhau bám ở vị trí bất thường. Thông thường, nhau thai sẽ bám vào mặt trước hoặc mặt sau của phần đáy tử cung. Nhưng khi nhau thai bám vào đoạn dưới tử cung và cổ tử cung, che kín hoặc một phần cổ tử cung, gây cản trở đường đi của thai nhi khi chuyển dạ được gọi là nhau tiền đạo.
Theo thống kê, cứ 300 sản phụ sẽ có 1 người gặp phải tình trạng nhau tiền đạo. Con số này đang có xu hướng tăng lên trong vòng 30 năm trở lại đây.
Rau tiền đạo được phân thành 4 loại dựa vào vị trí bám:
Nhau tiền đạo là một trong những tai biến thai kỳ nguy hiểm, có thể dẫn đến tình trạng băng huyết trong thai kỳ và đe dọa đến tính mạng cả mẹ và bé khi sinh.
Tùy vào mức độ bám của nhau tiền đạo mà dấu hiệu nhận biết tình trạng này có thể khác nhau. Một số triệu chứng thường gặp bao gồm:
Những nguyên nhân dẫn tới nhau tiền đạo:
Nhau cài răng lược là một trong những tai biến sản khoa hiếm gặp nhưng vô cùng nguy hiểm. Nhau cài răng lược xuất hiện khi nhau không bong tróc khỏi thành tử cung sau quá trình sinh nở, mà bám chặt vào cơ tử cung, thậm chí xâm lấn các cơ quan xung quanh. Nếu cài bám vào tử cung quá sâu, nhau không thể tự tách hoặc chỉ bong một phần khỏi thành tử cung dẫn tới nhiễm trùng hậu phẫu và những lỗ dò sau mổ.
Thông thường, nhau cài răng lược không có dấu hiệu hoặc triệu chứng rõ ràng đối với người mẹ trong quá trình mang thai. Một vài trường hợp có thể có xuất huyết âm đạo trong Tam cá nguyệt thứ 3 (tuần thai từ 28 – 40). Đây cũng được xem là nguyên nhân gây ra các tình trạng như băng huyết sau sinh, rối loạn đông cầm máu và có thể gây tử vong cho mẹ.
Những trường hợp có nguy cơ mắc nhau cài răng lược:
Chuyển dạ sinh non là quá trình chuyển dạ bắt đầu trước tuần thứ 37 của thai kỳ. Bất kỳ trẻ sơ sinh nào được sinh ra trước 37 tuần đều có nguy cơ mắc các vấn đề sức khỏe cao hơn. Trong hầu hết các trường hợp vì các cơ quan như phổi và não hoàn thành quá trình phát triển trong những tuần cuối cùng trước khi sinh đủ tháng (39 đến 40 tuần).
Trẻ sinh non có thể gặp phải đối mặt với nhiều vấn đề sức khỏe nghiêm trọng như: Bại não (thường kéo dài suốt đời), chậm phát triển tâm thần…

Một số tình trạng làm tăng nguy cơ sinh non bao gồm:
Vỡ ối sớm là tình trạng vỡ ối tự nhiên của màng ối và màng đệm tại bất kỳ thời điểm nào trước khi có chuyển dạ. Túi ối là nơi nuôi dưỡng và bảo vệ thai nhi khỏi các tác động từ bên ngoài. Do đó, khi ối vỡ sẽ kích thích chuyển dạ để đưa bé ra ngoài. Nếu bé chưa đủ tuần tuổi, không có sự chuyển dạ xảy ra có thể dẫn đến nhiễm trùng ối, nhiễm trùng bào thai.
Hiện tượng vỡ ối sớm ở mỗi trường hợp cụ thể sẽ có những biến chứng và ảnh hưởng khác nhau. Nhìn chung, đây là một trong những biến chứng làm tăng tỷ lệ nhiễm trùng tử cung và nhiễm trùng sau sinh, làm tăng nguy cơ sinh non hoặc kéo dài thời gian sinh ảnh hướng lớn đến sự an toàn của bé. Bên cạnh đó, vỡ ối sớm còn là thủ phạm khiến trẻ sơ sinh bị mắc bệnh viêm phổi.
Một số nguyên nhận dẫn tới hiện tượng vỡ ối sớm bao gồm:
Sảy thai là thuật ngữ dùng để chỉ tình trạng sảy thai do nguyên nhân tự nhiên trước 20 tuần. Các dấu hiệu có thể bao gồm ra máu âm đạo hoặc chảy máu, chuột rút, hoặc chất lỏng hoặc mô chảy ra từ âm đạo.
Theo Hiệp hội Mang thai Hoa Kỳ (APA), có tới 20% các trường hợp mang thai ở phụ nữ khỏe mạnh sẽ bị sảy thai. Đôi khi, điều này xảy ra trước khi một người phụ nữ thậm chí còn biết về việc mang thai. Trong hầu hết các trường hợp, sảy thai không thể ngăn ngừa được.
Những triệu chứng sảy thai thường thấy là:
Dị tật bẩm sinh là những dị tật nặng cần được phát hiện và can thiệp kịp thời trong những ngày đầu sau sinh. Những dị tật ở trẻ sơ sinh cần can thiệp sớm, bao gồm:
Tùy vào từng giai đoạn mà có những dấu hiệu phát hiện dị tật ở trẻ sơ sinh khác nhau:
Hội chứng truyền máu song thai (TTTS) xảy ra trong thai kỳ khi người mẹ mang song thai cùng trứng và cùng chia sẻ một bánh nhau. Giữa mạch máu của hai thai nhi trong cùng một bánh nhau có sự thông nối, khiến máu của một thai sẽ truyền cho thai còn lại.
Theo đó, thai cho máu sẽ bị thiếu ối, kém phát triển và teo tóp dần. Trong khi đó, thai nhận máu có nguy cơ bị suy tim, phù thai, đa ối, bàng quang căng to, đa niệu do lượng máu quá nhiều, phát triển nhanh. Theo thống kê, tỷ lệ mắc hội chứng truyền máu song thai hiện tại là 0,1-1,9/1000 trẻ sinh ra.
Sản phụ mắc hội chứng truyền máu song thai có nguy cơ sinh non, nhiễm trùng ối. Đối với thai nhi, có nguy cơ bị suy tim thai, thiếu máu, thiếu oxy thai cho dẫn tới chết do suy bánh rau hoặc do thiếu máu mãn.
Nếu không được điều trị kịp thời, 90 –100% trường hợp truyền máu song thai có nguy cơ lưu thai. Nếu một trong hai thai nhi tử vong thì 25% thai còn lại sẽ bị di chứng thần kinh nặng nề.
Những triệu chứng nhận biết hội chứng truyền máu song thai:
Hiện tại, nguyên nhân dẫn đến hội chứng truyền máu song thai (TTTS) ở sản phụ vẫn chưa được xác định rõ ràng. Tuy nhiên, phần lớn xuất phát từ việc xuất hiện những bất thường trong mạch máu ở bánh rau.
Như đã đề cập, tai biến sản khoa có thể xuất hiện ở bất cứ thời điểm nào của thai kỳ mà không thể tiên lượng trước được. Tùy vào từng biến chứng và tình trạng cụ thể mà có thể đặc biệt nguy hiểm, thậm chí đe dọa đến cả tính mạng của cả mẹ và bé.
Tai biến khi mang thai có thể xuất hiện ở bất kỳ người mẹ nào. Do đó, việc dự phòng tai biến sản khoa có vai trò vô cùng quan trọng. Những trường hợp biến chứng thai kỳ nếu không được can thiệp kịp thời sẽ tăng nguy cơ bệnh tật, các dị dạng cho thai, làm trẻ bị trì trệ, kém phát triển sau này. Thậm chí, làm gia tăng tỷ lệ tử vong cho mẹ, thai và trẻ sơ sinh.
Để phòng ngừa các tai biến trong thai kỳ một cách triệt để nhất, thai phụ cần phải quản lý thai kỳ tốt. Cụ thể, trong quá trình mang thai bạn nên thường xuyên đi khám thai định kỳ và sinh nở ở những cơ sở y tế uy tín, có chuyên gia giỏi, trang thiết bị hiện đại. Điều này sẽ giúp bạn sớm phát hiện các thai kỳ nguy cơ, từ đó có biện pháp can thiệp kịp thời, hạn chế tối đa rủi ro đối với mẹ và bé.
Cụ thể, những hoạt động thai phụ cần lưu ý để ngăn ngừa tai biến sản khoa:

Để theo dõi và chăm sóc sức khỏe thai kỳ toàn diện, đảm bảo quá trình sinh nở được diễn ra an toàn nhất, bạn có thể đăng ký dịch vụ thai sản trọn gói, thai sản theo yêu cầu tại Bệnh viện Đa khoa Tâm Anh.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Tai biến sản khoa là một trong những vấn đề khiến các mẹ luôn lo lắng trong suốt giai đoạn thai kỳ của mình. Tuy nhiên các biến chứng thai sản này hoàn toàn có thể được hạn chế và can thiệp kịp thời nếu được phát hiện từ sớm. Vì vậy, để con được chào đời khỏe mạnh, việc thăm khám thai định kỳ là rất quan quan trọng. Để có được kết quả chẩn đoán chính xác nhất về tình trạng của mẹ và bé, hãy lựa chọn các bệnh viện có trang thiết bị xét nghiệm hiện đại và đội ngũ bác sĩ uy tín.