Ca đại phẫu cắt khối tá tụy phức tạp đã giúp ông Thinh (79 tuổi) thoát khỏi những cơn đau hành hạ bản thân suốt nhiều tháng.

Bốn tháng trước, ông Thinh (79 tuổi, Hưng Yên) bắt đầu xuất hiện những cơn đau dữ dội vùng thượng vị, từng được chẩn đoán viêm dạ dày, đã điều trị tại bệnh viện địa phương nhưng không thuyên giảm. Kể từ sau đó, tình trạng đau bụng trở nên thường xuyên, kéo dài cả ngày lẫn đêm, khiến ông ăn ngủ kém, sức khỏe suy kiệt nhanh chóng. Gia đình quyết định đưa ông đến Bệnh viện Đa khoa Tâm Anh Hà Nội khám.
Kết quả kiểm tra lâm sàng và chụp cắt lớp vi tính bằng máy CT Somatom Force VB30 cho thấy người bệnh có ổ tổn thương cũ trung tâm bán bầu dục và nhân bèo bên trái, teo não, xơ vữa vôi hóa gây hẹp 60% đoạn xoang hang động mạch cảnh trong bên phải, 40% đoạn xoang hang động mạch cảnh trong bên trái, hẹp 70% động mạch thân nền. Xơ vữa vôi hóa gây hẹp 40% RCA1, xơ vữa mềm gây hẹp khoảng 30% LCx1.
Khối u mỏm móc có thâm nhiễm xung quanh và tiếp xúc một phía với động – tĩnh mạch mạc treo tràng trên, thân tĩnh mạch cửa. Phình hình thoi động mạch chủ bụng đoạn dưới chỗ phân chia động mạch thận, có xơ vữa vôi hóa và huyết khối bám thành, lóc tách động mạch chậu gốc bên trái, xơ vữa vôi hóa bám thành động mạch chủ chậu hai bên, gây hẹp khoảng 60% động mạch chậu trong hai bên, 50% động mạch thận trái, 30% động mạch thận phải. Sau đó, ông được chỉ định nhập viện điều trị.
“Khối u ác tính gây tắc nghẽn đường tiêu hóa – mật – tụy và thâm nhiễm vào các cấu trúc xung quanh, đặc biệt các mạch máu lớn như động tĩnh mạch mạc treo tràng. Đây chính là nguyên nhân gây ra triệu chứng đau dữ dội không dứt. Đối với loại ung thư này, hóa chất ít tác dụng. Không phẫu thuật thì không cách nào kiểm soát được cơn đau cho người bệnh”, TTƯT.PGS.TS Triệu Triều Dương, Giám đốc khối Ngoại, phẫu thuật viên chính của ca mổ, cho biết.
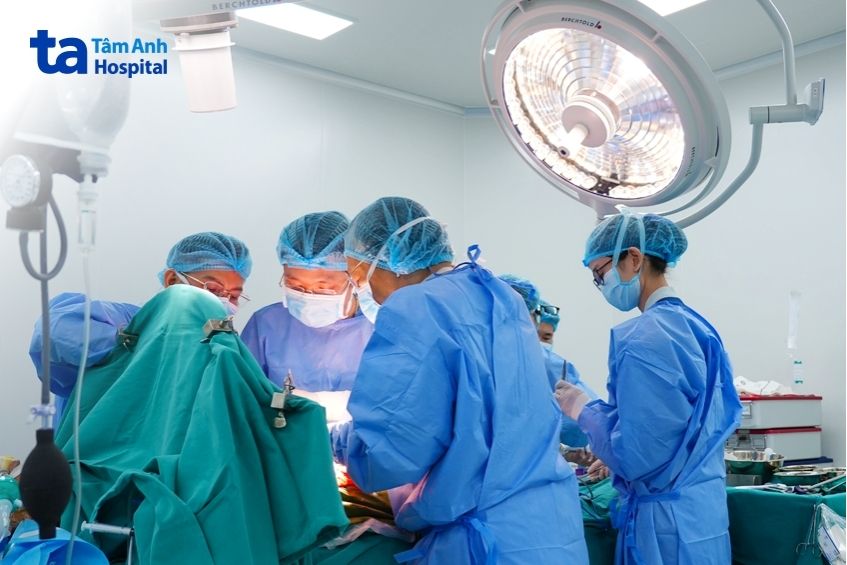
Tuy nhiên, thách thức đặt ra cho các bác sĩ là lựa chọn phương án nào để phẫu thuật cho người bệnh. Ông Thinh được chẩn đoán u đầu tụy, vị trí giải phẫu đặc biệt phức tạp do tiếp giáp mật thiết với nhiều cấu trúc quan trọng trong ổ bụng. Ngoài ra, ông còn cao tuổi, nhiều bệnh nền nguy hiểm như tiền sử đột quỵ, hẹp động mạch não. Các yếu tố này làm tăng nguy cơ xảy ra biến cố tim mạch, tái phát đột quỵ, rối loạn đông máu, chảy máu không kiểm soát trong và sau mổ, nhiễm trùng, chậm liền vết mổ và suy giảm khả năng hồi phục sau mổ.
Phẫu thuật Whipple – đại phẫu phức tạp bậc nhất lĩnh vực tiêu hóa
Hội chẩn toàn viện, đội ngũ bác sĩ đa chuyên khoa ngoại tổng hợp, tiêu hóa, tim mạch, gây mê hồi sức… đánh giá đây là ca bệnh khó và tiên lượng rất nặng. Nếu phẫu thuật chỉ để lưu thông đường tiêu hóa sẽ an toàn hơn nhưng khó kiểm soát được cơn đau cho người bệnh. Vì vậy, phẫu thuật Whipple (phẫu thuật cắt khối tá tụy) là lựa chọn tối ưu nhất nhằm mục đích giải quyết cùng lúc nhiều mục tiêu: lưu thông đường tiêu hóa, mật tụy và xử lý tình trạng đau đớn kéo dài cho người bệnh.
Whipple là đại phẫu phức tạp bậc nhất trong lĩnh vực tiêu hóa, yêu cầu sự phối hợp nhuần nhuyễn giữa các chuyên khoa, từng thao tác phải tuyệt đối chính xác, chỉ một sai sót nhỏ cũng có thể dẫn tới rò tụy, nhiễm trùng ổ bụng, thậm chí suy đa tạng.
“Tỷ lệ biến chứng chung của các ca phẫu thuật Whipple ước tính 30-50%. Đối với trường hợp bệnh nhân Thinh, tỷ lệ này có thể lên đến 60-80%, tỷ lệ tử vong từ 5-10% thậm chí cao hơn khi ông đã trên 70 tuổi và có kèm nhiều bệnh lý nền phức tạp”, PGS Dương nhận định.
Do tính chất phức tạp và mức độ rủi ro cao, phương pháp này chỉ được thực hiện tại những trung tâm ngoại khoa chuyên sâu với đội ngũ phẫu thuật viên dày dặn kinh nghiệm và hệ thống trang thiết bị y tế, hồi sức đồng bộ, hiện đại.
Để chuẩn bị cho ca đại phẫu, điều dưỡng trưởng Nguyễn Thị Thu Trang – khoa Ngoại Tổng hợp, cho biết ông Thinh được chăm sóc toàn diện, chuẩn bị thể trạng tốt nhất để giảm thiểu nguy cơ biến chứng. Các bệnh lý nền gồm tiền sử tai biến mạch máu não, tăng huyết áp được kiểm soát nghiêm ngặt, đảm bảo các chỉ số huyết áp và đường huyết ở mức an toàn. Chức năng hô hấp được cải thiện thông qua hướng dẫn tập thở, kiểm soát đường thở, phòng biến chứng phổi sau mổ. Ông cùng gia đình cũng được giải thích kỹ lưỡng về quy trình mổ và nguy cơ, giúp chuẩn bị tâm lý vững vàng.

Bệnh nhân được tiến hành phẫu thuật, với đường rạch dài khoảng 50cm để đảm bảo tầm quan sát và thao tác tối ưu. Ê-kíp phẫu thuật Tâm Anh thực hiện cắt bỏ đầu tụy, một phần dạ dày, tá tràng, đoạn đầu hỗng tràng, một phần ống mật chủ, túi mật, nạo vét hạch, lấy các tổ chức xâm lấn xung quanh. Sau khi loại bỏ tổn thương, phẫu thuật viên tiến hành tái lập lưu thông tiêu hóa bằng ba miệng nối: tụy – ruột, mật – ruột và dạ dày – ruột. Đây là phẫu thuật có độ phức tạp cao, yêu cầu kỹ thuật chính xác tuyệt đối cùng hệ thống trang thiết bị y tế đồng bộ, đạt chuẩn nhằm loại bỏ triệt để khối u, ngăn ngừa xâm lấn, di căn và hạn chế tối đa biến chứng nguy hiểm.
Chăm sóc hậu phẫu toàn diện, giúp người bệnh hồi phục nhanh
Sau phẫu thuật, bệnh nhân được đưa về khoa và bắt đầu giai đoạn chăm sóc hậu phẫu toàn diện. Trong 6-8 giờ đầu, điều dưỡng theo dõi sát các chỉ số sinh tồn hàng giờ, đặc biệt là mạch, huyết áp, tình trạng hô hấp, nguy cơ chảy máu và nhiễm trùng.
Kiểm soát đau được thực hiện bằng phương pháp giảm đau ngoài màng cứng. Do đó, chỉ sau 2-3 giờ trở về khoa, ông đã có thể bắt đầu vận động nhẹ tại giường, kết hợp hít sâu, tập thở và ho khạc chủ động dưới sự hướng dẫn của điều dưỡng. Đây là những biện pháp cơ bản nhưng đóng vai trò quan trọng trong phòng ngừa biến chứng hô hấp, giảm nguy cơ hình thành huyết khối tĩnh mạch sâu ở chi, kích thích nhu động ruột sớm hoạt động trở lại và hỗ trợ dẫn lưu dịch ổ bụng hiệu quả hơn, qua đó góp phần thúc đẩy quá trình hồi phục toàn diện. Đến ngày thứ 4, ông đã có thể đi dọc hành lang, tinh thần, tình trạng sức khỏe đều ổn định.
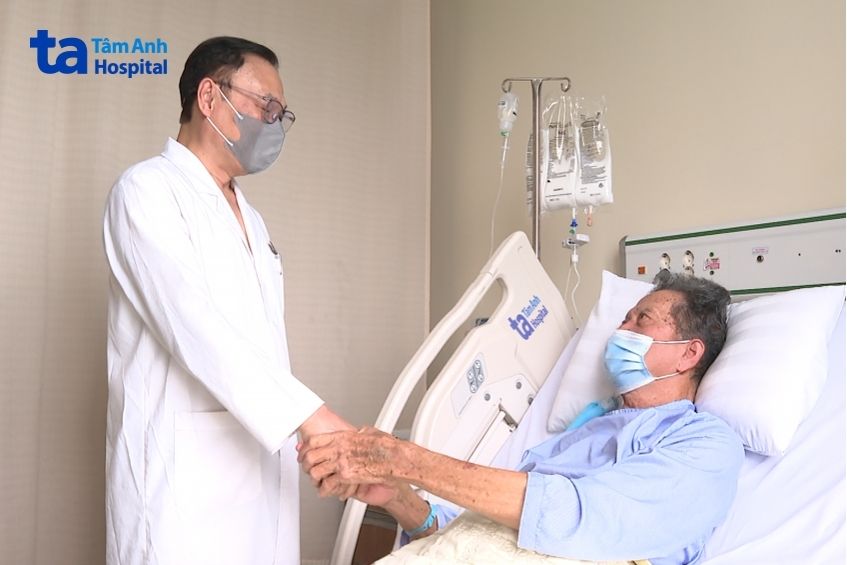
Dinh dưỡng của người bệnh sau mổ cũng được lên phương án kỹ lưỡng với sự phối hợp chặt chẽ giữa bác sĩ phẫu thuật và khoa Dinh dưỡng để đánh giá khả năng dung nạp. Chế độ ăn uống được thực hiện thận trọng nhằm giảm áp lực lên các miệng nối sau mổ, đặc biệt là miệng nối mật – ruột và tụy – ruột, từ đó hạn chế nguy cơ rò dịch hoặc bục miệng nối, bảo đảm quá trình hồi phục an toàn.
Sau mổ 19 ngày, người bệnh hồi phục tốt, vết mổ khô, chức năng tiêu hóa ổn định và đủ điều kiện xuất viện, tiếp tục theo dõi ngoại trú. Sau 2 tuần, người bệnh được khám lại tình trạng sức khỏe ổn định, ăn uống được, đã tự vận động chăm sóc bản thân, các cơn đau không còn.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH