TP.HCM – Chị Hoài gần 40 tuổi mới kết hôn, một lần sảy thai tự nhiên, thụ tinh trong ống nghiệm một chu kỳ thất bại, cuối cùng có con với phôi không mang bất thường nhiễm sắc thể.

Dành hết thời gian cho phát triển sự nghiệp, năm 2022, chị Hoài kết hôn khi đã cận kề tuổi 40. Chị đậu thai tự nhiên nhưng sảy thai ở tuần thứ 14 thai kỳ, bác sĩ hút thai nhưng sót nhau khiến chị phải trải qua liên tiếp hai cuộc phẫu thuật cắt nhau bám chặt và tách dính buồng tử cung.
Chờ đợi thêm 3 tháng không có tin vui trở lại, vợ chồng chị đi khám tại một bệnh viện ở TP.HCM, 3 lần bơm tinh trùng vào buồng tử cung (IUI) thất bại; một chu kỳ thụ tinh trong ống nghiệm (IVF) ghi nhận hầu hết phôi ngừng phát triển ở giai đoạn sớm, chỉ nuôi cấy được 2 phôi ngày 3, chuyển phôi không đậu thai.
“Tôi hối hận vì nhiều năm lưỡng lự giữa lựa chọn tiếp tục hưởng thụ cuộc sống độc thân hay kết hôn và sinh con. Đến khi biết mình cần có một đứa con thì đã lớn tuổi khiến hành trình làm mẹ không còn dễ dàng”, chị Hoài nói.
Khát khao có con mãnh liệt, giữa năm 2024, vợ chồng chị Hoài đến Trung tâm Hỗ trợ sinh sản, Bệnh viện Đa khoa Tâm Anh (IVF Tâm Anh TP.HCM) và được ThS.BS Giang Huỳnh Như, Giám đốc Trung tâm, trực tiếp thăm khám.
Ở tuổi 41, dự trữ buồng trứng của chị Hoài suy giảm nhiều, chỉ số AMH chỉ còn 0.7 ng/mL, siêu âm hai bên buồng trứng chỉ còn vài nang noãn (trứng). Người bệnh có tiền căn phôi ngừng phát triển sớm, gợi ý chất lượng noãn bất thường dẫn đến giảm tỷ lệ IVF thành công, tăng nguy cơ dị tật thai nhi và các biến chứng thai kỳ như sảy thai, sinh non…
“Chị Hoài lớn tuổi, ít noãn nhưng còn noãn là còn hy vọng có con của chính mình”, bác sĩ Như chia sẻ.
Theo bác sĩ Như, để tối ưu tỷ lệ IVF thành công cho chị Hoài cần phối hợp nhiều chiến lược từ phác đồ dùng thuốc kích thích buồng trứng phù hợp; công nghệ nuôi cấy phôi hiện đại giúp nuôi phôi đến giai đoạn ngày 5 và áp dụng sinh thiết sàng lọc phôi tiền làm tổ, lựa chọn phôi không bất thường nhiễm sắc thể; khảo sát kỹ lưỡng và điều trị dứt điểm các bất thường trong lòng tử cung; chuẩn bị niêm mạc tử cung đủ điều kiện giúp tăng tỷ lệ đậu thai.
Bác sĩ Như xây dựng phác đồ dùng thuốc kích thích buồng trứng với liều lượng phù hợp cho chị Hoài, mục tiêu là giúp số lượng noãn hiện hữu phát triển đến giai đoạn trưởng thành. Chị Hoài sử dụng thuốc kích thích buồng trứng kéo dài 8-10 ngày, đến bệnh viện để siêu âm theo dõi sự phát triển của nang noãn. Sau khi tiêm mũi thuốc rụng trứng, chị Hoài được bác sĩ Như chọc hút trứng thu được 7 noãn trưởng thành.
Chuyên viên phôi học lựa chọn tinh trùng đủ điều kiện, tiêm vào mỗi bào tương noãn giúp tăng tỷ lệ thụ tinh. Phôi được nuôi cấy trong hệ thống tủ động học time-lapse tối ưu mọi điều kiện về độ pH, khí, độ ẩm… đặt bên trong hệ thống phòng “lab-trong-lab” siêu sạch.
Chuyên viên phôi học thuận lợi quan sát toàn diện quá trình phát triển của phôi qua hệ thống camera được trang bị tự động, không cần thao tác đóng mở tủ hay di chuyển ra ngoài để quan sát dưới kính hiển vi như kỹ thuật truyền thống, hạn chế tối đa những biến động môi trường nuôi cấy có thể gây ảnh hưởng đến phôi. Kết quả có 3 phôi thành công nuôi đến giai đoạn ngày 5.
Chuyên viên phôi học thận trọng trích khoảng 6-10 tế bào ở phần lá nuôi của phôi (phần sẽ phát triển thành bánh nhau) để sinh thiết sàng lọc tiền làm tổ, nhằm giảm bớt nguy cơ bất thường nhiễm sắc thể dẫn đến giảm tỷ lệ IVF thành công, tăng dị tật thai nhi và các biến chứng thai kỳ như sảy thai, sinh non… Kết quả chỉ có phôi không mang bất thường di truyền.
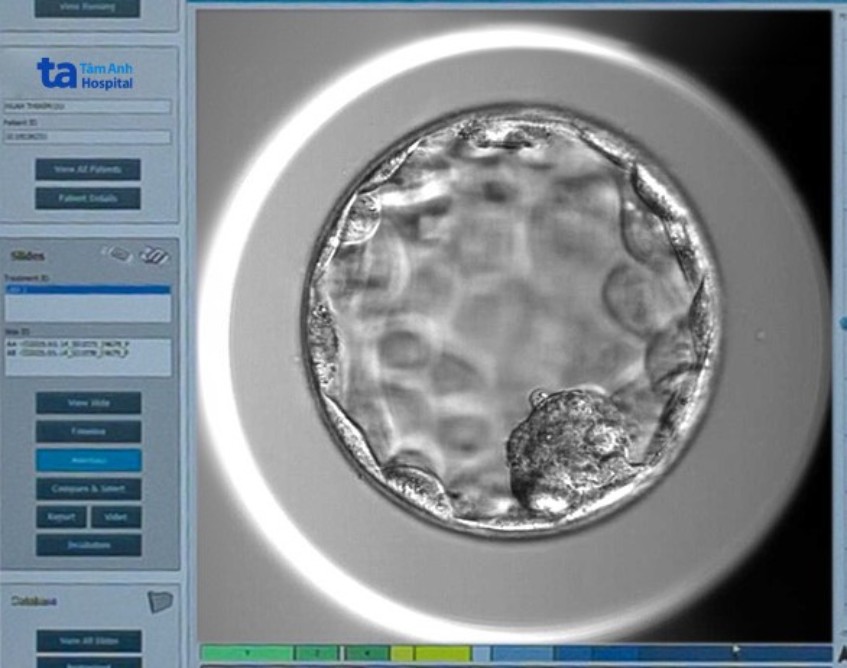
Chị Hoài chỉ có cơ hội chuyển phôi hạn chế. Nếu thất bại, vợ chồng chị phải điều trị IVF lại từ đầu, tốn kém chi phí, ảnh hưởng tâm lý và thể chất, tỷ lệ thành công thấp hơn.
“Người bệnh chỉ có cơ hội chuyển phôi hạn chế, đòi hỏi sự chỉn chu trong quá trình chuẩn bị nội mạc tử cung”, bác sĩ Như nói. Chị Hoài được nội soi buồng tử cung để kiểm tra nguy cơ tái dính.
Tháng 10/2024, bác sĩ xây dựng phác đồ chuẩn bị niêm mạc tử cung đủ điều kiện cho chị Hoài, thận trọng đặt phôi vào vị trí thuận lợi giúp phôi bám chặt vào niêm mạc, thành công làm tổ và phát triển thành bào thai.
Chị Hoài được theo dõi và chăm sóc thai kỳ chặt chẽ tại IVF Tâm Anh TP.HCM. Sau tuần thai thứ 12, chị được chuyển đến Trung tâm Sản Phụ khoa của bệnh viện để tiếp tục chăm sóc thai kỳ. Giữa tháng 6, chị Hoài thành công vượt cạn, sinh được bé trai khỏe mạnh nặng hơn 3 kg.
“Con là ‘em bé phôi độc nhất’, cũng là hy vọng cuối cùng của vợ chồng tôi. Tôi biết ơn các bác sĩ IVF Tâm Anh đã nỗ lực mang đến phép màu giúp tôi được làm mẹ”, chị Hoài xúc động nói.
Theo bác sĩ Như, tuổi tác là một trong những yếu tố quan trọng nhất ảnh hưởng đến sức khỏe sinh sản của phụ nữ, bởi số lượng và chất lượng trứng ngày càng suy giảm theo thời gian. Từ độ tuổi 30, số lượng noãn của phụ nữ bắt đầu suy giảm nhanh, tốc độ giảm nhanh hơn khi bước vào độ tuổi 35-40, cho đến khi mãn kinh dự trữ buồng trứng cạn kiệt hoàn toàn.
Cùng với sự suy giảm số lượng noãn, sự thay đổi của nội tiết khiến số noãn già còn lại dễ tích tụ các nhiễm sắc thể bất thường, dễ gặp lỗi hơn trong quá trình phân chia, tăng nguy cơ dị tật thai nhi như hội chứng Down, Edwards… hoặc các biến chứng sản khoa như sảy thai, sinh non…
Bác sĩ Như khuyến cáo, phụ nữ nên kết hôn và sinh đủ con trước tuổi 35. Trường hợp trì hoãn sinh con, người phụ nữ có thể lựa chọn trữ noãn để bảo tồn khả năng sinh sản sau khi đã được tư vấn đầy đủ các thông tin, giúp chủ động thời điểm sinh con khỏe mạnh.
Vợ chồng sau kết hôn một năm chưa có thai nên đến khám và điều trị hỗ trợ sinh sản sớm giúp tăng tỷ lệ thành công, giảm các khó khăn và chi phí. Phụ nữ lớn tuổi khi điều trị IVF nên áp dụng kỹ thuật sinh thiết sàng lọc phôi tiền làm tổ giúp hạn chế nguy cơ dị tật thai, sinh con khỏe mạnh.
*Tên người bệnh đã được thay đổi
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH