Bé N.T.H. (16 tháng tuổi), điếc bẩm sinh do nhiễm virus Cytomegalovirus (CMV) từ trong bụng mẹ, được bác sĩ cấy điện cực ốc tai, can thiệp giáo dục chuyên biệt để kích thích thần kinh thính giác, phục hồi thính lực.

Ngay sau sinh, bé H. được sàng lọc nghe kém và phát hiện bé điếc sâu hai tai. Bác sĩ chẩn đoán bé điếc sâu hai tai. Kết quả xét nghiệm chuyên sâu xác định bé nhiễm virus Cytomegalovirus (CMV) bẩm sinh.
Cũng thời điểm đó, bác sĩ xét nghiệm máu cho mẹ bé H. Kết quả cho thấy còn tồn tại DNA của virus CMV trong máu, xác định mẹ bé từng nhiễm virus này trong thai kỳ. Bác sĩ kết luận, bé H. điếc bẩm sinh do nhiễm virus CMV trong bụng mẹ – loại virus có thể lây truyền từ mẹ sang con qua nhau thai.
Theo mẹ bé H., trong 3 tháng đầu thai kỳ, có một lần, chị bị sốt, đau họng, đau nhức cơ, khoảng 3 ngày thì hết, tưởng cảm cúm thông thường.
Bé H. được chỉ định đeo máy trợ thính để làm quen với âm thanh, kích thích thính giác trước; sau đó, cấy điện cực ốc tai khi đủ 12 tháng tuổi. Ba mẹ bé H. tuân thủ chỉ định bác sĩ, đeo máy trợ thính cho con để bé quen dần với âm thanh.
Khi bé tròn 16 tháng tuổi, ba mẹ đưa bé H. đến Trung tâm Tai Mũi Họng, Bệnh viện Đa khoa Tâm Anh TP.HCM để cấy điện cực ốc tai.
Bệnh nhi được đo thính lực đồ, điện thính giác thân não ABR, chụp cộng hưởng từ MRI. Kết quả ABR ghi nhận, bé điếc sâu hai tai, hơn 90 dB. Kết quả chụp MRI ghi nhận bé H. loạn sản ốc tai hai bên, theo dõi bất sản thần kinh ốc tai hai bên. Tiền sử, bé tăng áp phổi lúc sơ sinh, viêm tiểu phế quản đã điều trị, viêm ruột tái đi tái lại, dị ứng sữa.
GS.TS.BS Trần Phan Chung Thủy, Cố vấn Trung tâm Tai Mũi Họng, Bệnh viện Đa khoa Tâm Anh TP.HCM, cho biết bệnh nhi bất thường hình dạng cấu trúc ốc tai (cơ quan cảm nhận âm thanh). Ở người bình thường, ốc tai cuộn thành khoảng 2,5 vòng, vì bé loạn sản ốc tai nên số vòng này ít hơn. Đồng thời, thần kinh ốc tai bệnh nhi bị teo nhỏ, trong khi đây là đường dẫn truyền tính hiệu âm thanh từ điện cực vào não.
“Vì vậy, cần đặt điện cực sao cho vừa kích thích thần kinh thính giác vừa tránh chạm các vùng nguy hiểm. Chỉ cần sai lệch một milimet có thể ảnh hưởng đến hiệu quả nghe, thậm chí nguy hiểm đến tính mạng”, giáo sư Chung Thủy nói.
Trước phẫu thuật, hình ảnh MRI và CT tai của bé được nhập vào hệ thống kính vi phẫu Zeiss Kinevo 900 ứng dụng trí tuệ nhân tạo (AI). AI phân tích hình dạng ốc tai, tái dựng bản đồ 3D cá thể hóa ngay trên màn hình.
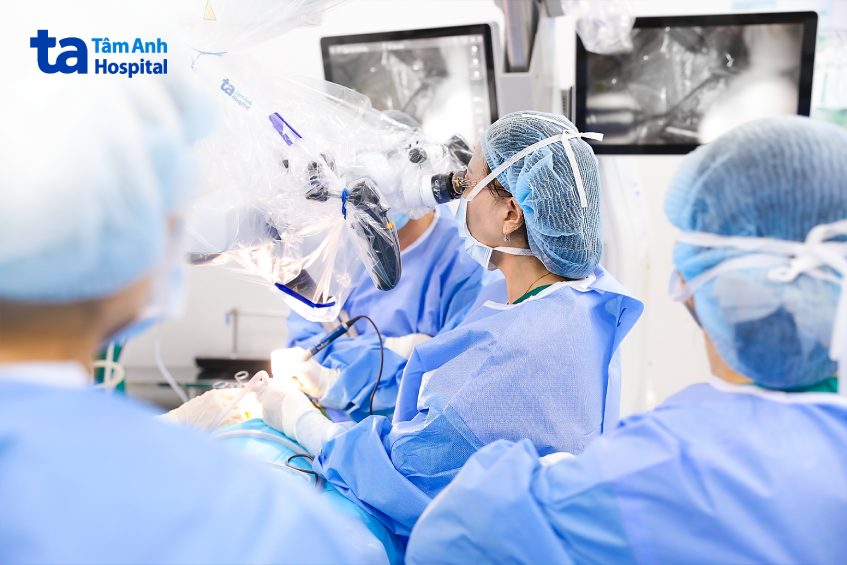
Giáo sư Thủy vừa quan sát trực tiếp, vừa đối chiếu bản đồ 3D “sống” ngay trong quá trình thao tác, giảm thiểu rủi ro, đặc biệt khi tạo cửa đi vào ốc tai – vốn là bước cực kỳ nguy hiểm trong ca bất thường cấu trúc.
Nhìn qua kính vi phẫu, giáo sư Thủy mở sào bào thượng nhĩ, mở thượng nhĩ sau, bộc lộ cửa sổ tròn, tiếp tục mở cửa số tròn, khéo léo đưa điện cực ốc tai đặt đúng vị trí, không đẩy quá sâu làm tổn thương mô mềm hoặc chạm vào thành xương. Sau khi cố định điện cực, ekip đo đáp ứng thần kinh thính giác với kích thích điện cực. Các điện cực đáp ứng tốt.
Sau hơn 2 giờ đồng hồ, ca phẫu thuật kết thúc thành công, các chỉ số đánh giá sau mổ của bệnh nhi tốt.
Theo giáo sư Chung Thủy, cấy ốc tai điện tử là một trong những kỹ thuật phức tạp, đòi hỏi sự khéo léo, tinh tế của chuyên ngành phẫu thuật tai. Phương pháp này đòi hỏi tiêu chuẩn rất cao về phẫu thuật viên và máy móc hỗ trợ bởi khu vực ốc tai rất nhỏ, chứa nhiều mạch máu và dây thần kinh.
Nhờ sự hỗ trợ của kính vi phẫu ứng dụng AI, bác sĩ nhìn thấy vùng phẫu trường rõ nét, chi tiết – những điều mà mắt thường hay phương pháp nội soi khó có thể làm được. Từ đó bác sĩ quyết định chính xác thao tác đến từng milimet, tối đa hóa cơ hội phục hồi thính lực.
“Kính vi phẫu đặc biệt quan trọng trong các trường hợp bệnh nhi bất thường tai trong, các cấu trúc giải phẫu không rõ ràng như bé H.”, giáo sư Chung Thủy nói. Cấu trúc tai trong của bé bị loạn sản, không có hình dạng xoắn điển hình của ốc tai, các mốc giải phẫu mờ nhạt, dễ nhầm lẫn với mô xương hay mô mềm xung quanh. Không có kính vi phẫu giúp phóng đại hình ảnh với độ phân giải cao cho hình ảnh rõ nét, bác sĩ sẽ khó đưa chính xác điện cực vào không gian hẹp.
Kính vi phẫu ứng dụng AI còn giúp phân tích, cảnh báo khi mũi khoan hay đầu điện cực đến gần vùng thần kinh mặt hoặc dây thần kinh tiền đình ốc tai, hạn chế nguy cơ tổn thương.

Tình trạng bé H. ổn định sau mổ, xuất viện sau 3 ngày, tái khám sau 1 tuần, vết mổ lành thương tốt.
Một tháng sau, bé được gắn bộ xử lý âm thanh bên ngoài và kích hoạt thiết bị. Khi các xung điện đầu tiên được truyền qua hệ thống điện cực vào vùng ốc tai, bé H. giật mình nhẹ khi nghe tiếng trống mà giáo sư Thủy gõ, quay đầu tìm kiếm nguồn âm thanh. “Phản xạ này là tín hiệu cho thấy não bộ bé bắt đầu nhận diện âm thanh”, giáo sư Thủy nói.
Bé tiếp tục được học với các giáo viên chuyên biệt để kích thích thần kinh thính giác, phục hồi chức năng nghe và cảm nhận âm thanh. Đến nay, hơn 3 tháng cấy điện cực ốc tai, bé đã nghe được âm thanh xung quanh và đang bập bẹ học nói.
Theo giáo sư Thủy, bé H. được cấy điện cực ốc tai trong thời điểm vàng để phát triển khả năng nghe nói. Với trẻ điếc bẩm sinh, điếc sâu 2 tai, từ 12 tháng tuổi trở lên có thể cấy điện cực ốc tai. Và nên thực hiện phương pháp này càng sớm càng tốt để trẻ được tiếp xúc với âm thanh trong giai đoạn phát triển ngôn ngữ.
CMV là virus thuộc họ herpes virus. Khi mẹ nhiễm CMV trong thời kỳ mang thai, virus có thể truyền sang thai nhi qua nhau thai gây điếc bẩm sinh, bại não, co giật, chậm phát triển vận động – tâm thần.
Giáo sư Thủy khuyến cáo, phụ nữ mang thai nên tầm soát virus Cytomegalovirus (CMV) trong 3 tháng đầu thai kỳ. Ngay sau sinh, trẻ sơ sinh cần được sàng lọc thính lực, giúp phát hiện sớm các vấn đề nghe kém và can thiệp kịp thời. Nếu trẻ suy giảm thính lực, gia đình cần phối hợp chặt chẽ với bác sĩ chuyên khoa để đeo máy trợ thính cho trẻ đúng thời điểm, theo dõi tiến triển thính giác, cấy điện cực ốc tai giai đoạn vàng. Việc can thiệp sớm và đúng hướng giúp trẻ có cơ hội phát triển khả năng nghe nói như trẻ bình thường, hòa nhập tốt với cộng đồng.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH