Hà Nội – Ông Toán, 75 tuổi, thoát chết sau đột quỵ nặng nhờ được dùng thuốc tiêu sợi huyết, lấy huyết khối và đặt stent, đều trong “giờ vàng”.

Trước đó, ông Toán đang ngồi chơi ở nhà hàng xóm thì đột ngột nói ngọng, ngã ra đất, yếu nửa người. Bà Thương, vợ ông, chạy sang sau tiếng hô hoán, gọi ngay taxi đưa chồng tới bệnh viện lớn gần nhất.
“Tôi đoán đó là cơn đột quỵ, cần cấp cứu càng sớm càng tốt”, bà nói, thêm rằng nhiều người gần nhà đã mất vì xử trí đột quỵ không đúng cách, nên từ khi ông Toán được chẩn đoán hẹp động mạch cảnh có nguy cơ đột quỵ một năm nay, bà Thương luôn dự phòng tình huống để xử trí đúng.

ThS.BS Hoàng Ngọc Dũng, Khoa Thần kinh – Đột quỵ, Bệnh viện Đa khoa Tâm Anh Hà Nội cho biết ông Toán được đưa tới cấp cứu trong giờ thứ nhất sau khởi phát triệu chứng nhưng đã liệt hoàn toàn nửa người bên trái, không nói được, chỉ phản ứng chậm khi kích thích.
Bệnh viện kích hoạt “Code Stroke” – quy trình khẩn cấp được thiết lập riêng cho xử trí đột quỵ não – phối hợp liên chuyên khoa cấp cứu, thần kinh, chẩn đoán hình ảnh, xét nghiệm,… Các bác sĩ xét nghiệm máu, đo điện tim nhanh cho ông Toán tại giường, mở lối đi riêng tới Trung tâm Chẩn đoán hình ảnh, chụp MSCT mạch não theo luồng ưu tiên.
BS.CKII Lê Văn Khánh, Trưởng khoa Điện quang can thiệp, cho biết qua kết quả chụp MSCT mạch não có hình ảnh: Nhồi máu não do tắc hoàn toàn động mạch não giữa bên phải đoạn đầu M2, hẹp khít động mạch cảnh trong bên phải đoạn ngoài sọ không thấy dòng chảy từ sau vị trí hẹp khí tới đoạn cuối kèm theo động mạch cảnh trong bên trái có vôi hóa xơ vữa, gây hẹp 80% lòng mạch.
Bác sĩ Dũng hội chẩn tại chỗ cùng bác sĩ Khánh, chẩn đoán: Nhồi máu não cấp do tắc động mạch não giữa đoạn M2 bên phải, kèm hẹp khít động mạch cảnh trong cùng bên (tandem lesion), xác định đây là một thể đột quỵ nặng, tiên lượng xấu hơn đột quỵ tắc mạch thông thường.
Người bệnh được chỉ định dùng thuốc tiêu sợi huyết ngay trong 45 phút, đảm bảo tiêu chuẩn trong cấp cứu đột quỵ nhồi máu não cấp của Tổ chức đột quỵ thế giới WSO. Ngay trong quá trình dùng tiêu sợi huyết, bệnh nhân đã được liên hệ và chuyển xuống phòng chụp mạch số hóa xóa nền (DSA) để tái thông mạch bằng dụng cụ cơ học.
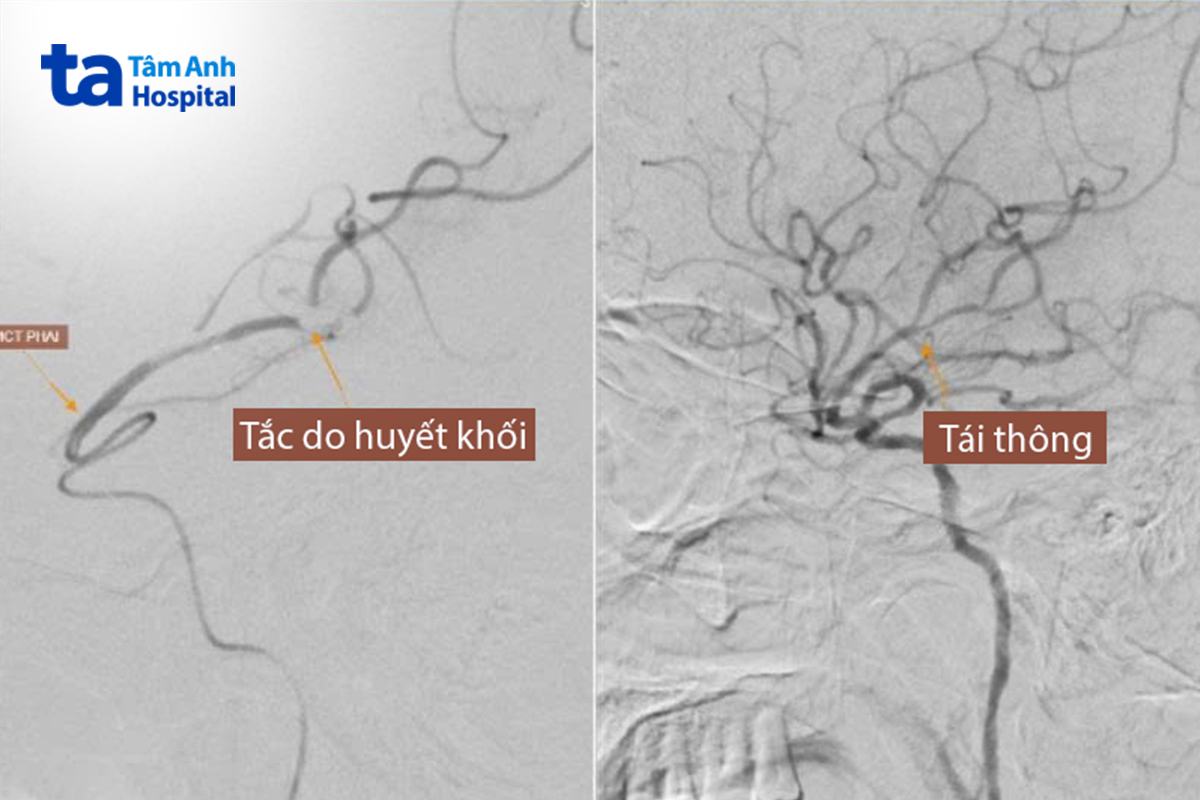
Bác sĩ Khánh luồn ống thông chuyên dụng từ động mạch đùi phải lên động mạch cảnh. Tại vị trí hẹp, bác sĩ dùng bóng nong rộng lòng mạch, để đưa một ống hút siêu nhỏ vào sâu nhánh M2 của động mạch não giữa, nơi cục huyết khối được xác định.
“Đây là nhánh mạch nhỏ và xa”, bác sĩ Khánh cho biết, thêm rằng chỉ ở số ít các cơ sở điện quang can thiệp chuyên sâu mới có ống hút siêu nhỏ để tiếp cận. Quá trình đưa ống hút qua đoạn hẹp cần rất thận trọng để không làm bong các mảng xơ vữa, tạo ra huyết khối ở các mạch nhỏ và xa hơn gây nguy hiểm.
Sau khi tiếp cận được nhánh M2, bác sĩ Khánh hút được cục huyết khối 1,5 cm cho ông Toán, tái thông mạch. Nhưng kiểm tra sau 3-5 phút lại thấy lưu lượng máu ở vị trí hẹp động mạch cảnh trong rất chậm, nguy cơ tái tắc cần xử lý triệt để, tránh đột quỵ tái phát.
Người bệnh được đặt stent kích thước 7×30 mm tại vị trí này, bác sĩ Khánh kiểm tra thấy lưu thông máu khôi phục hoàn toàn, kết thúc hai thủ thuật liên tiếp trong 45 phút, đảm bảo “giờ vàng” dưới 6 tiếng với can thiệp nội mạch cho người bệnh đột quỵ.
Một tiếng sau, ông Toán hồi tỉnh, khôi phục hoàn toàn tri giác, có thể nói chuyện trở lại và cử động cơ thể bên trái với cơ lực đạt 5/5. Người bệnh tiếp tục được theo dõi tích cực, không ghi nhận biến chứng sau 24 giờ can thiệp.
Sau 5 ngày điều trị, ông Toán khôi phục hoàn toàn vận động, nói chuyện bình thường, không có di chứng méo miệng, nói ngọng hay yếu tay chân, tự sinh hoạt độc lập và đủ điều kiện xuất viện.

Bác sĩ Dũng cho biết, đột quỵ nhồi máu não do tắc mạch lớn kèm hẹp hoặc tắc động mạch cảnh trong cùng bên (tổn thương tandem) chiếm khoảng 15-25% các trường hợp tắc mạch lớn. Đây là thể bệnh nặng, tiên lượng xấu hơn so với tắc mạch đơn thuần, cần xử trí nhanh hơn, nhiều bước và thủ thuật phức tạp hơn. Quá trình can thiệp cần được thực hiện nhanh chóng nhưng thận trọng, nhằm tái thông mạch hiệu quả, đồng thời không kéo dài thời gian thủ thuật, tránh làm gia tăng nguy cơ chảy máu.
Tại các bệnh viện đa chuyên khoa quy mô lớn, việc triển khai quy trình “Code Stroke”, giúp tối ưu hóa chuỗi xử trí cấp cứu, rút ngắn đáng kể thời gian điều trị. Nhờ đó, người bệnh có thể được khởi trị tiêu sợi huyết đường tĩnh mạch và can thiệp lấy huyết khối cơ học trong cửa sổ điều trị hiệu quả (≤4,5 giờ đối với tiêu sợi huyết và ≤6 giờ, có thể mở rộng đến 24 giờ ở các trường hợp chọn lọc đối với can thiệp nội mạch). Sau can thiệp, người bệnh được theo dõi chặt chẽ, đặc biệt là kiểm soát huyết áp tối ưu, nhằm hạn chế nguy cơ chuyển dạng xuất huyết và các biến chứng liên quan.
Bác sĩ Dũng khuyến cáo khi người bệnh xuất hiện các dấu hiệu khởi phát đột ngột như méo miệng, yếu hoặc liệt một bên tay chân, nói khó hoặc nói ngọng, chóng mặt, mất thăng bằng, hoặc đau đầu dữ dội, cần nghĩ ngay đến khả năng đột quỵ. Trong tình huống này, cần gọi cấp cứu hoặc nhanh chóng đưa người bệnh đến cơ sở y tế có khả năng điều trị đột quỵ trong thời gian sớm nhất, nhằm tối ưu hóa hiệu quả điều trị và giảm nguy cơ di chứng.
Ước tính mỗi phút trì hoãn điều trị, não có thể mất khoảng 1,9 triệu neuron, làm tăng đáng kể nguy cơ tàn phế, sống thực vật hoặc tử vong nếu không được can thiệp kịp thời. Do đó, người dân không nên tự ý xử trí đột quỵ bằng các biện pháp truyền miệng như chích máu đầu ngón tay, cạo gió, bấm huyệt, sử dụng thuốc không rõ nguồn gốc hoặc để người bệnh nằm nghỉ chờ tự hồi phục. Những can thiệp này không có tác dụng tái thông mạch máu não, đồng thời có thể làm trì hoãn thời gian cấp cứu, khiến người bệnh bỏ lỡ cơ hội điều trị hiệu quả và làm tăng nguy cơ tử vong hoặc để lại di chứng nặng nề.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH