Hà Nội – Bà Thủy, 65 tuổi, chụp CT phát hiện khối u gây lồng 30 cm ruột non, được phẫu thuật cấp cứu kịp thời.

Bà Thủy bị đau bụng trên rốn thoáng qua, trào ngược khoảng 5 tháng nay, nghĩ mình đau dạ dày nên tự mua thuốc uống. Ban đầu triệu chứng đỡ, bà sinh hoạt, chơi thể thao bình thường. Gần đây, đau bụng nặng hơn kèm táo bón, ợ thức ăn lên miệng, có hôm đau cả đêm không ngủ được, bà tới Bệnh viện Đa khoa Tâm Anh Hà Nội cấp cứu lúc 4 giờ sáng.
ThS.BS.CKII Ngô Sỹ Thanh Nam, Phó khoa Ngoại tổng hợp, cho biết trên lâm sàng các triệu chứng của người bệnh không điển hình. Ảnh siêu âm lại cho kết quả có khối lồng ruột non trên đoạn dài 30cm.
“Khác với lồng ruột vô căn phổ biến ở trẻ em, lồng ruột ở người lớn là tình trạng y khoa hiếm gặp nhưng nghiêm trọng, đe dọa tính mạng”, bác sĩ Nam cho biết, thêm rằng mỗi năm chỉ có khoảng 2-3 ca lồng ruột trên 1 triệu người trưởng thành, nhưng trên 90% có nguyên nhân thực thể, 65% có khối u.
Sau khi có kết quả siêu âm, bệnh nhân nhanh chóng được chụp CT để xác định nguyên nhân thực thể, từ đó có phác đồ điều trị phù hợp, đảm bảo thời gian “vàng” phẫu thuật.
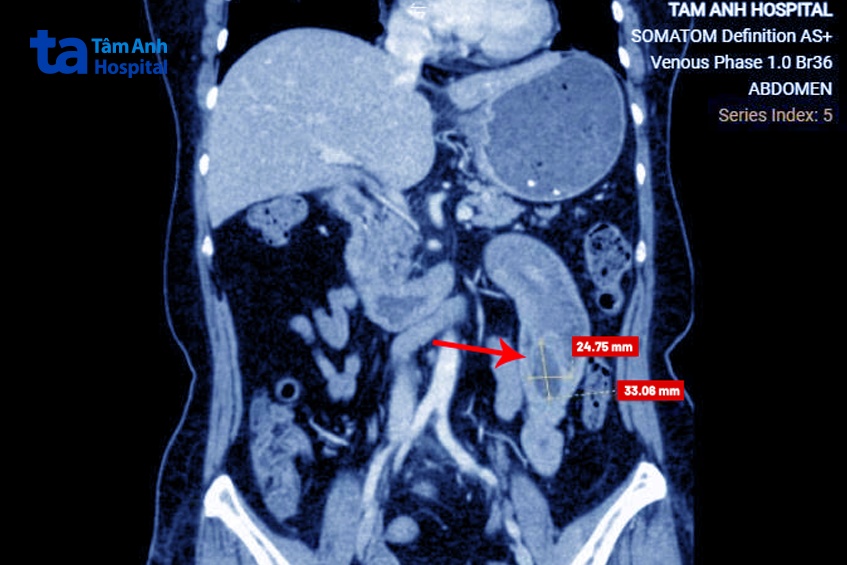
Kết quả chụp CT đa lát cắt phát hiện cuối đoạn ruột lồng của bà Thủy có khối u 2,5×3 cm. Vách u không ngấm thuốc, bờ đều, không thấy hạch hay các vi khối ngấm thuốc xung quanh.
Bác sĩ Nam cho biết khối u của bà Thủy hướng đến đặc điểm lành tính, chỉ định mổ nội soi, tháo lồng, cắt đoạn ruột non chứa u rồi nối lại. Ngược lại, nếu CT nghi ngờ u ác tính đòi hỏi phẫu thuật rộng rãi hơn, cần cắt rộng kèm nạo vét hạch xung quanh theo nguyên tắc phẫu thuật ung thư.
“Thời gian vàng để phẫu thuật lồng ruột là 6 tiếng, trước khi ruột tăng nguy cơ hoại tử”, bác sĩ Nam nhấn mạnh, một khi ruột hoại tử sẽ tăng nguy cơ thủng, vi khuẩn, chất tiêu hóa thoát khỏi lòng ruột, tràn vào ổ bụng gây viêm phúc mạc có thể dẫn đến sốc và tử vong nếu không được điều trị kịp thời.
Bác sĩ Nam cùng êkip phẫu thuật, gây mê hồi sức đã chạy đua với thời gian để mổ cấp cứu cho bà Thủy trong vòng hơn một giờ. Người bệnh được gây mê nội khí quản, phẫu tích tháo lồng ruột. Quai ruột non chứa u được đưa ra ngoài thành bụng qua vết mở nhỏ, cắt đoạn ruột non chứa u, lập lại lưu thông ruột.
Phẫu thuật xâm lấn tối thiểu, hậu phẫu bà Thủy ít đau, có thể đi lại, ăn uống ngay sau 24 giờ. Sau 3-4 ngày, người bệnh sinh hoạt bình thường, được xuất viện. Kết quả giải phẫu mô bệnh học, hóa mô miễn dịch cho thấy khối u ruột non là Hamartoma, một loại u mô thừa cấu tạo từ mô mỡ bình thường, lành tính. Bà Thủy không cần điều trị gì thêm.
Bác sĩ Nam cho biết lồng ruột thường gặp ở trẻ em từ 6-18 tháng tuổi, do đường tiêu hóa chưa phát triển đầy đủ, các đoạn ruột dễ trượt vào nhau như ống nhòm. Càng lớn, tỷ lệ mắc lồng ruột càng giảm, trên 2 tuổi chỉ còn 30%, đến tuổi trưởng thành còn dưới 5%.
Đa số lồng ruột ở trẻ vô căn, chẩn đoán nhạy và đặc hiệu bằng siêu âm, đa số chỉ cần điều trị bằng thủ thuật không xâm lấn như bơm hơi vào đại tràng để đẩy ruột về vị trí cũ. Trái lại, lồng ruột ở người trưởng thành là tình trạng cấp cứu nguy hiểm, đa số có nguyên nhân thực thể như khối u, polyp,… nguy cơ dẫn đến tắc ruột, hoại tử, thủng ruột, viêm phúc mạc và tử vong.
Trước đây, chỉ dựa vào hình ảnh siêu âm, bác sĩ phẫu thuật không đánh giá được toàn diện tình trạng lồng ruột ở người lớn, khó định hướng nguyên nhân. Hiện các kỹ thuật chẩn đoán hình ảnh tiên tiến như CT đa lát cắt hỗ trợ đắc lực cho phẫu thuật viên đánh giá lồng ruột ở người lớn, cho phép xác định vị trí khối lồng, tình trạng mạch máu và định hướng xác định nguyên nhân gây lồng ruột, từ đó có kế hoạch phẫu thuật chính xác, an toàn và kịp thời cho người bệnh.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH