Chị Nguyễn Minh Lý (37 tuổi) khám sức khỏe định kỳ tại Bệnh viện Đa khoa Tâm Anh Hà Nội, phát hiện tổn thương bất thường ở phổi trái, được phẫu thuật triệt căn, tiên lượng điều trị khả quan và lâu dài.

Trước đó chị Lý không có tiền sử bệnh tật hay triệu chứng bất thường nào của cơ thể. Trong lần kiểm tra sức khỏe định kỳ vào tháng 3 năm nay, kết quả chụp CT cho thấy đỉnh phổi trái có nốt tổn thương kính mờ kích thước chưa đến 1cm. Trong u phổi, tổn thương dạng nốt là giai đoạn rất sớm.
TTND.PGS.TS.BS.CKII Nguyễn Hữu Ước, Trưởng khoa Phẫu thuật Tim, Mạch máu và Lồng ngực, Bệnh viện Đa khoa Tâm Anh Hà Nội cho biết, có 3 loại tổn thương nốt là kính mờ, bán đặc và đặc. Tổn thương kính mờ trên phim chụp phổi có thể hiểu đơn giản giống như khi ta hà hơi lên mặt kính, tạo nên một vùng mờ nhẹ. Hình ảnh khối u nhỏ và ở giai đoạn sớm này rất khó phát hiện bằng chụp X-quang ngực thông thường; nếu chụp bằng các máy chụp CT thế hệ cũ, hình ảnh cũng khá mờ, khó đánh giá chính xác khi. Vì vậy, người bệnh được chỉ định chụp CT bằng hệ thống máy Somatom Force VB30 thế hệ mới cho kết quả sắc nét, đồng thời giảm liều tia X tối ưu an toàn.
Với các tổn thương nghi ngờ u phổi ở giai đoạn sớm, xu hướng hiện nay là can thiệp phẫu thuật sớm nhằm xác định chính xác bản chất khối u và loại bỏ triệt để ngay từ đầu. Do các biện pháp chẩn đoán khác như sinh thiết xuyên thành ngực, PET-CT đều cho kết quả không chắc chắn với các nốt nhỏ, Hội đồng Ung thư đa chuyên khoa gồm các bác sĩ chuyên ngành Ngoại lồng ngực, Chẩn đoán hình ảnh, Gây mê, Ung bướu, Giải phẫu bệnh… đã tiến hành hội chẩn và thống nhất lựa chọn phương án sinh thiết nốt phổi bằng phẫu thuật nội soi lồng ngực cắt một phần nhỏ phổi chứa tổn thương (phương pháp Wedge). Đây là phẫu thuật ít xâm lấn, bảo tồn mô phổi lành trong trường hợp tổn thương không phải là ác tính.
Do nốt tổn thương nhỏ, mềm, nằm sâu trong nhu mô phổi, nên rất khó xác định đúng vị trí trong khi mổ sinh thiết. Để định vị chính xác nốt, ngay trước mổ các bác sĩ điện quang can thiệp tiến hành đánh dấu mô dưới hướng dẫn của hệ thống máy CT Somatom Force VB30, hoặc bằng chất chỉ thị mầu, hoặc bằng dây kim loại và vị trí cạnh nốt phổi. Nhờ đó, phẫu thuật viên tiếp cận chính xác tổn thương qua nội soi trong mổ.
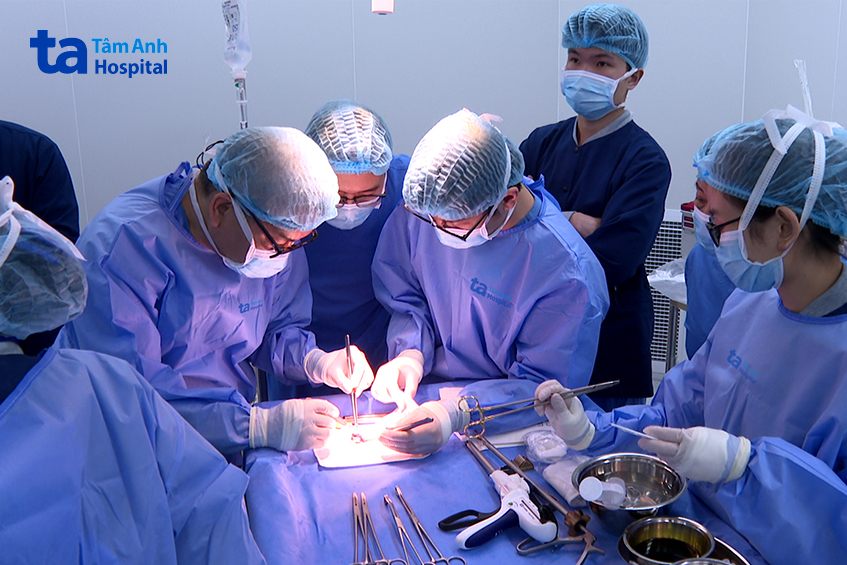
Ca mổ sinh thiết đã diễn ra nhanh chóng, trong vòng 15 phút, phẫu thuật viên đã tiếp cận và cắt bỏ khu vực được đánh dấu. Mẫu bệnh phẩm mô khối u ngay lập tức được chuyển đến Trung tâm Giải phẫu bệnh – Tế bào thực hiện sinh thiết tức thì bằng cắt lạnh (sinh thiết lạnh) để xác định chính xác u lành hay ác, từ đó sẽ đưa ra quyết định điều trị kịp thời và hợp lý ngay trong cuộc mổ. Trong vòng chưa đầy 30 phút, kết quả giải phẫu bệnh xác định đây là khối u ác tính. Do nốt phổi xấp xỉ 1cm, nên Êkíp mổ thực hiện cắt rộng toàn bộ 1 thùy phổi trái và nạo vét hạch vùng theo đúng quy trình điều trị chuẩn. Toàn bộ ca mổ diễn ra trong chưa đầy 3 giờ đồng hồ nhờ sự hỗ trợ của các thiết bị hiện đại như thông khí phổi chọn lọc, dao cắt khâu tự động và hệ thống nội soi tiên tiến.
Sau phẫu thuật, sức khỏe chị Lý ổn định, không chảy máu, không dò khí, dịch dẫn lưu theo sinh lý bình thường. Chị bắt đầu đi lại sau hai ngày và đến ngày thứ ba đã sinh hoạt gần như bình thường. Sau hơn một tuần theo dõi hậu phẫu, chị được xuất viện.
Tiến sĩ, bác sĩ Vũ Hữu Khiêm, Trưởng khoa Ung bướu, Bệnh viện Đa khoa Tâm Anh Hà Nội, dặn dò chị Lý tái khám định kỳ để được đánh giá tình trạng hồi phục, theo dõi vết mổ, hướng dẫn tập thở phục hồi chức năng phổi. Chị cần làm các xét nghiệm giải phẫu bệnh và sinh học phân tử để bác sĩ chỉ định điều trị bổ trợ như liệu pháp trúng đích hoặc miễn dịch. Đồng thời, duy trì theo dõi bằng các xét nghiệm chuyên sâu như định lượng DNA khối u lưu hành trong máu (ctDNA), chụp CT ngực định kỳ mỗi 6-12 tháng để phát hiện sớm nguy cơ tái phát.

Theo bác sĩ Khiêm, người khỏe mạnh, không có tiền sử hút thuốc vẫn có nguy cơ mắc ung thư phổi. Tỷ lệ người trẻ tuổi mắc bệnh có xu hướng gia tăng, nhất là tại các thành phố lớn – nơi mật độ ô nhiễm không khí cao và lối sống chịu nhiều căng thẳng. Một số yếu tố nguy cơ cao như: tác nhân môi trường (khói thuốc, ô nhiễm không khí….), yếu tố di truyền và cơ địa, tiếp xúc với hóa chất gây ung thư.
Có nhiều phương pháp điều trị ung thư phổi như phẫu thuật, hóa trị, xạ trị. Các phương pháp sinh học hiện đại như thuốc nhắm trúng đích và liệu pháp miễn dịch sau phẫu thuật không chỉ giúp tiêu diệt tế bào ung thư còn sót lại, mà còn giảm nguy cơ tái phát và nâng cao chất lượng sống cho bệnh nhân.
Bác sĩ Khiêm khuyến cáo mọi người chủ động khám sức khỏe định kỳ. Phụ nữ trên 30 tuổi, không hút thuốc, sống ở khu vực đô thị nên tầm soát định kỳ bằng chụp CT ngực liều thấp mỗi 12-24 tháng, ngay cả khi không có triệu chứng. Nên xét nghiệm gene EGFR hoặc ctDNA nếu có người thân từng mắc ung thư phổi dù không hút thuốc. Phát hiện sớm bệnh giúp nâng cao hiệu quả điều trị và chất lượng sống về sau.
Theo Hiệp hội Ung thư Hoa Kỳ, tỉ lệ sống sau 5 năm của ung thư phổi giai đoạn sớm (IA) có thể đạt trên 80%, trong khi nếu phát hiện ở giai đoạn IV, con số này chỉ còn dưới 10%.
Theo báo cáo GLOBOCAN 2022, ung thư phổi là nguyên nhân gây tử vong hàng đầu trong các loại ung thư tại Việt Nam. Mỗi năm Việt Nam ghi nhận khoảng 24.426 ca mắc mới và 22.597 ca tử vong do ung thư phổi. Bệnh đứng thứ 3 về tỷ lệ mắc mới và thứ 2 về tỷ lệ tử vong trong số các bệnh ung thư.
Hệ thống BVĐK Tâm Anh tổ chức chương trình tư vấn trực tuyến “K phổi ở người trẻ: Phát hiện tổn thương siêu nhỏ – Điều trị hiệu quả bằng công nghệ mới” với sự tham gia của TTND.PGS.TS.BS.CKII Nguyễn Hữu Ước, Trưởng khoa Phẫu thuật Tim, Mạch máu và Lồng ngực; TTƯT.PGS.TS.BS Nguyễn Xuân Hiền, Giám đốc Trung tâm Chẩn đoán hình ảnh và Điện quang can thiệp; TS.BS Vũ Hữu Khiêm, Trưởng khoa Ung bướu. Chương trình phát sóng vào 20h ngày 16/04/2025 trên các kênh sóng:
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH