Độ loạn tăng gấp đôi trong hai tháng, nhìn hình ngày càng méo mó, thị lực giảm nhanh, chị Hân (22 tuổi, TP.HCM) đi khám phát hiện giác mạc biến dạng, mỏng và lồi ra như hình nón, nguy cơ mù cao.

Hân vừa tốt nghiệp đại học, đang tìm việc làm nhưng gần đây thấy mắt nhạy cảm ánh sáng, kính cận thay hai tháng nay lại thấy mắt mờ nhanh chóng, nhìn hình méo mó nên đi khám.
Tại Trung tâm Mắt Công nghệ cao, Bệnh viện Đa khoa Tâm Anh TP.HCM (cơ sở P.Tân Sơn Hòa – Q.Tân Bình cũ), kết quả đo khúc xạ mắt của Hân cho thấy mắt trái cận 5.25 độ, loạn 8 độ, thị lực không kính chỉ 1/10; mắt phải cận 1.5 độ, loạn 3.5 độ, thị lực không kính 4/10. Hân cho biết độ cận tăng không đáng kể nhưng độ loạn gần như gấp đôi so với lần đo cách đây hai tháng. Nhận thấy giác mạc người bệnh lồi ra nhiều hơn so với bình thường, ThS.BS Dương Minh Phúc chỉ định kiểm tra chuyên sâu các thông số độ dày, cong và đo bản đồ giác mạc.
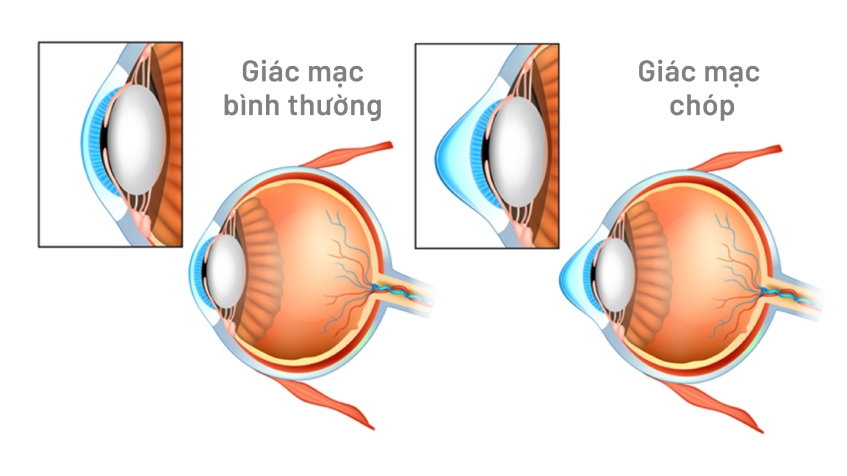
Kết quả chẩn đoán 2 mắt của Hân cùng bị giác mạc chóp, ở giữa giai đoạn 2 và 3 (giai đoạn trung bình). Khi mắc bệnh này, giác mạc sẽ mỏng dần và lồi ra thành hình chóp (hình nón) thay vì dạng cầu bình thường khiến hình ảnh nhìn thấy bị biến dạng, thị lực giảm dần. Hiện chưa có phương pháp chữa khỏi hoàn toàn giác mạc chóp, chỉ có thể kiểm soát và cải thiện thị lực nếu phát hiện sớm và can thiệp đúng cách, kịp thời ngăn bệnh diễn tiến nặng tới mù vĩnh viễn.
Theo PGS.TS.BS Nguyễn Thị Thu Hiền, Trưởng khoa Khúc xạ, Trung tâm Mắt Công nghệ cao, Bệnh viện Đa khoa Tâm Anh, nguyên nhân gây bệnh giác mạc chóp chưa được xác định rõ ràng. Tuy nhiên, nhiều nghiên cứu khoa học chỉ ra rằng yếu tố di truyền, mất cân bằng nội tiết (sau tuổi dậy thì) hay việc dụi mắt mạnh thường xuyên có thể gây ra tình trạng giác mạc chóp. Bệnh này xuất hiện đa phần ở người dưới 30 tuổi. Khai thác bệnh sử, Hân cho biết tình trạng ngứa mắt nhiều xuất hiện từ khoảng 6 năm trước, cô thường xuyên dụi mắt nhưng không đi khám, chỉ nghĩ dính bụi bẩn, dị ứng thời tiết. Lên đại học mới cận, loạn và bắt đầu đeo kính.
Với bệnh giác mạc chóp giai đoạn này bác sĩ chỉ định can thiệp bằng Cross linking (liên kết chéo) và chỉnh kính tiếp xúc để tăng độ bền chắc cho giác mạc, hạn chế tốc độ diễn tiến của bệnh, cải thiện thị lực.
Liệu trình điều trị chia làm 2 giai đoạn. Đầu tiên, bác sĩ thực hiện thủ thuật Cross linking để tăng cường liên kết giữa các sợi collagen trong lớp mô đệm của giác mạc. Các liên kết này giống như những chùm đỡ giúp giác mạc chắc khỏe hơn, đảm bảo độ bền cơ học của giác mạc. Giai đoạn tiếp theo, khi giác mạc ổn định sẽ cho người bệnh thử đeo kính áp tròng (kính tiếp xúc) phù hợp với tình trạng giác mạc. Loại kính này sẽ được bác sĩ hướng dẫn đeo, vệ sinh đúng cách. Với giác mạc chóp, nếu không điều trị sớm, khi giác mạc bị vồng lên, lồi ra quá mức, cọ vào mi mắt, gây sẹo giác mạc, người bệnh bắt buộc phải ghép giác mạc.
“Giác mạc chóp là bệnh diễn biến âm thầm, không có triệu chứng rõ ràng cho tới khi thị lực giảm nhanh, mắt tăng độ cận loạn nhanh, hoặc có đeo kính nhưng thị lực không cải thiện. Một số trường hợp đến khám ở giai đoạn tiến triển nặng 4 hay 5, cần chỉ định ghép giác mạc để tránh nguy cơ mù lòa”, Phó giáo sư Hiền cho biết.
Thủ thuật cross-linking điều trị giác mạc chóp cho Hân diễn ra trong 30 phút. Khi bác sĩ thực hiện, toàn bộ đèn trong phòng phẫu thuật đều tắt, ngoại trừ ánh sáng chiếu vào mắt của người bệnh. Bác sĩ điều trị từng mắt, mỗi mắt được nhỏ từng giọt riboflavin (vitamin B2) liên tục trong 2 lượt. Lượt đầu, nhỏ trong 4 phút. Lượt 2 nhỏ trong 6 phút và kết hợp chiếu tia cực tím (UVA) 5 phút. Riboflavin là chất ưa sáng, đặc biệt phản ứng mạnh khi tiếp xúc với tia cực tím, giúp tăng khả năng tạo liên kết chéo. Chất này dễ bị phân hủy khi tiếp xúc ánh sáng và sau khi mở bao bì nên cần tính chính xác thời gian nhỏ và phải nhỏ trong điều kiện phòng tối để đạt hiệu quả cao nhất.
Theo Phó giáo sư Hiền, sau thủ thuật Cross linking, mắt có thể hơi cộm nhẹ, chảy nước mắt nhưng qua 1-2 ngày sẽ hết. Người bệnh cần đeo kính bảo hộ, tránh nước, khói bụi bẩn trong tuần đầu sau thủ thuật. Đặc biệt, bác sĩ nhấn mạnh tuyệt đối việc dụi mắt vì sẽ làm tổn thương giác mạc, khiến bệnh trầm trọng hơn.
Sau một tháng thực hiện thủ thuật Cross linking, Phó giáo sư Hiền đánh giá lại tình trạng giác mạc và chỉ định thử kính tiếp xúc cứng. Người bệnh có thể đeo kính tiếp xúc vào ban ngày và tháo ra trước khi ngủ, chỉ cần vệ sinh, bảo quản kính đúng cách, tránh làm trầy xước kính. Thị lực có kính đạt 7/10 ở mắt trái và 8/10 mắt phải. Phó giáo sư Hiền cho biết mang kính tiếp xúc sẽ cải thiện được thị lực. Người bệnh cần được theo dõi tình trạng giác mạc cũng như thị lực với kính tiếp xúc định kỳ.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH