Bé Mai, 7 tuổi, được chẩn đoán bệnh tim bẩm sinh hiếm gặp từ trong thai kỳ, phải trải qua nhiều lần phẫu thuật để giúp tim hoạt động hiệu quả hơn.
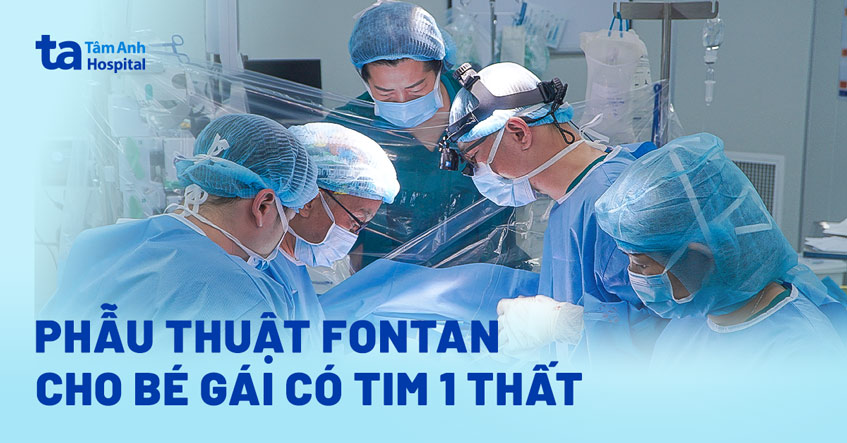
Ca phẫu thuật lần thứ ba diễn ra hôm 17/6, tại Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP HCM, khi bé 7 tuổi. BS.CKII Vũ Năng Phúc, Trưởng khoa Tim bẩm sinh, cho biết khi đến khám bé bị tím tái, nồng độ oxy máu (SpO2) giảm còn 78%.
Trong thai kỳ tuần 22, siêu âm tim bào thai phát hiện bé Mai mắc dị tật tim bẩm sinh không lỗ van động mạch phổi – vách liên thất kín (pulmonary atresia with intact ventricular septum – PA/IVS). Trái tim bình thường có hai buồng thất (thất phải và thất trái). Ở dị tật này, tâm thất của tim chưa xác định có một hay hai buồng nên còn có tên gọi là dị tật nằm “lưng chừng” giữa tim một buồng chức năng và tim hai buồng chức năng.
Tổn thương PA/IVS khiến van động mạch phổi bé Mai bị bít hoàn toàn, ngăn máu rời tim phải lên phổi. Chỉ hai ngày sau khi bé chào đời, các bác sĩ can thiệp đã khoan mở van, nong rộng lỗ van động mạch phổi và đặt stent ống động mạch để lập tức tái lập dòng máu lên phổi tạm thời.
“Với PA/IVS, nếu thất phải lớn dần sau khi nong van, trẻ có thể được sửa như tim hai thất. Ngược lại nếu thất phải vẫn còi cọc, phải đi theo lộ trình tim một thất,” BS.CKII Vũ Năng Phúc, Trưởng khoa Tim bẩm sinh, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP HCM, giải thích.
Suốt tám tháng đầu đời, đội ngũ tim bẩm sinh dùng siêu âm tim seri để “đo” tốc độ phát triển thất phải. Tiếc rằng khoang thất này vẫn quá nhỏ, nên Mai chuyển sang chiến lược một thất. Tháng thứ tám, em được phẫu thuật Glenn (nối tĩnh mạch chủ trên vào động mạch phổi) để giảm gánh cho tim và cải thiện bão hòa oxy máu. Sau ca mổ, Mai sinh hoạt gần như trẻ khỏe mạnh nhưng vẫn tím nhạt.
Đầu năm 2025, SpO₂ xuống còn 78%. Thông tim đánh giá cho thấy áp lực và kháng lực động mạch phổi ở ngưỡng cao giới hạn. Đồng thời, một tuần hoàn bàng hệ lớn nối từ đoạn xuống của động mạch chủ đến động mạch phổi, làm tăng quá tải lưu lượng lên phổi. Bác sĩ Phúc cùng ê kíp tiến hành can thiệp bít hoàn toàn vòng bàng hệ, bắt đầu điều trị giãn mạch phổi để “làm mềm” mạch phổi, tạo điều kiện cho ca phẫu thuật lớn Fontan.
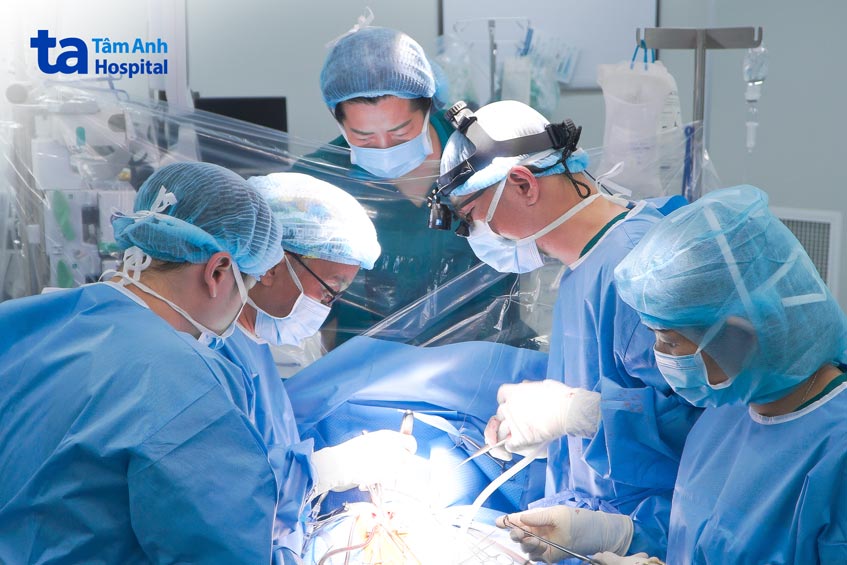
Ngày 17/6, Mai lên bàn mổ lần thứ ba. ThS.BS Nguyễn Minh Trí Viên, Cố vấn Phẫu thuật tim cùng ThS.BS Trần Thúc Khang, Phó khoa Ngoại Tim mạch, Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP HCM mở ngực qua đường sẹo cũ, bóc tách dính, rồi thực hiện Fontan ngoài tim: đặt ống ghép nối tĩnh mạch chủ dưới với động mạch phổi phải, tạo các lỗ nhỏ thông khí để xả áp tạm thời.
Sau 6 giờ, bé rời phòng mổ với SpO₂ 94–95%, áp lực tĩnh mạch trung tâm < 15 mmHg. Mai được rút nội khí quản sau 10 giờ, không chảy máu tái mổ, không loạn nhịp. Một tuần sau, Mai xuất viện, môi và đầu ngón tay hồng hào. Chế độ theo dõi gồm uống kháng đông, thuốc giãn mạch phổi kéo dài và tái khám 3 tháng một lần để tầm soát các biến chứng muộn của tuần hoàn Fontan.
Theo các nghiên cứu, PA/IVS chiếm khoảng 5 trường hợp mỗi 100.000 trẻ sinh sống, xếp vào nhóm dị tật bẩm sinh hiếm gặp. Dù “đứng giữa” hai nhóm tim một và hai thất, hơn một nửa bệnh nhi cuối cùng phải đi theo lộ trình ba thì. Đầu tiên là can thiệp sơ sinh (nong van, có thể đặt stent ống động mạch nhằm cân bằng máu lên phổi. Thứ hai là phẫu thuật Glenn (lúc 6–12 tháng tuổi) để đưa máu từ nửa thân trên về phổi, giảm tải tâm thất. Cuối cùng là phẫu thuật Fontan (lúc 3–7 tuổi) nhằm đưa nốt máu nửa thân dưới về phổi, hoàn thiện tuần hoàn đơn dòng.
Điều kiện tiên quyết để các ca phẫu thuật thành công là áp lực và kháng lực động mạch phổi thấp, không còn vòng bàng hệ lớn, chức năng tâm thất tốt và nhịp xoang ổn định.
Bác sĩ Phúc nhấn mạnh, tầm soát tim bẩm sinh qua siêu âm thai và siêu âm tim sơ sinh giúp nhận diện sớm dị tật như PA/IVS. Phối hợp can thiệp – phẫu thuật đúng thời điểm sẽ cho trẻ cơ hội sống khỏe, hòa nhập học đường với 80% hoạt động thể lực. Bố mẹ nên đưa trẻ đi khám khi thấy dấu hiệu tím môi và đầu ngón tay, thở nhanh, chậm tăng cân hoặc gắng sức kém. Sau Fontan, trẻ cần theo dõi suốt đời để phát hiện sớm các biến chứng như tắc ống ghép, tăng áp tĩnh mạch hệ thống, rối loạn nhịp, suy gan.
* Tên bệnh nhân đã được thay đổi
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH