Bà Vân, 66 tuổi, cấp cứu do nôn ói ra máu tươi 3 lần, đi tiêu phân sệt đen bầm kèm đau bụng; bác sĩ phát hiện túi thừa tá tràng xuất huyết, được nội soi kẹp cầm máu nhanh chóng.
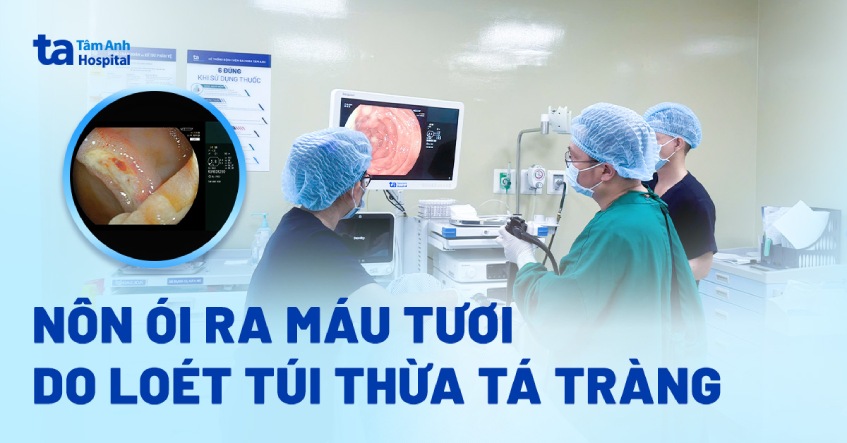
Bác sĩ chuyên khoa 1 Nguyễn Ngọc Khánh, Trung tâm Nội soi và Phẫu thuật Nội soi Tiêu hóa, Bệnh viện Đa khoa Tâm Anh TP HCM cho biết, túi thừa là những túi nhỏ, phồng lên và nhô ra trong thành ruột, có thể xảy ra ở mọi vị trí từ thực quản đến đại tràng. Xuất huyết túi thừa tá tràng nếu không phát hiện và kẹp cầm máu kịp thời có thể dẫn đến các biến chứng nguy hiểm như sốc mất máu, suy đa tạng, nguy cơ tử vong cao.
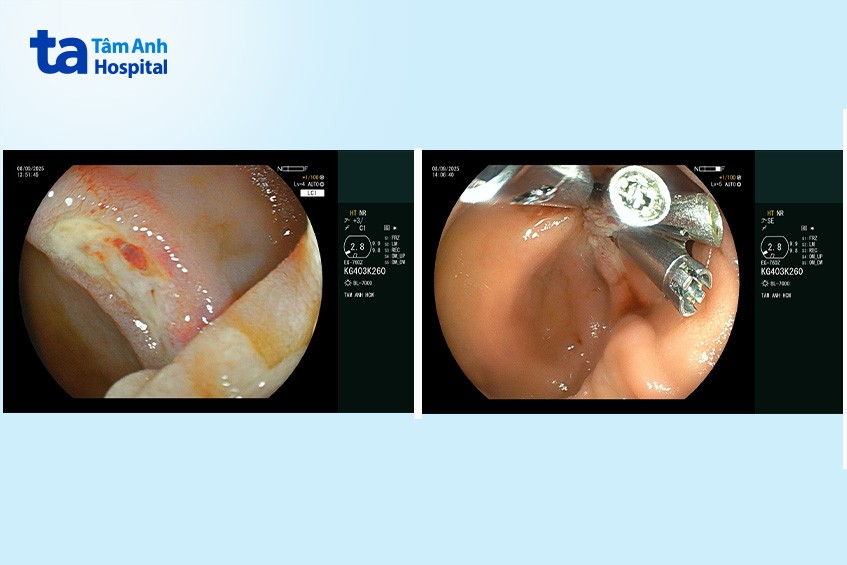
Bà Vân được chỉ định làm xét nghiệm máu, kết quả thiếu máu ở mức độ trung bình nặng. Bác sĩ nghi ngờ tình trạng xuất huyết đang diễn tiến, nên chỉ định nội soi dạ dày để kiểm tra. Quá trình nội soi phát hiện ở tá tràng D2 có một túi thừa, kích thước 20 mm, trong túi thừa có một ổ loét 10 mm đang chảy máu. Bác sĩ nhanh chóng dùng clip để cầm máu.
Theo bác sĩ Khánh, xuất huyết ở vị trí D2 nằm khá sâu, khuất sau nếp niêm mạc nên việc quan sát trực tiếp lỗ xuất huyết bằng ống nội soi trở nên rất khó khăn hoặc rất dễ bỏ sót. Nhờ kỹ thuật đưa ống soi nghiêng và công nghệ nội soi hình ảnh 4K sắc nét, độ phóng đại 150 lần, bác sĩ xác định chính xác điểm xuất huyết để loại bỏ.
Quá trình nội soi diễn ra trong 15 phút, sau đó người bệnh được chuyển về khu nội trú để theo dõi. Bà Vân được truyền 1 đơn vị máu (250 ml máu), sức khỏe ổn định, hết đau bụng, không còn nôn ói hay đi cầu ra máu, được xuất viện sau 3 ngày.
Chảy máu túi thừa tá tràng là tình trạng ít gặp, các triệu chứng rất giống với bệnh loét dạ dày tá tràng, viêm thực quản, viêm túi mật, hoặc các bệnh lý khác của đường tiêu hóa trên như nôn ra máu, đi cầu phân đen, đau bụng… Do vậy, việc chẩn đoán chính xác đòi hỏi phải có sự thăm khám và thực hiện các xét nghiệm chuyên sâu như xét nghiệm máu, chụp X-quang, nội soi dạ dày.
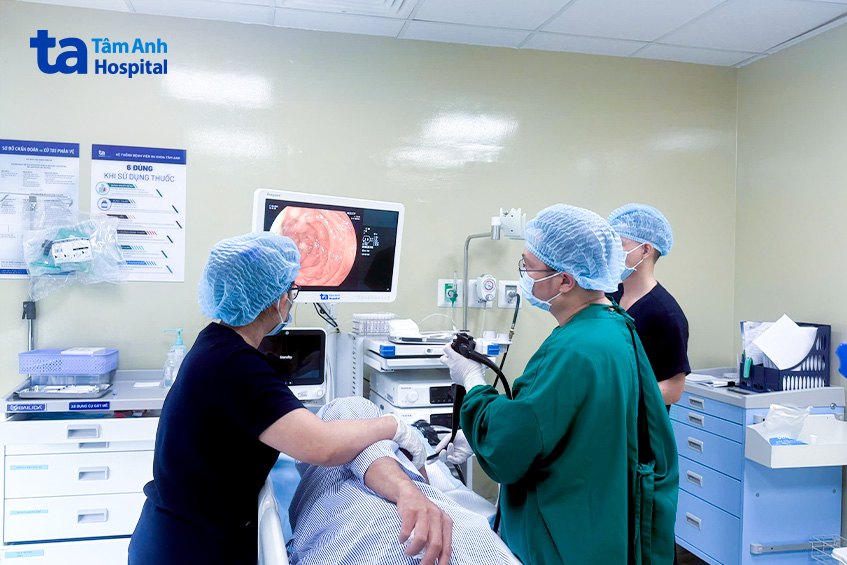
Bác sĩ Khánh cho biết, túi thừa ở tá tràng D2 rất khó tiếp cận. Tá tràng có hình chữ C ôm lấy đầu tụy, D2 là đoạn thứ 2, sau D1 nối tiếp với dạ dày, vị trí tá tràng xuống, ống soi phải vào sâu hơn bình thường, máy soi đi rất chậm, kèm bơm hơi, soi kỹ mới có thể phát hiện được ổ viêm loét. Người bệnh may mắn vào viện sớm, được phát hiện và điều trị kịp thời nên giải quyết sớm tình trạng xuất huyết.
Túi thừa thường gặp ở độ tuổi 40 trở lên, túi thừa không có triệu chứng thường không cần điều trị. Trong một số trường hợp, túi thừa bị viêm, nhiễm trùng, xuất huyết cần cấp cứu ngoại khoa, điều trị kịp thời để tránh biến chứng nguy hiểm.
Túi thừa hình thành do áp lực cao trong lòng ruột, kết hợp với các điểm yếu trong thành ruột. Khi áp lực này tăng lên sẽ đẩy lớp niêm mạc và dưới niêm mạc của ruột lòi ra ngoài qua những điểm yếu này. Tuy nhiên, nguyên nhân chính xác của túi thừa chưa được xác định, nhưng các nhà khoa học cho rằng có liên quan đến sự kết hợp của nhiều yếu tố như tuổi tác (sau tuổi 50), chế độ ăn uống mất cân bằng, ăn nhiều thịt đỏ, nhưng lại thiếu chất xơ, ít vận động, thừa cân béo phì, hoặc có thể do yếu tố di truyền…
Trường hợp túi thừa bị viêm nhẹ chỉ cần điều trị ngoại trú với kháng sinh, kháng viêm bằng đường uống. Nếu túi thừa bị nhiễm trùng, viêm nhiễm lan tỏa hay tụ dịch quanh túi thừa cần tiêm truyền tĩnh mạch, nội soi kẹp clip giúp cầm máu ngay lập tức nếu có biến chứng xuất huyết tiêu hóa.
Do đó, khi có các triệu chứng nghi ngờ, người bệnh nên khám tại các cơ sở y tế có chuyên khoa tiêu hóa giúp tầm soát, phát hiện và điều trị sớm.
(*) Tên người bệnh đã được thay đổi
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH