Anh Ngọc, 39 tuổi, đau quặn bụng kéo dài, sụt 12 kg trong hai tháng, phát hiện ung thư đại tràng đã di căn gan, được phẫu thuật cắt bỏ.

Khoảng hai tháng trước, anh Ngọc xuất hiện triệu chứng đau quặn bụng từng cơn, kèm sôi bụng vào buổi chiều tối. Anh đi khám tại một bệnh viện gần nhà, sinh thiết gan cho kết quả mô gan sung huyết, lành tính. Tuy nhiên, các cơn đau ngày càng tăng, bụng sôi nhiều, đau quằn quại, đi tiêu phân lỏng, mất ngủ kéo dài và sụt cân nhanh, nên anh đến Bệnh viện Đa khoa Tâm Anh TP. HCM kiểm tra chuyên sâu.
Kết quả nội soi đại trực tràng phát hiện một số polyp, khối u sùi lớn ở manh tràng – đại tràng lên gây biến dạng và hẹp van hồi – manh tràng khiến ống soi không thể đi qua. Kết quả giải phẫu bệnh là ung thư biểu mô tuyến xâm nhập, biệt hóa vừa. Hình ảnh sinh thiết tổn thương gan qua nội soi siêu âm cũng cho thấy ung thư đại tràng di căn gan.
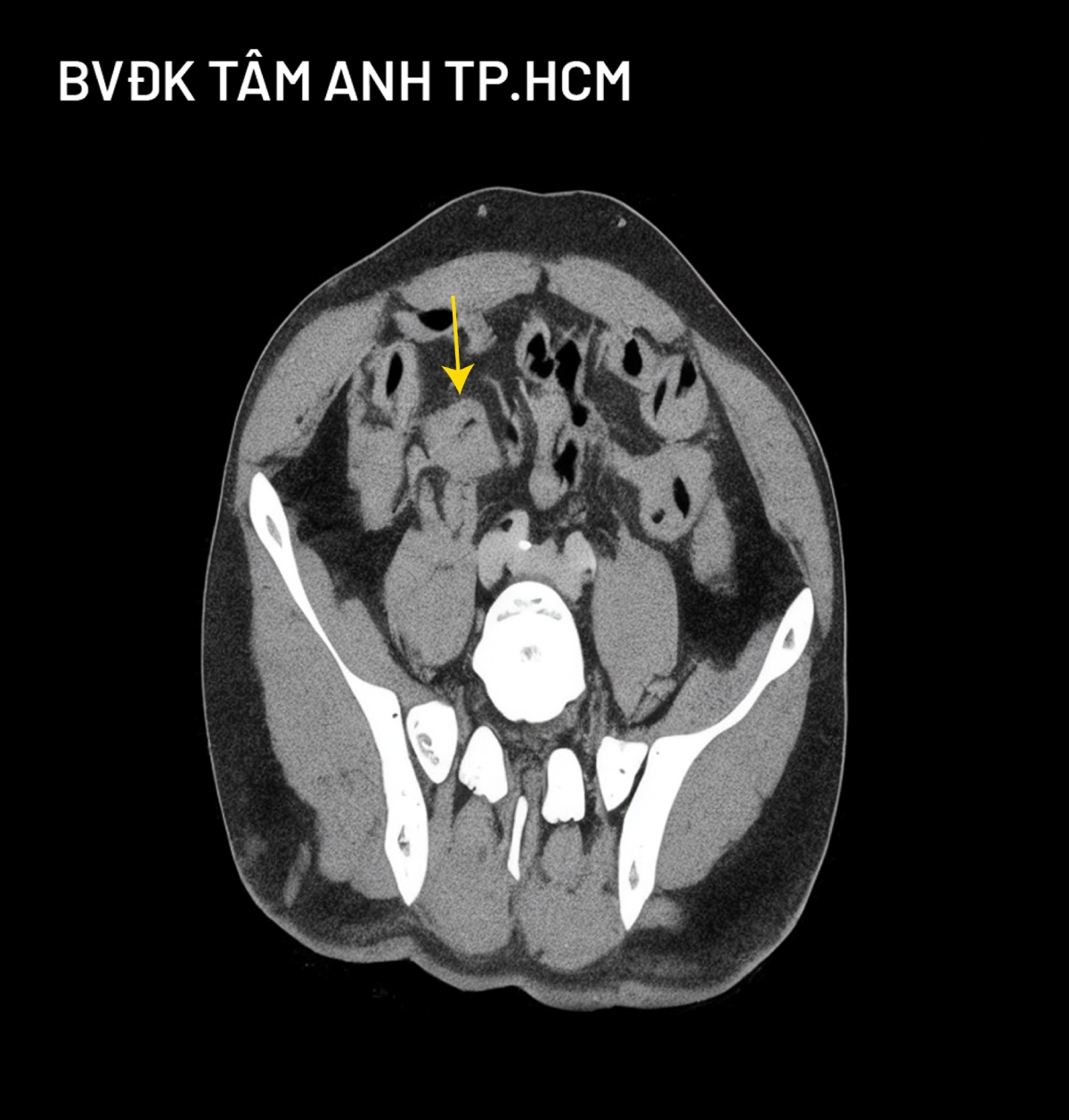
Tiến sĩ, bác sĩ Phạm Công Khánh, Trưởng khoa Gan – Mật – Tụy, Trung tâm Nội soi và Phẫu thuật Nội soi Tiêu hóa, cho biết người bệnh được chẩn đoán ung thư manh tràng – đại tràng lên giai đoạn muộn, đã di căn gan tại hạ phân thùy III.
“Thông thường, ung thư đại trực tràng đã di căn gan ít có khả năng phẫu thuật nhưng trường hợp này khối u gan di căn khu trú ở thùy trái gan nên có thể cắt bỏ hoàn toàn”, bác sĩ Khánh nói. Hơn nữa, khối u đại tràng đã gây tắc ruột, nếu không can thiệp sớm có nguy cơ vỡ ruột, đe dọa tính mạng.
Theo bác sĩ Khánh, nếu phẫu thuật, tỷ lệ sống sau 5 năm của bệnh nhân có thể đạt 40–60%. Ngược lại, tỷ lệ này chỉ còn khoảng 11–15% nếu không thể phẫu thuật, chỉ điều trị hóa trị hoặc thuốc nhắm trúng đích.
Sau hội chẩn, các bác sĩ quyết định phẫu thuật đồng thời cắt đại tràng phải, nạo vét hạch và cắt khối u gan di căn trong cùng một cuộc mổ. Cuộc mổ “2 trong 1” giúp bệnh nhân chỉ trải qua một lần gây mê, rút ngắn thời gian hồi phục và sớm bắt đầu hóa trị bổ trợ, đồng thời giảm số lần nằm viện và chi phí điều trị, cũng như tránh được áp lực tâm lý khi phải chuẩn bị cho cuộc đại phẫu thứ hai.
Tuy nhiên, đây là ca mổ phức tạp vì u đại tràng gây tắc ruột, tiềm ẩn nguy cơ mất máu, hạ thân nhiệt, áp lực lên hệ thống tim mạch, hô hấp của bệnh nhân và nhiễm trùng ổ bụng. “Ca mổ đòi hỏi kỹ thuật cao, phải đảm bảo cắt đại tràng đủ, nạo vét hạch tối đa cũng như cắt gan an toàn và giảm tối thiểu nguy cơ mất máu”, bác sĩ Khánh cho hay.
Quá trình mổ, bác sĩ ghi nhận bụng trướng nhiều, các quai ruột non giãn lớn, không có không gian để mổ nội soi nên chuyển sang mổ mở. Khối u manh tràng – đại tràng lên xâm lấn thanh mạc, gây tắc hoàn toàn van hồi – manh tràng, kèm nhiều hạch vùng. Bác sĩ tiến hành di động đại tràng phải, cắt ngang hồi tràng cách góc van hồi manh tràng 20 cm và đại tràng ngang cách góc gan 5 cm, nối hồi tràng – đại tràng ngang bằng máy khâu nối. Khối u gan di căn phân thùy III kích thước 4 cm, sát bề mặt dưới gan; di động thùy trái gan, cắt nhu mô gan, kẹp và cắt cuống gan hạ phân thùy II-III và tĩnh mạch gan trái.
Hậu phẫu, anh Ngọc hồi phục tốt, không có biến chứng nhiễm trùng hay suy gan. Người bệnh có thể đi lại sau hai ngày, ăn cháo loãng sau ba ngày và xuất viện sau năm ngày. Kết quả giải phẫu bệnh xác nhận ung thư đại tràng giai đoạn muộn có di căn gan. Bệnh nhân tiếp tục điều trị hóa trị tại chuyên khoa Ung bướu.
Theo thống kê, ung thư đại trực tràng hiện là một trong những ung thư phổ biến hàng đầu tại Việt Nam, đứng thứ tư về tỷ lệ mắc mới và thứ năm về tỷ lệ tử vong. Trước đây, bệnh thường gặp ở người trên 50 tuổi, nhưng hiện nay ngày càng trẻ hóa. Điều đáng nói là bệnh diễn tiến âm thầm và không có dấu hiệu điển hình, dễ nhầm lẫn với các bệnh tiêu hóa thông thường như: rối loạn tiêu hóa (táo bón, tiêu chảy), đau bụng, sụt cân bất thường, thay đổi hình dạng phân (phân nhỏ, dẹt)…
Bác sĩ Khánh cho biết, ung thư đại tràng hoàn toàn có thể phòng ngừa và điều trị triệt căn nếu phát hiện sớm. Nội soi đại tràng là phương pháp hiệu quả nhất để tầm soát bệnh. Trong quá trình nội soi, các polyp tiền ung thư có thể được cắt bỏ ngay, giúp ngăn chặn nguy cơ tiến triển thành ung thư. Nếu phát hiện ở giai đoạn sớm, người bệnh có thể điều trị bằng các kỹ thuật xâm lấn tối thiểu như cắt niêm mạc hoặc cắt tách dưới niêm mạc (EMR/ESD) mà không cần phẫu thuật lớn. Khi có dấu hiệu bất thường ở đường tiêu hóa cần thăm khám chuyên khoa Tiêu hóa càng sớm càng tốt.
(*) Tên người bệnh đã được thay đổi.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH