Nhiễm trùng vết mổ sọ não xuất hiện không phổ biến (chiếm 1% đến 11% ca mổ não) nhưng rất nguy hiểm. Nhiễm trùng vết mổ sọ não có thể đòi hỏi sử dụng kháng sinh và nằm viện kéo dài.

Nếu không đảm bảo an toàn, các ca mổ sọ não có thể gây ra nguy cơ nhiễm trùng vết mổ. Do đó, người bệnh cần tìm hiểu về tình trạng này để có thể chủ động ngăn ngừa. Vậy nhiễm trùng vết mổ sọ não là gì, biểu hiện triệu chứng ra sao? Cần điều trị nhiễm trùng vết mổ não như thế nào cho hiệu quả?
Nhiễm trùng vết mổ sọ não là một biến chứng nặng sau phẫu thuật sọ não cần được nhận biết và điều trị ngay. Trong một số trường hợp như viêm màng não sau phẫu thuật, người bệnh chỉ có thể được điều trị bằng kháng sinh. Tuy nhiên, trong những trường hợp liên quan đến nhiễm trùng vạt xương, tụ mủ dưới màng cứng hoặc áp xe não, người bệnh cần phẫu thuật lại.
Sau các thủ thuật, phẫu thuật thần kinh, nhiễm trùng vết mổ sọ não thường xuất hiện dưới dạng viêm màng não, mủ dưới màng cứng hoặc áp xe não. Mặc dù căn bệnh viêm màng não có thể xảy ra sau bất kỳ hình thức phẫu thuật sọ não nào nhưng phổ biến hơn cả là sau khi tiếp cận hố sau và thường liên quan đến vấn đề rò dịch não tủy. (1)
Những dấu hiệu và triệu chứng chung báo hiệu nhiễm trùng vết mổ cũng như nhiễm trùng vết mổ não là sốt, tăng cảm giác đau, sưng, nóng hoặc đỏ, cụ thể gồm có:
Nhiễm trùng vết mổ sọ não có thể là nhiễm trùng vết mổ nông, nhiễm trùng sâu hơn như viêm tủy xương sọ, viêm màng não, mủ dưới màng cứng hoặc áp xe não. Nhiễm trùng vết mổ biểu hiện như ban đỏ hoặc phù xung quanh vết mổ có hoặc không chảy mủ. Viêm màng não sau phẫu thuật có thể xảy ra sau 0.5% đến 0.7% các thủ thuật phẫu thuật thần kinh. (2)
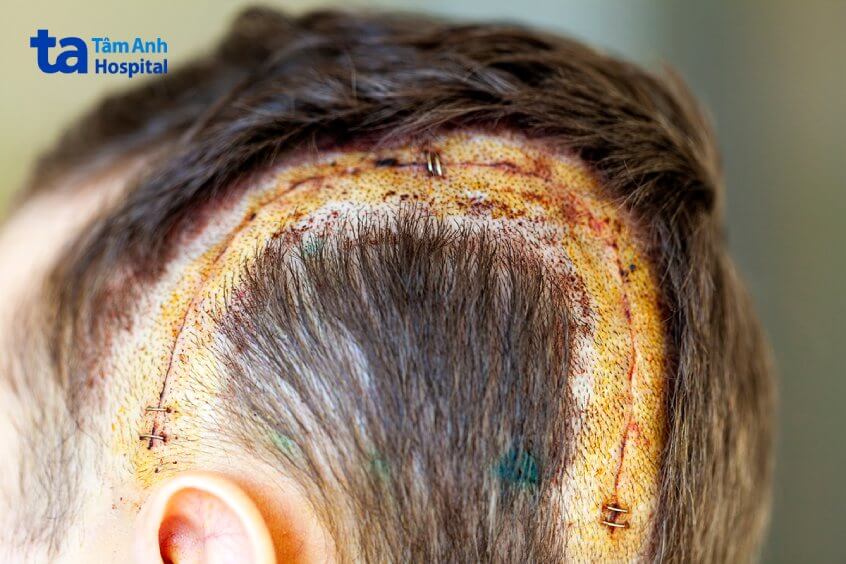
Các yếu tố gây nhiễm trùng vết mổ sọ não bao gồm: Xạ trị trước đó, rò rỉ dịch não tủy, thời gian phẫu thuật hơn bốn giờ, các thủ thuật liên quan đến xoang mũi hoặc nền sọ và phẫu thuật cấp cứu.
Việc xác định nguyên nhân nhiễm trùng vết mổ sọ não, nguồn lây nhiễm ban đầu rất quan trọng. Vì nguồn lây nhiễm có thể là dị vật hoặc nhiễm trùng bắt nguồn từ một nơi nào khác trong cơ thể. Trong các đơn vị phẫu thuật, nhiễm trùng vết mổ sọ não và thiếu sót khi chăm sóc người bệnh sau phẫu thuật đúng cách là những nguồn lây nhiễm phổ biến.
Yếu tố dẫn đến chứng nhiễm trùng vết mổ sọ não có thể được chia thành các loại: Yếu tố liên quan đến bệnh nhân, bệnh tật và cơ sở y tế/cách điều trị. Cụ thể, các yếu tố liên quan đến nhiễm trùng là giới tính, đái tháo đường, tăng huyết áp, thời gian nằm viện, mất máu trong phẫu thuật, dẫn lưu não thất bên ngoài, khối u và phẫu thuật chấn thương… Hơn nữa, người bệnh trải qua phẫu thuật khối u nội sọ phải đối mặt với các rủi ro cụ thể liên quan đến việc điều trị, thể trạng của bản thân (như tình trạng dinh dưỡng…).
Theo nghiên cứu của các nhà khoa học, nhiễm trùng vết mổ sọ não làm tăng nguy cơ tái nhiễm trùng. Có thể là vì sự bùng phát của vi khuẩn còn sót lại không được loại bỏ do hình thành màng sinh học.
Khoảng một nửa số ca nhiễm trùng vết mổ sọ não/phẫu thuật cắt bỏ sọ là do S. aureus – mầm bệnh gram dương hình thành màng sinh học trên xương tự nhiên. Nhiễm trùng có thể do các vi khuẩn và nấm khác gây ra, mặc dù chúng xảy ra với tỷ lệ thấp hơn nhiều. Khoảng 30% dân số bị nhiễm S. aureus, điển hình là ở mũi và da. Những người bị nhiễm S. aureus có nguy cơ nhiễm S. aureus xâm lấn cao hơn. Mặc dù sàng lọc S. aureus trước phẫu thuật chỉnh hình thường được thực hiện. Thế nhưng, phương pháp này chưa được áp dụng phổ biến trong phẫu thuật thần kinh cho những người bệnh cần phẫu thuật mở sọ/cắt sọ.
Các nghiên cứu gần đây cho thấy, nam giới có khả năng bị nhiễm trùng nội sọ cao gấp 1.775 lần so với phụ nữ sau khi phẫu thuật mở sọ. Điều này có thể là do nam giới hút thuốc và uống rượu nhiều hơn phụ nữ. Hút thuốc có thể làm tăng nguy cơ nhiễm trùng trong quá trình phẫu thuật kích thích não sâu. Ngoài ra, thời gian phẫu thuật lâu hơn cũng làm tăng sự xâm nhập của mầm bệnh vào hộp sọ. Từ đó khiến nguy cơ tổn thương mô não gia tăng.
Nhiễm trùng khoang hầu họng sau phẫu thuật trước tiên được xác định là yếu tố nguy cơ mới của nhiễm trùng nội sọ. Các bệnh nhiễm trùng do vi khuẩn đến hệ thần kinh trung ương lây lan theo đường máu. Thế nhưng, thông thường các sinh vật đang xâm chiếm trên bề mặt màng niêm mạc của khoang mũi họng là nguyên nhân gây ra hầu hết bệnh nhiễm trùng hệ thần kinh trung ương do vi khuẩn trước khi phẫu thuật. Các sinh vật này có thể tìm đường đến xoang mũi rồi qua xoang đến màng não và khoang nội sọ.
Hàng rào máu não (BBB) rất hiệu quả để đẩy lùi và giảm sự xâm nhập của các chất hay sinh vật không mong muốn vào khoang nội sọ. Thế nhưng, tình trạng nhiễm khuẩn huyết kéo dài và chất trung gian gây viêm, gây độc tế bào của các sinh vật có thể khiến hàng rào máu não bị tổn thương. Điều này lần lượt gây ra sự gia tăng tính thấm của hàng rào máu não. Đây là lý do tại sao sinh vật gây bệnh có thể tiến xa hơn đến các khoang dưới màng cứng và khoang dưới nhện.
Nhiễm trùng vết mổ sọ não thường gây viêm mủ dưới màng cứng, áp xe não và thuyên tắc não do nhiễm trùng. Tràn mủ dưới màng cứng là sự tích tụ mủ trong khoang dưới màng cứng. Đây thường là biến chứng của phẫu thuật sọ não và viêm màng não sau phẫu thuật không được điều trị. Các biến chứng của nhiễm trùng vết mổ sọ não bao gồm sự phản ứng với gây mê toàn thân, chẳng hạn như buồn nôn, nôn, đau ở vị trí mở sọ, sưng và bầm tím trên mặt, nhiễm trùng, chảy máu, co giật, phù não, rò dịch não tủy.
Nhiễm trùng vết mổ sọ não có thể có một vết lõm nơi vạt xương bị loại bỏ. Nếu phẫu thuật mở sọ được thực hiện gần thái dương, cơ thái dương có thể bị cắt. Sau mổ, cơ bên vết mổ sọ có thể hơi ngắn và gây ra cảm giác cứng hàm. Vấn đề này thường tự hồi phục trong vòng một vài tháng.
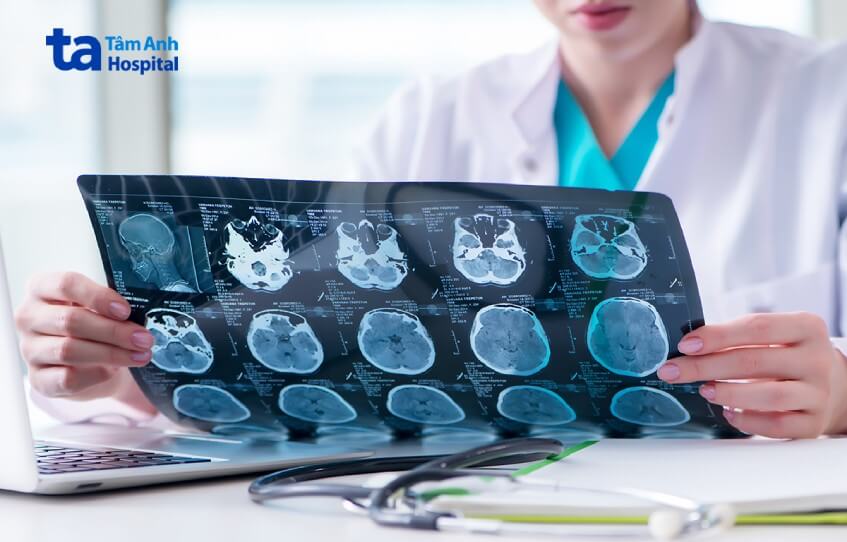
Xét nghiệm và chụp hình ảnh học đóng một vai trò quan trọng trong việc chẩn đoán sớm và chính xác tình trạng nhiễm trùng vết mổ sọ não. Tùy thuộc vào bệnh sử của người bệnh, bác sĩ có thể thăm khám, chẩn đoán qua các dấu hiệu, triệu chứng và kết quả xét nghiệm. Nếu nghi ngờ nhiễm trùng vết mổ sọ não hoặc hệ thần kinh trung ương, bác sĩ sẽ cho người bệnh thực hiện các xét nghiệm bổ sung như chẩn đoán hình ảnh, chọc dò tủy sống (nếu cần).
Chụp cộng hưởng từ (MRI) là tiêu chuẩn vàng để chẩn đoán nhiễm trùng vết mổ sọ não. Vì độ phân giải, rõ nét của quét MRI giúp phát hiện mô mềm tốt hơn nhiều so với chụp cắt lớp (CT). Chụp CT cũng có khả năng phát hiện các bất thường như tụ mủ dưới màng cứng hoặc áp xe não. Tuy nhiên, các đặc điểm nhiễm trùng vết mổ sọ não trên hình chụp CT scan không đặc hiệu và rất giống với những bệnh lý khác. Do đó, khi nghi ngờ nhiễm trùng vết mổ sọ não biểu hiện tụ mủ dưới màng cứng hoặc áp xe não, bác sĩ sẽ chỉ định cho người bệnh chụp MRI tăng cường độ tương phản để xác nhận hoặc loại trừ chẩn đoán.
Khi điều trị nhiễm trùng vết mổ sọ não , phát hiện mầm vi khuẩn gây bệnh là việc làm rất quan trọng để bác sĩ có thể chẩn đoán đúng và đề ra phương pháp chữa trị tối ưu. Nuôi cấy dịch não tủy là tiêu chuẩn vàng để khẳng định chẩn đoán viêm màng não do vi khuẩn. Tuy nhiên, nuôi cấy CSF thường không phát hiện được vi sinh vật gây bệnh, đặc biệt là khi có sử dụng kháng sinh.
Điều trị bằng kháng sinh nên được bắt đầu ngay lập tức khi nghi ngờ viêm màng não do vi khuẩn. Sau khi xác định được mầm bệnh, bác sĩ có thể điều chỉnh liệu pháp kháng sinh. Việc lựa chọn liệu pháp nhắm mục tiêu mầm bệnh phụ thuộc vào tính nhạy cảm với kháng sinh trong ống nghiệm. Bên cạnh đó, bác sĩ cần quan tâm đến sự xâm nhập của chất chống vi trùng vào dịch não tủy.
Một số nghiên cứu cho thấy hầu hết các chủng C. simulans phân lập lâm sàng thường đề kháng với beta-lactam, aminoglycoside, macrolide, tetracycline… và liệu pháp kháng sinh theo kinh nghiệm với vancomycin là lựa chọn tối ưu. Mặt khác, các loài Corynebacterium có thể hình thành màng sinh học kháng lại liệu pháp vancomycin.
Để giải quyết các vấn đề trên, nhiều nhà nghiên cứu đã đề xuất rằng có thể cân nhắc sử dụng đường tiêm tĩnh mạch để bỏ qua hàng rào máu não. Mặt khác, một số nghiên cứu phát hiện ra những loại thuốc chống vi trùng mới hơn như teicoplanin, telithromycin và linezolid hoạt động đặc biệt hiệu quả. Phối hợp thuốc là cách tốt để đối phó với nhiễm trùng do Corynebacterium đa kháng thuốc gây ra. Ngoài việc sử dụng kháng sinh, các bác sĩ cũng điều trị nhiễm trùng vết mổ sọ não bằng cách mở rộng vết thương, lấy hết mủ phần hoại tử, cắt bỏ màng cứng bị nhiễm trùng, tạo hình lại màng cứng…

Phòng ngừa nhiễm trùng vết mổ sọ não ngay tại cơ sở y tế là việc làm vô cùng quan trọng. Nhiễm trùng vết mổ sọ não cần được nhận biết ngay. Ngay cả khi tuân thủ nghiêm ngặt các kỹ thuật vô trùng và đã sử dụng kháng sinh dự phòng, thế nhưng vẫn có người bệnh bị nhiễm trùng nặng đến mức phải phẫu thuật lại (chiếm tỷ lệ nhỏ).
Tất cả các bước chuẩn bị lên bàn mổ, lúc mổ và hậu phẫu đều cần được thực hiện cẩn trọng, nghiêm khắc và kỹ lưỡng. Bên cạnh đó, bác sĩ cần chú ý đến các bệnh đi kèm ở người bệnh có thể làm tăng nguy cơ nhiễm trùng, ví dụ như suy dinh dưỡng, đái tháo đường không kiểm soát được và những căn bệnh nhiễm trùng khác. Đồng thời, người bệnh cần được cho dùng kháng sinh dự phòng để làm giảm nguy cơ nhiễm trùng hậu phẫu. (3)
Người bệnh sau khi phẫu thuật cũng cần chăm sóc vết mổ cẩn thận theo chỉ dẫn của bác sĩ. Bạn cần rửa tay sạch trước khi vệ sinh, thay băng cho vết mổ, dùng đầy đủ thuốc kháng sinh. Người bệnh cũng cần nhắc nhở mọi người nên rửa tay sạch sẽ trước khi đến thăm bạn. Ngoài ra, bạn cần đến bệnh viện tái khám định kỳ để kịp thời phát hiện triệu chứng nhiễm trùng vết mổ sọ não.
Để đặt lịch thăm khám, điều trị bệnh tại Hệ thống Bệnh viện Đa khoa Tâm Anh, Quý khách vui lòng liên hệ:
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Tóm lại, nhiễm trùng vết mổ sọ não có thể gây ra nhiều biến chứng nguy hiểm. Do đó, người bệnh không được chủ quan sau phẫu thuật. Nếu thấy bản thân có dấu hiệu nhiễm trùng, bạn cần nhanh chóng đến gặp bác sĩ thăm khám, chữa trị sớm.