
Lọc màng bụng và chạy thận nhân tạo là những phương pháp điều trị thay thế thận phổ biến đối với các trường hợp suy thận mạn giai đoạn cuối. Cả hai phương pháp này đều có ưu điểm và nhược điểm riêng. Hơn nữa, chúng còn có thể hỗ trợ cho nhau.

Suy thận giai đoạn cuối (giai đoạn 5) là giai đoạn bệnh tiến triển nghiêm trọng nhất. Thận của người bệnh đã bị tổn thương vô cùng nặng nề, với mức lọc cầu thận < 15mL/ph/1,73m². Người bệnh sẽ có các triệu chứng lâm sàng do nhiều cơ quan bị nhiễm độc, đặc biệt là tim mạch, tiêu hóa, thần kinh, hô hấp da và máu. Nguy cơ ảnh hưởng tới mạng sống cao khi không được điều trị thay thế thận kịp thời. (1)
Chức năng của thận là lọc chất thải và những chất dư thừa từ máu, sau đó sẽ đẩy ra ngoài cơ thể thông qua nước tiểu. Khi thận mất khả năng lọc, lượng chất lỏng, các chất điện giải và chất thải sẽ tích tụ trong cơ thể, gây ra các triệu chứng như nôn và buồn nôn, khó thở, giảm lượng nước tiểu, phù mắt cá chân và bàn chân, ngứa da, đau hoặc cảm thấy tức ngực…
Suy thận mạn giai đoạn cuối khi độ lọc cầu thận đã nằm ở mức kém nhất. Những chất dư thừa, chất độc được lọc đi rất chậm, dẫn tới tình trạng tích tụ và gây độc cho cơ thể của người bệnh.
Người bệnh suy thận ở giai đoạn cuối cần chạy thận nhân tạo hay lọc màng bụng để nhằm duy trì sự sống và cải thiện tình trạng bệnh. Ở giai đoạn này, ghép thận sẽ là phương pháp điều trị hiệu quả, giúp kéo dài sự sống cho người bệnh.
>> Xem thêm: 5 giai đoạn suy thận mạn
Chạy thận nhân tạo (lọc máu nhân tạo) là phương pháp lọc máu bên ngoài cơ thể của người bệnh. Việc lọc máu sẽ được thực hiện bởi một loại máy chuyên dụng. Phương pháp này thường được chỉ định điều trị cho người bệnh suy thận mạn giai đoạn cuối hoặc suy thận cấp (thường do ngộ độc). Thận khi đó đã mất gần hết hoặc mất hoàn toàn chức năng. (2)
Khi chạy thận nhân tạo, điều dưỡng lọc máu sẽ đặt hai cây kim vào cầu nối mạch máu có sẵn trên cánh tay người bệnh. Các kim này sẽ gắn vào một ống mềm kết nối với máy lọc máu.
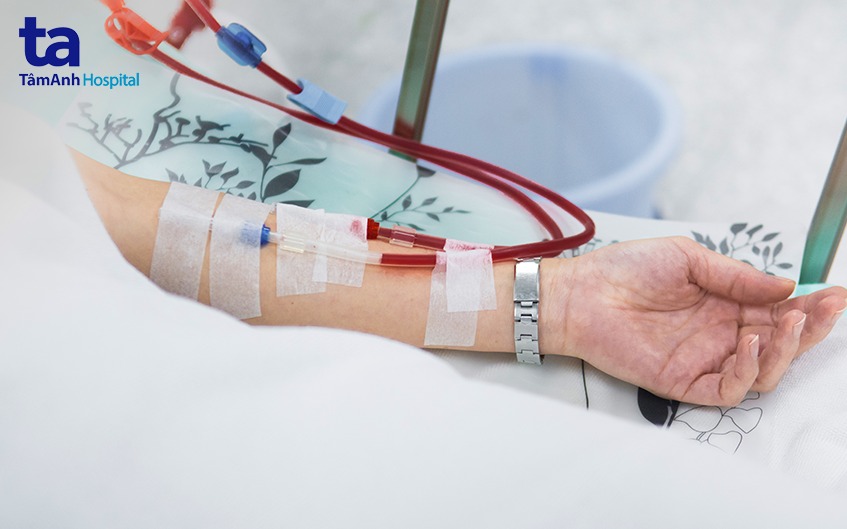
Máy lọc máu sẽ bơm máu qua bộ lọc rồi đưa máu trở lại vào cơ thể của người bệnh. Trong quá trình này, máy lọc máu luôn kiểm tra huyết áp và tốc độ bơm máu qua bộ lọc cùng các chất cần loại bỏ khỏi cơ thể người bệnh.
Bộ lọc gồm hai phần. Một phần dành cho máu và một phần dành cho dịch lọc. Cả hai phần này được ngăn cách với nhau bởi một lớp màng mỏng. Lớp màng giúp giữ lại những tế bào máu, protein và các chất quan trọng khác, đồng thời loại bỏ những chất thải như urê, creatinine, kali, chất lỏng thừa ra khỏi máu.
Lọc màng bụng (thẩm phân phúc mạc) là phương pháp sử dụng màng bụng của người bệnh để làm màng lọc thay thế cho thận suy yếu. Phương pháp này giúp lọc các chất chuyển hóa, nước điện giải ra khỏi cơ thể và cân bằng nội môi.
Màng bụng có diện tích gần bằng diện tích của cơ thể, khoảng 1 – 2m². Thông thường, khoang ổ bụng chứa khoảng 100ml dịch sinh lý, có thể chứa hơn 2l dịch lọc màng bụng mà không gây khó chịu hoặc ảnh hưởng đến chức năng hô hấp.
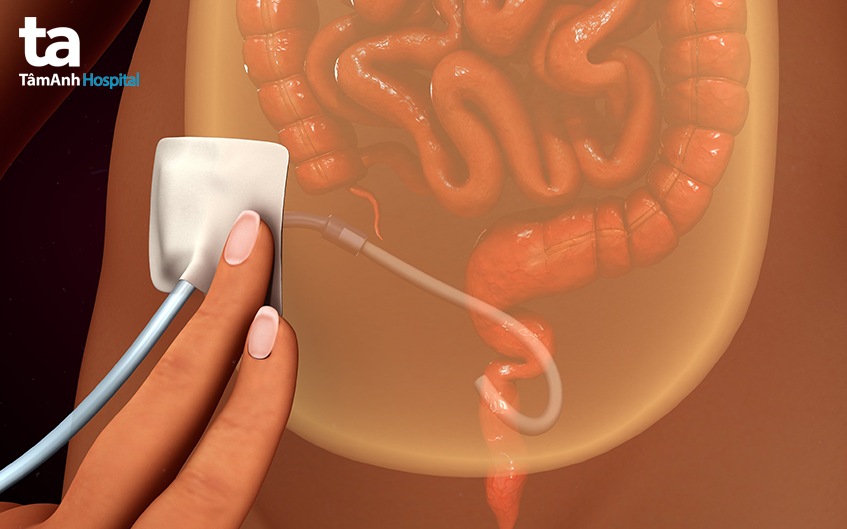
Màng bụng được dùng như một màng bán thấm, ngăn cách giữa hai khoang gồm một khoang chứa dịch, một khoang chứa những mao mạch quanh màng bụng. Trong quá trình dịch lọc màng bụng lưu trong khoang bụng, quá trình khuếch tán, siêu lọc và hấp thu sẽ diễn ra đồng thời.
Quá trình khuếch tán là hiện tượng các chất hòa tan đi từ nơi có nồng độ cao trong máu như ure, creatinine, kali… qua màng bán thấm (màng bụng) tới khoang chứa dịch lọc. Sự chênh lệch áp lực thẩm thấu giữa dịch lọc và mạch máu có thể giúp nước thẩm thấu từ khoang máu sang tới khoang dịch lọc, qua đó loại bỏ nước thừa trong cơ thể.
Một phương pháp điều trị khác dành cho người bệnh suy thận giai đoạn cuối là cấy ghép thận. Một quả thận khỏe mạnh sẽ thay thế cho quả thận đã mất tới 90% khả năng hoạt động bình thường, không còn khả năng lọc máu.
Nguồn thận được dùng cho việc cấy ghép có thể từ người cho thận còn sống (thân nhân hay không phải thân nhân) hoặc người đã chết não. Đây được xem là lựa chọn điều trị tốt nhất cho người bệnh suy thận.
Vì phương pháp này có thể làm tăng cơ hội sống lâu và khỏe mạnh hơn. Người bệnh thường được ghép thận khi thận suy, trước khi cần lọc máu, có thể áp dụng kèm với lọc máu trong khi chờ ghép thận.
Lọc màng bụng và chạy thận nhân tạo là hai phương pháp có thể hỗ trợ nhau trong quá trình điều trị người bệnh suy thận giai đoạn cuối. Với các trường hợp chạy thận nhân tạo lâu năm, mạch máu đã biến đổi, lòng mạch hẹp, lưu lượng máu giảm, phương pháp lọc máu kém hiệu quả, bác sĩ có thể xem xét chỉ định người bệnh chuyển sang lọc màng bụng.
Mặt khác, người bệnh nhân lọc màng bụng lâu năm khi hiệu quả giảm có thể chuyển sang phương pháp chạy thận nhân tạo. Trong quá trình này, người bệnh lọc màng bụng có thể mỗi tháng tới bệnh viện chạy thận nhân tạo 1 – 2 lần để tăng cường hiệu quả lọc máu.
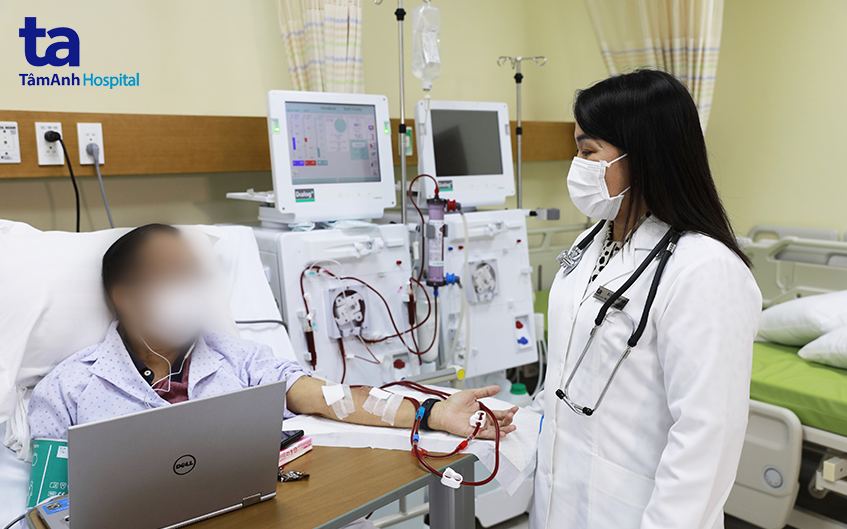
Không như người bệnh chạy thận nhân tạo phải đến bệnh viện để lọc máu 3 lần mỗi tuần, các trường hợp lọc màng bụng có thể thực hiện tại nhà. Người bệnh chỉ tái khám hàng tháng và lãnh dịch lọc cùng thuốc.
Sau khi thực hiện lọc màng bụng, người bệnh có thể đối mặt với các nguy cơ như:
>> Xem thêm: Người bị suy thận mạn giai đoạn cuối sống được bao lâu?
Chế độ dinh dưỡng phù hợp có thể hỗ trợ làm chậm tiến trình bệnh, giúp bảo tồn chức năng của những đơn vị thận còn lại, hạn chế ảnh hưởng tới những cơ quan khác và nâng cao chất lượng sống của người bệnh.
Tuy nhiên, bệnh thận tiến triển thường khiến người bệnh mất cảm giác ngon miệng, dẫn tới tình trạng ăn uống kém, nhanh chóng sụt cân. Vì thế, chế độ ăn của người bệnh suy thận cần có sự tư vấn từ những chuyên gia dinh dưỡng để bảo vệ thận và sức khỏe, cụ thể:
Đố với trường hợp suy thận mạn có kèm đái tháo đường cần chọn trái cây ít ngọt, đặc biệt cần lưu ý hàm lượng kali trong mỗi loại thực phẩm.
Trung tâm Tiết niệu Thận học, Khoa Nam học – Tiết niệu của Hệ thống BVĐK Tâm Anh quy tụ đội ngũ các chuyên gia đầu ngành, Nội khoa và Ngoại khoa, giỏi chuyên môn, tận tâm.
Nhà giáo nhân dân GS.TS.BS Trần Quán Anh, Thầy thuốc ưu tú PGS.TS.BS Vũ Lê Chuyên là những cây đại thụ trong ngành Tiết niệu Thận học Việt Nam. Cùng với các tên tuổi Thầy thuốc ưu tú TS.BS Nguyễn Thế Trường Thầy thuốc ưu tú BS.CKII Tạ Phương Dung, TS.BS Nguyễn Hoàng Đức, TS.BS Từ Thành Trí Dũng, ThS.BS.CKI Nguyễn Đức Nhuận, BS.CKII Nguyễn Lê Tuyên, ThS.BS Nguyễn Tân Cương, BS.CKII Đinh Cẩm Tú, BS.CKII Ngô Đồng Dũng, BS.CKII Võ Thị Kim Thanh ThS.BS Tạ Ngọc Thạch, BS.CKI Phan Trường Nam…
Các chuyên gia, bác sĩ của Trung tâm luôn tự tin làm chủ những kỹ thuật mới nhất, phát hiện sớm và điều trị hiệu quả các bệnh lý về thận, đường tiết niệu, giúp người bệnh rút ngắn thời gian nằm viện, hạn chế nguy cơ tái phát, nâng cao chất lượng cuộc sống.
Với hệ thống máy móc và trang thiết bị hiện đại trong nước và khu vực; Phòng mổ đạt tiêu chuẩn quốc tế; Cùng với khu nội trú và dịch vụ cao cấp 5 sao… Trung tâm Tiết niệu Thận học nổi bật với các dịch vụ thăm khám, tầm soát và điều trị tất cả các bệnh lý đường tiết niệu. Từ các thường gặp cho đến các cuộc đại phẫu thuật kỹ thuật cao.
Có thể kể đến phẫu thuật nội soi sỏi thận, ghép thận, cắt bướu bảo tồn nhu mô thận; cắt thận tận gốc; cắt tuyến tiền liệt tận gốc; cắt toàn bộ bàng quang tạo hình bàng quang bằng ruột non; cắt tuyến thượng thận; tạo hình các dị tật đường tiết niệu… Chẩn đoán – điều trị nội khoa và ngoại khoa tất cả các bệnh lý.
Để đặt lịch khám và điều trị với các chuyên gia đầu ngành tại Trung tâm Tiết niệu Thận học, Khoa Nam học – Tiết niệu Hệ thống Bệnh viện Đa khoa Tâm Anh, quý khách có thể đặt hẹn trực tuyến qua các cách sau đây:
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Lọc màng bụng và chạy thận nhân tạo sẽ là các lựa chọn điều trị cho người bệnh suy thận ở giai đoạn cuối. Mỗi phương pháp đều có ưu và nhược điểm riêng. Để đảm bảo an toàn, người bệnh cần tham khảo ý kiến bác sĩ, lưu ý chỉ thực hiện các phương pháp này ở bệnh viện hoặc các cơ sở y tế uy tín nhằm giảm thiểu nguy cơ có thể xảy ra.