Với sự nỗ lực của các bác sĩ cùng với các phác đồ điều trị khoa học kết hợp máy móc hiện đại, tại IVF Tâm Anh nhiều gia đình đã được hạnh phúc sinh con “chính chủ” từng bế tắc vì gánh nặng vô sinh, được chỉ định xin tinh trùng, xin trứng và mang thai hộ…
Chia sẻ trong chương trình tư vấn trực tuyến TTND.PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản Bệnh viện Đa khoa Tâm Anh, Hà Nội cho biết tại IVFTA rất nhiều ca khó tìm đến với hy vọng đây là cánh cửa cuối cùng, nhiều người AHM suy kiệt, thất bại nhiều lần…
“Tôi nhớ có một bệnh nhân 41 tuổi đến với chúng tôi khi chị đã làm IVF 7 lần ở khắp nơi đều thất bại, AMH chỉ còn 1.1. Chị đã có một con và cũng làm IVF cách đây 10 năm, sau đó chị có tiếp tục làm IVF nhưng vẫn không thể có tin vui lần nữa. Sau đó, chị tìm đến IVF TA. Sau khi khai thác bệnh sử của chị, chúng tôi lên phác đồ và tạo phôi, bên cạnh đó chúng tôi truy vết tìm nguyên nhân thất bại làm tổ nhiều lần.
Sau khi tạo được phôi, chúng tôi tiến hành làm nội soi buồng tử cung chẩn đoán để tìm nguyên nhân, khác với các trung tâm khác, phương pháp này được chúng tôi thực hiện ngay tại trung tâm, thời gian làm thủ thuật chỉ trong vòng hơn 10 phút, sau 2 tiếng tiến hành làm thì 30 phút sau hồi tỉnh là chị có thể về. May mắn sau nội soi đánh giá buồng tử cung hoàn toàn tốt và chúng tôi tiến hành kích trứng, tạo thành được 3 phôi.
Ở độ 41 tuổi và tạo được 3 phôi vô cùng quý, chúng tôi tiến hành làm sàng lọc phôi loại bỏ phôi bất thường và chuyển 1 phôi tốt nhất vào buồng tử cung. Trong quá trình chuẩn bị niêm mạc tử cung thì chúng tôi quyết định bơm huyết tương giàu tiểu cầu tự thân 1 lần duy nhất và chị ấy đã thành công. Cuối tháng 9/2021, chị ấy hạ sinh một em bé khỏe mạnh”, bác sĩ Lê Hoàng chia sẻ.

THS.BS Giang Huỳnh Như – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM cho biết “Tại IVFTA, chúng tôi luôn đặt vấn đề lắng nghe bệnh nhân để hiểu bệnh nhân đang muốn gì và không muốn gì. Tất cả các cặp vợ chồng khi đến khám vô sinh hiếm muộn đều đang cần, đang mong đợi một em bé khỏe mạnh đến với mình. Bệnh nhân không muốn xin noãn, tinh trùng, cũng không muốn mang thai hộ. Chúng tôi thấu hiểu điều đó và đã cố gắng hết sức đối với những bệnh nhân khó (lớn tuổi, dự trữ buồng trứng cạn kiệt chỉ còn 1, 2 noãn). Nếu những ngày đầu với những bệnh nhân còn từ 3 noãn trở lên mới làm phôi thì hiện tại, với những bệnh nhân chỉ có 1 noãn thì chúng tôi đã tự tin làm cho họ những phôi tốt, kết quả có thai cao.
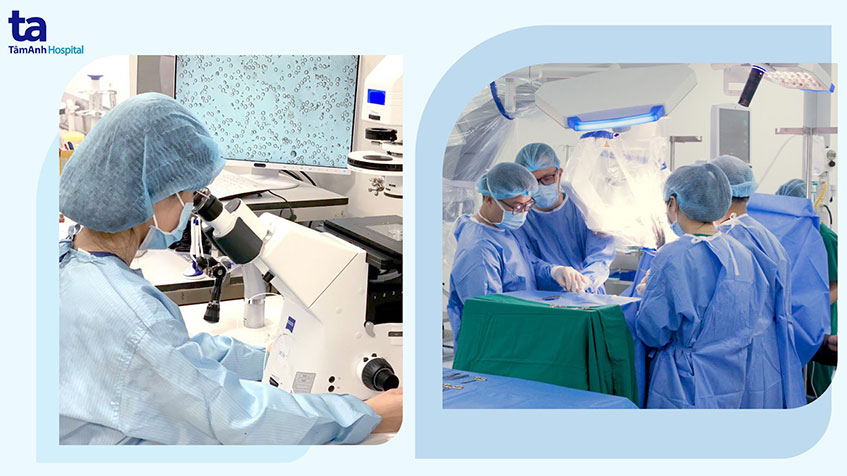
Tại Tâm Anh, chúng tôi phát triển theo hướng kiềng 3 chân: hiếm muộn nam, hiếm muộn nữ và đứng đằng sau là hệ thống Labo cực mạnh và hiện đại. Với nhóm nam khoa, bác sĩ Lê Đăng Khoa – Trưởng đơn vị Nam học Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM đã có những tiến bộ và sự cố gắng vượt bậc trong năm qua với hàng loạt ca thành công micro-TESE. Chúng tôi đã tìm được tinh trùng với những ca tinh hoàn ẩn, thoái hóa hyaline hay những ca mà hiện tượng sinh tinh ở tinh hoàn bệnh nhân chỉ còn rải rác vài đốm. Bác sĩ Khoa đã giúp rất nhiều ca có được con chính chủ.

Và để giúp cho các cặp vợ chồng hiếm muộn không phải bước vào ngõ cụt, đối diện với giải pháp không ai mong muốn như xin tinh trùng, xin trứng, mang thai hộ…; các bác sĩ tại IVFTA luôn nỗ lực, kiên trì truy vết tìm nguyên nhân, chắt chiu từng cơ hội để có thể giúp nhiều vợ chồng vô sinh có thể mang thai và sinh con khỏe mạnh.
Chia sẻ với chuyên gia hàng đầu về điều trị vô sinh hiếm muộn trong chương trình tư vấn trực tuyến, rất nhiều độc giả bày tỏ băn khoăn, lo lắng khi với kết quả vô tinh do tắc, không có tinh trùng liệu họ có thể làm cha được hay không?
Theo Thạc sĩ, bác sĩ Lê Đăng Khoa nếu cách đây 5-10 năm, bản thân bác sĩ và bệnh nhân vẫn truyền miệng nhau rằng vô tinh gần như là 50-50 hên xui. “Nhưng bây giờ, chúng tôi rất tự tin, những trường hợp vô tinh vẫn có khả năng điều trị thành công, sinh con chính chủ khá cao”, bác sĩ Khoa khẳng định.
“Tại BVĐK Tâm Anh chúng tôi có một vũ khí mà hiện nay tại Việt Nam chỉ có một vài trung tâm trên đầu ngón tay có là kỹ thuật trữ tinh trùng số lượng ít. Cách đây 2 tuần, chúng tôi có mổ 1 ca micro-TESE. Chúng ta cũng biết là với micro-TESE với số lượng tinh trùng rất ít, nhưng mà với kỹ thuật trữ tinh trùng số lượng ít thì ngoài đợt điều trị lần này phòng Labo có thể trữ được 2 mẫu tinh trùng tương đương với 2 lần làm TTON.
Điều nhân văn của kỹ thuật trữ tinh trùng là số lần mổ của bệnh nhân sẽ giảm xuống. Không ít lần tôi quan sát các anh chồng hay nói mình mạnh mẽ nhưng trong phòng mổ lại hết sức lo lắng. Có thể đó là sự nôn nao muốn có con, nhưng tôi hiểu việc bị tổn thương bộ phận sinh dục nhạy cảm hay chi phí cũng là một gánh nặng. Cứ mỗi lần mổ là mỗi lần tốn chi phí, căng thẳng và đau đớn.
Kỹ thuật trữ tinh trùng số lượng ít tại IVFTA thật sự rất nhân văn và hiệu quả về chi phí. Ngày xưa với trường hợp tương tự, tôi phải mổ 2,3 lần, còn bây giờ tôi chỉ cần mổ 1 lần thôi, họ có thể tách ra và trữ thành nhiều mẫu và điều này là một vũ khí vô cùng tốt”, bác sĩ Lê Đăng Khoa chia sẻ thêm.
Hiện y khoa Thế giới và nước nhà đã có nhiều bước tiến quan trọng, đa số nguyên nhân gây vô sinh đều có thể giải quyết. Vì vậy các chuyên gia tại IVF luôn muốn nhắn nhủ các cặp vợ chồng đang mong con hãy đi khám sớm nhất có thể, tỷ lệ thành công sẽ cao.
Em 40 tuổi, làm IVF hai lần, lần 1 chuyển phôi không đậu. Lần IVF thứ hai em chuyển phôi tươi, thai phát triển được 7 tuần, sang tuần thứ 8 thì không có tim thai. Xin bác sĩ tư vấn là nguyên nhân nào khiến em không có tim thai? Hiện em dự tính làm tiếp thì AMH thấp (1,34), chồng em bình thường. Vậy vợ chồng em có cơ hội làm IVF nữa không?
PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trường hợp của chị hoàn toàn có thể tiến hành IVF bằng noãn tự thân. AMH 1,34 là con số rất đáng mừng với chúng tôi vì chị thuộc nhóm bệnh nhân đã lớn tuổi. Chị từng có thai lưu, nhưng thai lưu không có nghĩa là noãn của chị không tốt. Đó có thể do nhiều yếu tố khác như nội mạc của chị tiếp nhận phôi chưa tốt, bất thường về phôi… Những nguyên nhân này sẽ được tìm hiểu trong quá trình thăm khám trực tiếp với đủ các kỹ thuật để sàng lọc các bệnh lý đó. Rất mong chị sẽ sớm có được con về nhà trong thời gian tới.
Em 42 tuổi, AMH 0,9, đã làm IVF 3 lần. Lần 1 được 1 phôi ngày 3, chuyển phôi trữ không đậu. Lần 2 được 2 phôi ngày 3 và 2 phôi ngày 6, chuyển phôi 2 lần thì 1 lần không đậu, 1 lần sinh hóa. Lần 3 được 2 phôi ngày 3, nuôi tiếp thì không thành công. Với trường hợp của em thì có cần nuôi phôi ngày 5 và sàng lọc phôi không? Em sợ mình không có đủ phôi để làm sàng lọc, mà kể cả nuôi ngày 5 cũng rất khó có phôi. Em cần làm thêm các thủ thuật gì để kiểm tra khả năng làm tổ của buồng tử cung? Em đã có một bé 14 tuổi sinh thường, 1 lần thai tự nhiên sinh hóa, kết quả chụp tử cung vòi trứng thì thông hạn chế một bên.
THS.BS Giang Huỳnh Như – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM
Một thông tin rất vui là lần đầu tiên chị làm được 1 phôi ngày 3, lần thứ 2 được 2 phôi ngày 3 và 2 phôi ngày 6. Đây là kinh nghiệm mà tôi có được sau một thời gian điều trị cho các bệnh nhân có số lượng trứng ít. Với con số AMH = 0,9 thì tôi thấy vẫn còn rất nhiều hy vọng. Tuy nhiên, đối với những bệnh nhân kích thích buồng trứng liên tục, sau một thời gian kích thích buồng trứng thì số lượng trứng thu được có khả năng càng ngày càng nhiều hơn. Và trường hợp của chị là minh chứng cho điều này.
Về chất lượng phôi, trong lần thứ 2, nếu chị có 2 phôi ngày 3 và 2 phôi ngày 6 thì tôi đang hiểu có lẽ chị tạo ra 4 phôi trở lên. Vì số lượng trứng của chị không nhiều lắm nên người ta mới trữ lại 2 phôi ngày 3, số phôi còn lại người ta nuôi lên ngày 5. Nhưng khi tới ngày 5, vì tốc độ phát triển của phôi chậm nên người ta mới nuôi thêm 1 ngày nữa. Cho nên phôi ngày 6 không phải phôi tốt hơn phôi ngày 5 mà là phôi chậm của ngày 5.
Với tình huống này, tại IVFTA, chúng tôi thường khuyến khích bệnh nhân làm lại, vì đã có nhiều bệnh nhân giống như chị. Thay vì chúng ta cứ chờ đợi xem phôi sẽ phát triển lên tới ngày 5 hay ngày 6 thì tại IVFTA HCM, chúng tôi có một hệ thống tiên lượng được điều này. Bằng cách là chúng tôi sẽ quan sát toàn bộ quá trình phát triển của phôi. Nếu như từ ngày đầu tiên khi lấy noãn của bệnh nhân, chúng tôi đã có quan sát xem noãn này có các phương tiện di truyền hay không. Sau đó trong quá trình nuôi cấy phôi, chúng tôi ghi lại toàn bộ quá trình phát triển này và chúng tôi có thể chấm điểm, có thể quan sát các bất thường từ giai đoạn sớm, từ đó giúp mình tiên lượng được phôi này có thể phát triển lên ngày 3 hoặc ngày 5 hay không và khả năng có thai như thế nào.
Thông thường, chúng tôi làm ít nhất 1 lần với noãn của chị. Với các thông tin chúng tôi có được từ việc nuôi cấy phôi cho chị thì lời khuyên cho chị sẽ chính xác là chị nên tiếp tục nữa hay không, trước khi chị bước đến cánh cửa cuối cùng là xin noãn. Tôi thực sự thông cảm với những bệnh nhân đã từng có một cháu, việc xin noãn là một quyết định hết sức khó khăn, rất ít bệnh nhân nào chọn con đường này. Do đó, theo tôi, trước khi có quyết định gì thêm, chị có thể sắp xếp đến với chúng tôi để chúng ta cùng xem xét làm thử 1 lần, xem coi tình hình trứng và phôi của chị thực sự như thế nào trước khi mình có quyết định phương pháp điều trị.

Một băn khoăn nữa của bệnh nhân là về khả năng làm tổ của tử cung, và bệnh nhân không biết cần làm gì để kiểm tra khả năng làm tổ nếu như thực sự có cơ hội có phôi tốt hay không ạ?
ThS.BS Giang Huỳnh Như – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM
Thông thường, tại IVFTA chúng tôi chia phác đồ điều trị làm 2 giai đoạn. Điều quan trọng nhất là chúng tôi phải tạo ra được phôi tốt cho bệnh nhân. Sau đó, với tiền căn chuyển phôi nhiều lần không thành công, bên cạnh việc chụp tử cung và 2 vòi trứng xem trong lòng tử cung có polyp hay không, có dính buồng tử cung hay không, có các tổn thương khác hay không, 2 vòi trứng thông thương như thế nào…
Nếu như 2 vòi trứng ổn thì nên nội soi buồng tử cung để thấy hình thái niêm mạc bên trong lòng tử cung, loại trừ và xử lý các bệnh lý có khả năng ảnh hưởng đến vấn đề làm tổ của phôi. Ngoài ra chúng ta có thể sinh thiết nội mạc tử cung. Và các thông tin đó giúp chúng ta đưa ra chiến lược chuẩn bị tử cung như thế nào là hiệu quả nhất trước khi đưa phôi vào trong buồng tử cung.
Bên cạnh nội soi buồng tử cung, một trong các giải pháp có thể sử dụng là huyết tương giàu tiểu cầu. Tuy nhiên, phương pháp này chỉ hiệu quả sau khi tất cả bất thường tại tử cung đã giải quyết hết. Do đó, với trường hợp của chị, chúng tôi đang có rất nhiều phương tiện để giải quyết trước khi đến với các giải pháp không mong muốn như xin noãn hay mang thai hộ. Do đó, tôi khuyên chị nên đi thăm khám sớm.

Chào bác sĩ, vợ chồng em năm nay 29 tuổi, chồng em đi khám được chẩn đoán vô sinh do tắc ống dẫn tinh, bác sĩ chỉ định làm IVF nhưng 2 lần đều thất bại, tạo được 4 phôi nhưng đều không đậu thai. Nguyên nhân thất bại nghi ngờ nhiều do tinh trùng yếu. Vợ chồng em muốn làm IVF thì tại IVFTA tỷ lệ thành công là bao nhiêu, quy trình và chi phí là bao nhiêu ạ?
ThS.BS Lê Đăng Khoa – Trưởng đơn vị Nam học, Trung tâm Hỗ trợ sinh sản, BVĐK Tâm Anh TP.HCM
Đầu tiên, tôi xin chia sẻ với chị về lần điều trị vừa rồi không thành công như mong muốn. Thông thường, khi các bác sĩ vô sinh nam nhìn một bệnh án như vậy thì khấp khởi mừng. Lý do là với tình trạng như vậy, không quá khó để tìm kiếm tinh trùng tốt để gửi cho bác sĩ Giang Huỳnh Như điều trị tiếp theo, cũng như hệ thống Lab hỗ trợ.
Những trường hợp như thế này, nếu điều trị ở những đơn vị hỗ trợ sinh sản có Nam khoa tốt, chúng ta không chỉ dừng lại ở chuyện lấy tinh trùng để gửi cho IVF và trữ trong Lab. Nếu bác sĩ Nam khoa có thêm kỹ thuật vi phẫu thì nhân tiện sẽ nối lại ống dẫn tinh cho bệnh nhân nếu bệnh nhân có nguyện vọng sau điều trị vẫn có khả năng xuất tinh một cách bình thường.
Bên cạnh đó, gần đây y văn vừa ghi nhận mặc dù con số chưa rõ lắm nhưng cũng là một gợi ý trong những trường hợp chất lượng tinh trùng lấy ra từ mào tinh của bệnh nhân do bế tắc. Đó là có thể bằng kỹ thuật pesa, mesa hoặc trong quá trình nối ống dẫn tinh, người ta sẽ lấy dịch trong mào tinh chảy ra. Nếu phía Lab đánh giá tinh trùng lấy ra để điều trị đợt này không được tốt, thì bác sĩ Nam khoa sẽ cân nhắc lấy tinh trùng tại ngay mào tinh.
Các nhà khoa học trên Thế giới hiện nay vẫn còn rất nhiều tranh cãi lấy tinh trùng ở nơi nào tốt hơn. Cũng là từ một nghiên cứu trên Thế giới cho chúng ta thêm gợi ý, nếu trong trường hợp Lab báo rằng tinh dịch thu được từ mào tinh do bế tắc không được tốt, có thể do vị trí đó dồn ứ lâu ngày, giống như dòng sông bị ứ trệ lâu quá, mà dòng sông nào chảy là dòng sông sạch. Ống sinh tinh của nam giới cũng vậy, nếu bị ứ trệ lâu ngày thì một số xác chết tinh trùng cơ thể đã dọn dẹp nhưng không hết, không kịp thì tạo thành chất độc cho mẻ tinh trùng mới sản xuất tiến tới. Đó là cơ sở lý luận của các nhà khoa học, nên chăng mình có thể lấy tinh trùng tại tinh hoàn.
ThS.BS Giang Huỳnh Như – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM
Chúng tôi từng tiếp nhận một trường hợp, bệnh nhân không may không có tinh trùng do tắc ống dẫn tinh từ tinh hoàn xuất ra ngoài, người ta gọi là vô tinh bế tắc. Khi bác sĩ Nam khoa chẩn đoán “vô tinh bế tắc”, tôi rất mừng. Xin lỗi vì tôi dùng từ rất mừng, vì trường hợp này rất nhiều khả năng bác sĩ Nam khoa sẽ tìm thấy tinh trùng chất lượng cho bệnh nhân để chúng tôi làm thụ tinh ống nghiệm. Điều đó có nghĩa là, thông thường chất lượng tinh trùng lấy ra từ các trường hợp vô tinh bế tắc là đủ điều kiện làm thụ tinh ống nghiệm.
Quay lại với câu hỏi của chị, tôi nghĩ sau 2 lần làm thụ tinh ống nghiệm chưa thành công, chúng ta cũng nên quan tâm yếu tố từ người vợ: như về chất lượng noãn, về khả năng tiếp nhận phôi của nội mạc tử cung… Những vấn đề này cần có câu trả lời vì chúng sẽ là tiền đề quan trọng nhất để thai làm tổ và phát triển khỏe mạnh sau khi chị đã tạo được phôi chất lượng tốt.
Do đó, trong trường hợp này, cả anh và chị đều nên được khám lại sớm nhất có thể và khám thật kỹ trước khi mình có định hướng vấn đề thất bại chuyển phôi trong 2 lần làm thụ tinh ống nghiệm vừa rồi, xác định nguyên nhân từ đâu. Đó chính là cơ sở quan trọng để bác sĩ xác định và giải quyết vấn đề của anh chị.
Chào bác sĩ, em năm nay 44 tuổi và chưa có em bé nào. Em lấy chồng từ năm 2005, chưa bỏ thai, chưa nạo hút, em đi khám bác sĩ thì bảo không sao. Cho đến năm 2017 khám ở bệnh viện sản nhi tỉnh, bác sĩ bảo có u đa nhân xơ tử cung nhưng vẫn làm phôi được. Em làm được 6 phôi ngày 3, chuyển phôi 2 lần nhưng không thành công. Lần thứ 3 chuyển phôi thì có beta, nhưng siêu âm bác sĩ đều nói là nhiều u. Đến tuần thứ 6 bác sĩ bảo thai tương đương 5 tuần, chậm phát triển. Đến tuần thứ 7 sẽ không có tim thai. Em có đi kiểm tra một số bệnh viện khác thì bảo em không làm được IVF vì em có u xơ tử cung, đặt phôi sẽ hỏng không đậu được. Em mất hy vọng 2 năm nay, em mong các bác sĩ tư vấn cho em là nếu cái u chưa xử lý thì chuyển phôi có ảnh hưởng gì không? Cái u rất to, khả năng đậu thai được hay không?
BS.CKI Cao Tuấn Anh – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trước hết, tôi xin được chia sẻ với khó khăn mà chị gặp phải. Qua những vấn đề chị chia sẻ, tôi xin được nhấn mạnh trường hợp của chị là một trường hợp khó.
Như chúng ta biết, yếu tố đầu tiên khi các bác sĩ cân nhắc và tiên lượng về kết quả điều trị cho người bệnh là độ tuổi của người bệnh. Năm nay chị 44 tuổi, với độ tuổi trên 40, chức năng buồng trứng sẽ suy giảm, không chỉ suy giảm về số lượng mà giảm về cả chất lượng. Ngoài ra, chúng ta thấy kết quả điều trị IVF lần trước của chị cũng không được như ý. Chị có chuyển phôi 2 lần nhưng kết quả không thành công.
Khi thất bại làm tổ, đặc biệt là làm tổ liên tiếp nhiều lần thì chúng ta có 3 nhóm nguyên nhân chính: thứ nhất là do buồng tử cung, thứ hai là do phôi, thứ ba là do sự tiếp nhận của niêm mạc tử cung với phôi đó. Ở đây chúng tôi nhận thấy với trường hợp của chị, chúng ta cần có phác đồ điều trị phù hợp, người ta gọi là cá thể hóa điều trị để có thể thu được số nang trứng tối ưu, số lượng noãn tối ưu để có thể thu được số noãn tốt nhất.
Ngoài ra, chị có thêm khó khăn là có đa nhân xơ tử cung. Với trường hợp này, chúng tôi cần có những thăm dò để đánh giá chính xác kích thước của nhân xơ, đặc biệt quan trọng là vị trí của nhân xơ có ảnh hưởng đến buồng tử cung, từ đó có làm giảm đến tỷ lệ thành công hay không. Và nếu thực sự có ảnh hưởng đến tỷ lệ thành công của IVF thì chúng tôi sẽ có biện pháp can thiệp phù hợp.
Bệnh nhân điều trị phụ khoa bình thường thì chỉ điều trị u xơ tử cung, nhưng bệnh nhân đến điều trị hiếm muộn với mục tiêu là mong con. Với những can thiệp trong IVF hay can thiệp trong điều trị IVF, chúng tôi sẽ cố gắng làm sao nâng cao tỷ lệ thành công trong IVF. Đó là mục tiêu quan trọng nhất. Và với trường hợp của chị, chúng tôi khuyên nên đến khám càng sớm càng tốt vì độ tuổi của chị gọi là thời gian vàng do chỉ số dự trữ buồng trứng AMH sẽ giảm dần theo tuổi. Chồng chị cũng nên đi khám bởi vì đôi khi chúng ta chỉ quan tâm yếu tố người vợ mà bỏ quên người chồng cũng tác động và ảnh hưởng đến chất lượng phôi, từ đó có thể làm giảm tỷ lệ thành công.
Khi vợ chồng chị đến với chúng tôi, chúng tôi sẽ đánh giá lại kết quả những lần thăm khám trước và thăm khám tìm nguyên nhân, phân tích và đưa ra phác đồ điều trị cho chị. Rất mong sẽ gặp lại chị sớm tại IVFTA và chúc chị sớm có tin vui.
Trong trường hợp bệnh nhân có u xơ tử cung và có kích thước lớn như vậy thì hướng điều trị như thế nào và tỷ lệ thành công có thai là như thế nào ạ?
PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Đúng là trường hợp của chị là trường hợp khó, nhưng không có nghĩa là vô vọng. Tôi chỉ muốn nói thế này, với nhân xơ, chúng tôi cần phải xem xét xem nhân xơ đó nằm ở vị trí nào, kích thước bao nhiêu, có ảnh hưởng đến buồng tử cung hay không? Trường hợp của chị là đa nhân xơ, tức là có rất nhiều nhân xơ, cho nên cần xem xét rất kỹ là có bao nhiêu nhân xơ và những nhân xơ nào ảnh hưởng, khả năng phẫu thuật là bao nhiêu?
Chúng tôi từng điều trị rất nhiều trường hợp như chị. Rất nhiều người có nhân xơ độ 3-4cm, tức là khá to, nhưng nằm ở vị trí bình thường, không ảnh hưởng gì đến quá trình mang thai, thì chúng tôi vẫn khuyên bệnh nhân chưa cần phẫu thuật. Nhưng có những trường hợp nhân xơ rất nhỏ, khoảng độ 5-10mm chúng tôi đã khuyên phải phẫu thuật rồi. Tất nhiên khi phẫu thuật chúng tôi luôn đặt vấn đề là bảo tồn tử cung một cách tối đa về mặt giải phẫu, chứ không phải vào cắt nhân xơ rồi làm hỏng tử cung đi. Nếu hỏng tử cung thì không còn cách nào mang thai được ngoài mang thai hộ.
Do đó, việc quyết định có phẫu thuật hay không cần có sự thăm khám thật cẩn trọng, và thời điểm phẫu thuật cũng được cân nhắc vì có những thời điểm không thể phẫu thuật được ngay. Ví dụ như có những thời điểm u xơ chèn ép quá to và có nhiều mạch máu đến nuôi nó thì việc phẫu thuật rất khó khăn, cần có điều trị phối hợp làm sao cho u xơ đó có ít mạch máu đến cung cấp, có thể thu gọn lại thì khi phẫu thuật sẽ tốt hơn.
Tôi rất mong chị đến sớm, càng sớm càng tốt. Chị đã 44 tuổi và đã làm IVF được 17 năm, do đó chúng tôi càng mong muốn được khám sớm và tìm ra được phương pháp điều trị tốt nhất cho chị.
Em bị niêm mạc mỏng, đã chuyển phôi 1 lần nhưng thất bại. Sắp tới em dự định sẽ tiếp tục chuyển phôi lần 2. Cho em hỏi hiện nay có kỹ thuật hay phương pháp nào cải thiện niêm mạc và tăng tỷ lệ phôi làm tổ ạ?
BS Lê Xuân Nguyên – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM
Cảm ơn chị đã gửi câu hỏi về chương trình. Tôi rất chia sẻ với chị về mong đợi trong suốt thời gian qua. Đối với bệnh nhân làm thụ tinh ống nghiệm, mong muốn của họ là có thể thành công ngay từ những lần đầu chuyển phôi. Riêng chị đã có một lần chuyển phôi duy nhất và thất bại, theo quan điểm của tôi, chị còn rất nhiều giải pháp khác cho những lần chuyển phôi sắp tới.
Với tiền căn niêm mạc mỏng, IVFTA HCM có nhiều phác đồ cũng như nhiều phương pháp tiến hành theo dõi nội mạc tử cung vào chu kỳ kế tiếp. Bên cạnh đó, chúng tôi cũng có sự hỗ trợ của những phương pháp gọi là tối tân nhất hiện nay đối với trường hợp nội mạc tử cung mỏng, như phương pháp PRP – bơm huyết tương giàu tiểu cầu tự thân nếu như không may trong lần theo dõi tới, tình trạng niêm mạc mỏng vẫn còn diễn tiến.
Tôi chỉ mong đợi là chúng tôi sẽ có cơ hội được đồng hành cùng anh chị trong chặng đường sắp tới. Mến chúc anh chị sớm có tin vui.

Chào bác sĩ, em 36 tuổi kết hôn được 9 năm. Do chồng em đi làm xa 1 tuần về 1 lần, đã từng đi khám hiếm muộn cách đây 6 năm, sức khỏe em thì bình thường còn chồng em thì không có tinh trùng, bác sĩ khuyên chồng em phải chọc hút tinh trùng và làm thụ tinh trong ống nghiệm. Bác sĩ cho em hỏi trước khi đi khám em cần chuẩn bị những gì và trường hợp của vợ chồng em sẽ phải điều trị như thế nào ạ?
BS.CKI Phan Ngọc Qúy – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Câu hỏi của bạn cũng là khó khăn mà chúng tôi gặp hàng ngày ở trung tâm khi thăm khám cho các bệnh nhân. Tuổi của chị là 36 – đã bước sang giai đoạn khó khăn, chị đã mong con 6 năm và chị cũng đã tìm ra được nguyên nhân thường gặp của các cặp vợ chồng vô sinh, đó là vấn đề không có tinh trùng.
Anh chị nên thăm khám sớm bởi vì để lâu nữa cơ hội thành công sẽ giảm dần, do độ tuổi của người phụ nữ, đồng thời chồng chị cũng cần được thăm khám rõ ràng. Tại Trung tâm Hỗ trợ sinh sản Hệ thống BVĐK Tâm Anh, cả Hà Nội và TP.HCM, chúng tôi có đơn vị vô sinh nam và vô sinh nữ hoạt động liên kết với nhau, và có sự trao đổi giữa các bác sĩ làm thế nào để tỷ lệ thành công cao nhất.
Anh chị lưu ý, cả hai vợ chồng cùng đi thăm khám để chúng tôi xem nguyên nhân từ cả hai phía. Ngoài những nguyên nhân anh chị biết rồi thì còn vấn đề gì không? Đặc biệt là trứng như thế nào, tử cung của chị ra sao? Sức khỏe chung của chị có vấn đề gì hay không? Tiếp theo đó là thăm khám cho chồng chị, xem nguyên nhân thật sự đến từ anh là cái gì? Tình trạng của anh còn tinh trùng hay không? Nếu như còn tinh trùng, bác sĩ đơn vị Nam học – cũng giống như bác sĩ Lê Đăng Khoa sẽ tìm cách lấy cho anh tinh trùng tốt nhất, đủ số lượng để cho thụ tinh với trứng của chị. Và như thế, anh chị sẽ có cơ hội đón con “chính chủ” bằng trứng và tinh trùng của chính mình.
Tôi rất là mong gặp được anh chị tại trung tâm để có thể thăm khám, trao đổi kỹ hơn với anh chị cũng như hướng dẫn cho anh chị các bước chi tiết nhất cần phải làm và cần phải chuẩn bị trong thời gian tới. Mong sớm gặp lại anh chị tại trung tâm.
Vợ chồng em năm nay 35 tuổi, lấy nhau hơn 2 năm và chưa có con. Vợ chồng em đi kiểm tra và làm một số xét nghiệm, thì cả hai vợ chồng đều có vấn đề, chồng thì làm xét nghiệm phân tích vi mất đoạn trên vùng AZF thì phát hiện đột biến vi mất đoạn vùng AZF CXY1291, xét nghiệm DNA thì bình thường, tinh trùng mật độ 28 triệu thể tích 4,3, di động tiến tới 38 tại chỗ 16, hình dạng BT2, tỷ lệ sống 64,8. Vợ thì AMH thấp 0.71, xét nghiệm nhiễm sắc thể thì kết quả bình thường cả hai vợ chồng. Với tình trạng này, hai vợ chồng em có bao nhiêu tỷ lệ thành công khi làm IVF, có kỹ thuật nào có thể nâng cao tỷ lệ có thai cho vợ chồng em, mong bác sĩ tư vấn ạ?
PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trường hợp của vợ chồng chị thì nguyên nhân quá rõ ràng rồi. Vấn đề ở cả hai vợ chồng, chồng thì tinh trùng kém, vợ thì có AMH thấp. Nhưng tất cả những vấn đề này, chúng tôi thấy vẫn chưa đến mức gọi là quá khó khăn.
Đối với chị, việc đầu tiên là nên đi thăm khám để kiểm tra lại ngoài dự trữ buồng trứng thấp ra, còn có nguyên nhân gì khác nữa hay không? Nếu tất cả các yếu tố khác nó hoàn toàn bình thường, chúng tôi có thể tiến hành kích thích buồng trứng để thu được noãn, tạo phôi cho chị.
Còn với anh, có tinh trùng với tỷ lệ là không nhiều, hiện nay chúng tôi có nhiều phương pháp mới, kỹ thuật trong phòng Lab, như kỹ thuật ICSI – tức là bơm tinh trùng vào bào tương của noãn. Chỉ cần mỗi noãn một tinh trùng thôi là có thể tạo thành phôi. Vì vậy tinh trùng của anh trên 40 triệu và tỷ lệ tinh trùng bình thường là 1%, thì tôi nghĩ hoàn toàn có thể thực hiện TTON để tạo thành phôi cho anh chị được.
Vấn đề là cần thăm khám cụ thể để tiến hành xử trí trước tất cả yếu tố gì đó ảnh hưởng đến sự thành công, đồng thời cân nhắc có thể kết hợp kỹ thuật nào nữa trước khi chuyển phôi, giúp tăng tỷ lệ thành công.
Một lần nữa, tôi khẳng định rằng hoàn toàn không vô vọng với trường hợp của anh chị. Anh chị nên đến với chúng tôi càng sớm càng tốt, vì dự trữ buồng trứng càng ngày càng giảm, nó không tăng lên đâu nên đến sớm để chúng ta còn phải tận dụng khả năng còn lại của buồng trứng để tạo ra càng nhiều noãn càng tốt. Chúc anh chị thành công!
Chào bác sĩ, em năm nay 31 tuổi, lấy vợ được 4 năm rồi, em có đi khám mà không có tinh trùng, em đã mổ dò trong tinh hoàn nhưng vẫn không có. Bác sĩ tư vấn em có thể có con không và làm thế nào ạ?
THS.BS Lê Đăng Khoa – Trưởng đơn vị Nam học, Trung tâm Hỗ trợ sinh sản, BVĐK Tâm Anh TP.HCM
Cảm ơn bạn, nói chung có một số thông tin mà bạn cung cấp tôi cần phải tìm hiểu thêm. Đầu tiên, theo nguyên tắc cơ bản mà tôi đã nói rất nhiều lần là bạn cần phải đến thăm khám, để tôi hỏi lại bệnh sử, thu thập những thông tin vô cùng quý giá. Đó là những tham số, những thông tin để cho chúng tôi có một phương án tối ưu nhất, ít tổn thương nhất và cho hiệu quả cao nhất.
Như chúng tôi đã chia sẻ, những kỹ thuật, công nghệ ở BVĐK Tâm Anh rất là tốt nên cũng mong bạn sẽ đến với chúng tôi để thăm khám, xét nghiệm và có sự tư vấn hữu ích dành cho bạn. Những trường hợp vô tinh như bạn thì chúng tôi rất tự tin là khả năng thành công khá cao. Rất mong chào đón bạn ở BVĐK Tâm Anh.
Xin chào bác sĩ, em làm IVF 1 lần, chuyển phôi 4 lần không được. Bây giờ em muốn chuyển sang Bệnh viện mình vậy thì em cần tìm những nguyên nhân gì để biết chuyển phôi thất bại. Em chuyển 2 lần phôi tốt N5, 1 phôi N3 cùng một lần ngày 6. Em cảm ơn bác sĩ ạ!
BS.CKI Cao Tuấn Anh – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Xin chào bạn, trước tiên tôi xin chia sẻ với những khó khăn mà bạn gặp phải. Trường hợp của bạn được định nghĩa là thất bại làm tổ liên tiếp nhiều lần. Như tôi có chia sẻ, nguyên nhân của thất bại làm tổ liên tiếp nhiều lần có 3 nhóm nguyên nhân chính: Thứ nhất là do buồng tử cung, thứ 2 là do phôi, và vấn đề thứ 3 là do sự tiếp nhận của niêm mạc tử cung đối với cái phôi đó.
Phía về buồng tử cung, hiện nay chúng tôi cũng có một thứ vũ khí rất lợi hại đó là soi buồng tử cung. Ngày xưa khi nhắc đến vấn đề can thiệp, soi buồng tử cung thì chúng ta thường hay nghĩ là bệnh nhân phải mổ, những máy móc trang thiết bị hiện đại có thể soi buồng tử cung là chúng ta phải thực hiện dưới phòng mổ. Tuy nhiên tại BVĐK Tâm Anh, chúng tôi có thể soi buồng tử cung cho bệnh nhân ngay tại trung tâm mà không cần chuyển xuống phòng mổ. Từ đó, chúng tôi giảm được chi phí cho người bệnh, giảm tải thời gian điều trị cho người bệnh.
Thứ 2 về phôi, trường hợp thất bại làm tổ liên tiếp nhiều lần thì trường hợp của hai vợ chồng bạn cần đánh giá lại. Tại IVF Tâm Anh, ngoài các bác sĩ lâm sàng, bên Lab chúng tôi có một đội ngũ di truyền rất mạnh. Với những trường hợp thất bại làm tổ liên tiếp nhiều lần, chúng tôi sẽ đánh giá lại, tư vấn cho bệnh nhân có nên sàng lọc phôi hay không? Sẽ làm sàng lọc phôi loại gì? Vì rất nhiều bệnh nhân nghĩ là chúng tôi chỉ làm sàng lọc thông thường. Một khái niệm khá đơn giản nhưng thực tế, đi sâu vào di truyền, sàng lọc phôi gồm có 3 kỹ thuật: sàng lọc về Gen, sàng lọc về cấu trúc, sàng lọc về lệch bội nhiễm sắc thể. Theo tình trạng cụ thể của hai vợ chồng bạn, thì chúng tôi sẽ tư vấn phương pháp nào phù hợp nhất để cải thiện chất lượng phôi và để cơ hội có thai cao nhất.
Vấn đề thứ 3, đó là sự tiếp nhận của niêm mạc tử cung đối với phôi, hiện nay IVF Tâm Anh có triển khai một kỹ thuật như bác sĩ Nguyên có chia sẻ, đó là kỹ thuật bơm huyết tương giàu tiểu cầu tự thân. Với những trường hợp thất bại làm tổ liên tiếp nhiều lần, chúng tôi chuẩn bị niêm mạc cho bệnh nhân, khi niêm mạc đủ điều kiện chúng tôi sẽ bơm huyết tương giàu tiểu cầu tự thân. Phương pháp này có thể cải thiện tỷ lệ làm tổ cho bệnh nhân.
Ngoài phương pháp đó ra, chúng tôi còn có vũ khí lợi hại khác, đó là kỹ thuật ERA-Test, tức là bệnh nhân vẫn chuẩn bị niêm mạc tử cung bình thường, đến thời điểm chuyển phôi cho bệnh nhân thì chúng tôi không chuyển phôi nữa mà làm sinh thiết niêm mạc tử cung xác định cửa sổ làm tổ của bệnh nhân mở ra tại thời điểm nào để xác định thời điểm chuyển phôi phù hợp nhất. Ngoài vấn đề đó ra, thì trong mẫu sinh thiết đó, chúng tôi xác định bệnh nhân có viêm nội mạc tử cung mãn tính hay không, có loạn khuẩn hay không để chúng tôi có thể điều trị cho người bệnh để có tỷ lệ có thai cao nhất.
Xin nhấn mạnh rằng khi chúng ta đã xác định được nguyên nhân thì lựa chọn phương pháp điều trị sẽ không quá khó khăn. Ở đây chúng tôi có vũ khí lợi hại nhất, các kỹ thuật hiện đại nhất để xác định được nguyên nhân thất bại làm tổ liên tiếp nhiều lần của bạn để có hướng điều trị tốt nhất cho bạn. Chúng tôi rất mong một ngày sẽ được thăm khám cho bạn để đánh giá lại tình trạng. Và tôi xin được nhấn mạnh phải đánh giá cả 2 vợ chồng để chúng tôi tìm được nguyên nhân và tư vấn tốt nhất cho bạn để sẽ có thành quả thành công sớm nhất, xin cảm ơn bạn!
Em chào bác sĩ và chương trình ạ. Em muốn hỏi bác sĩ em đang chuyển phôi ngày 9 beta được 17,45. Ngày 10 em 17,23 bị giảm. Em phải làm sao để tăng beta ạ! Em bị niêm mạc dày , giữa chu kỳ toàn 14, 15 mm, quá sản giản đơn tuyến nội mạc tử cung, đa nang buồng trứng, làm ivf 3 lần thất bại. Liệu khi làm ivf lần nữa có đậu thai không ạ?
BS.CKI Phan Ngọc Qúy – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trường hợp của bạn có khả năng đậu thai, tuy nhiên có 1 số vấn đề.
Do đó với trường hợp của chị, tôi khuyên nên có thời điểm thăm khám, các bác sĩ tư vấn để có cơ sở đánh giá tốt hơn. Về vấn đề buồng trứng đa nang của chị và niêm mạc tử cung thì như bác sĩ Giang Huỳnh Như có nói: trong trường hợp hội chứng buồng trứng đa nang có sự phát triển của niêm mạc tử cung không được như bình thường. Do phụ nữ đôi khi có vòng kinh rất dài, tác động nội mạc tử cung với nội tiết estrogen kéo dài không được thay đổi thường xuyên, thông thường sẽ dày hơn hoặc có trường hợp quá sản niêm mạc tử cung. Khi có trường hợp như vậy, chúng tôi thường đánh giá kỹ niêm mạc tử cung của bệnh nhân bị buồng trứng đa nang. Trong trường hợp đánh giá có nghi ngờ, có thể tiến hành sinh thiết hoặc soi buồng tử cung xem có tổn thương nào phát triển dựa trên nền đó không. Nếu như có thì sẽ tiến hành điều trị bằng phẫu thuật hoặc bằng nội tiết. Sau khi điều trị xong khoảng 3-6 tháng niêm mạc tử cung ổn định hơn thì có thể chuyển phôi. Cơ hội phát triển tiếp theo của phôi sẽ tốt hơn, giảm nguy cơ thất bại và nguy cơ sảy thai.
Trường hợp của chị hiện tại đã đậu thai rồi nên cứ yên tâm theo dõi hết sức cẩn thận, bởi vì đây là thai IVF, không vội vàng được. Hy vọng là thai của chị là thai bình thường, chi do mình xác định vào thời điểm xét nghiệm chưa được tốt. Chúc chị sớm đón con yêu.
Chào các bác sĩ IVF TA. Vợ chồng em hiếm muộn đã lâu. Đã ivf 3 lần chuyển phôi đều không có beta. Em bị suy tuyến yên đã mất kinh hoàn toàn. IVF 2 lần đầu kích trứng bằng ivfm 300-350 iu chỉ được 1.2 phôi. Lần 3 kích trứng đổi thuốc khác được 10 trứng 6 phôi nhưng chuyển phôi đều không có beta. Em đang dự định khám và ivf lại tại Tâm Anh không biết em còn cơ hội làm bằng trứng của mình hay không? Và em cần làm những xét nghiệm gì để tìm nguyên nhân nhiều lần đều không có beta.
BS Lê Xuân Nguyên – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh TP.HCM
Nhìn bệnh sử, tôi thật sự chia sẻ về hành trình mong con của chị. Trong quá trình điều trị, chuyển phôi thì không có lần nào có beta, chị có mắc bệnh suy tuyến yên và trong điều trị IVF phải đổi thuốc rất nhiều lần. Ở đây tôi thấy có 1 điểm lạc quan, đó là buồng trứng của chị vẫn còn đáp ứng với thuốc kích thích buồng trứng, kể cả khi chị thay đổi thuốc số lương trứng có thay đổi nhưng đó vẫn là trứng của bản thân chị.
Mong muốn của vợ chồng hiếm muộn là con sinh ra là con chính chủ, làm bằng chính trứng và tinh trùng của mình. Ở trường hợp của chị, trước mắt cần xác định tình trạng suy tuyến yên đang ở mức độ nào nên tôi cần chị thu xếp thời gian để đến thăm khám cùng chúng tôi. Cùng với những thông tin chúng tôi khai thác ở chị vào lần khám kế tiếp, sẽ định hướng phác đồ điều trị. Với hệ thống nuôi cấy phôi hiện đại tại trung tâm IVFTA HCM thì với những trường hợp hiếm hoi, thậm chí khó khăn như chị vẫn có thể lấy những trứng ít ỏi từ bản thân chị. Chúng tôi vẫn tự tin có thể tạo ra những mầm sống cho chị ở thời gian sắp tới. Do đó tôi rất hy vọng sẽ đồng hành cùng vợ chồng anh chị trong thời gian gần đây nhất.
THS.BS Giang Huỳnh Như chia sẻ thêm:
Với những trường hợp suy tuyến yên, bên cạnh kích thích buồng trứng, tạo phôi bằng 1 cách khác hơn so với bình thường thì còn một vấn đề cần quan tâm vì liên quan trực tiếp đến tỷ lệ có thai, đó là cách sử dụng thuốc khi chuẩn bị tử cung cho việc chuyển phôi. Điều đó rất quan trọng vì suy tuyến yên thì giai đoạn đặt thuốc trước chuyển phôi sẽ bị ảnh hưởng.
Do đó trong trường hợp của bạn như bác sĩ Nguyên có khuyên là nên đi khám lại, lúc đó chúng tôi cần đánh giá lại toàn bộ quá trình điều trị của bạn. Khi đến, bạn vui lòng mang toàn bộ toa thuốc, các tờ kết quả báo phôi, những lần bạn được chuẩn bị nội mạc tử cung như thế nào để chúng tôi có hiệu chỉnh tốt nhất cho lần chuyển phôi kế tiếp của bạn.
Một trường hợp là suy tuyến yên sau đó mất kinh hoàn toàn, thật sự đây là vấn đề hoàn toàn có thể giải quyết được bằng nội tiết để tái tạo lại buồng tử cung cũng như làm cho người phụ nữ đó có thai. Vấn đề chỉ là cần sử dụng phác đồ sao cho phù hợp với tình trạng cũng như mức độ suy tuyến yên của bạn. Tôi khuyên bạn nên đi khám sớm nhất có thể. Đã có nhiều trường hợp giống như bạn đã có thai rồi nên bạn cứ tự tin và tiếp tục cố gắng trên con đường của mình.
Bác sĩ ơi cho em hỏi với ạ! sau chuyển 2p ngày 5 đến ngày 7 sau chuyển phôi em bị ra dịch hồng kèm râm râm đau bụng đến hôm nay ngày 11 em vẫn bị ra dịch nâu hồng ạ. em có uống giảm co rồi những vẫn bị ra ạ. ra nhiều ngày như vậy có ảnh hưởng gì không ạ? lần đầu có bé nên em lo lắng lắm ạ. em xét nghiệm beta ngày 8 được 125 ngày 10 được 225. em ivf nhiều lần không có beta. may mắn sau khi tìm nguyên nhân ở bệnh viện Tâm Anh bác Lê Hoàng soi buồng tử cung cho em phát hiện polyp và mổ polyp cho em sau mổ em ivf chuyển phôi lần này em có beta luôn. em cảm ơn bác sĩ và bệnh viện nhiều ạ.
PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trước hết, xin chúc mừng chị. Với chỉ số beta hCG như vậy nghĩa là đã có thai, đây cũng là lúc chị cần quan tâm đến sức khỏe nhiều hơn. Vấn đề ra dịch thì chị cần phải đến khám ngay. Chúng tôi không bao giờ khuyên bệnh nhân nên nằm tại nhà mà những trường hợp bất thường như vậy nên đến viện khám.
Chúng tôi cần xác định thêm dịch màu hồng hay màu nâu ra từ đâu? Có thể đơn giản là do lúc chị đặt thuốc xước xát hay bị viêm nhiễm nhẹ do thuốc kích ứng. Hoặc nguồn dịch từ trong buồng tử cung chảy ra thì cần có điều trị khác. Ngoài ra dịch, chị còn có đau bụng, mà đau bụng cũng không phải dấu hiệu quá tốt, cần được quan tâm và điều trị.
Theo tôi, chị đã có tin vui rồi phát sinh tình trạng như vậy thì nên đến bệnh viện càng sớm càng tốt để tiếp tục theo dõi thai phát triển 1 cách bình thường. Tôi xin nhắc lại rất mong được gặp chị càng sớm càng tốt.
Chào bác sĩ tôi năm nay 28 tuổi vừa mổ u xơ tử cung trong cơ kích thước 4×5, u nang buồng trứng kích thước 2×3 nguyên nhân do lạc nội mạc tử cung. Sau khi mổ xong tôi có tiêm zoladex 3.6mg trong 3 tháng. Một tháng sau mổ tôi có khám lại bác sĩ nói rằng tử cung bị xơ hóa khả năng phải nhờ người mang thai hộ. Tôi muốn hỏi bác sĩ Lê Hoàng nếu tôi làm IVF thì khả năng mang thai bao nhiêu %, ngoài ra còn có phương pháp HTSS nào khác để giúp tôi có con được hay không? Xin cảm ơn bác sĩ.
PGS.TS.BS Lê Hoàng – Giám đốc Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Tôi không rõ chị mổ được bao nhiêu lâu, nếu là u xơ tử cung đơn thuần thì tử cung của chị mang thai hoàn toàn không có gì khó. Với người bệnh được chỉ định dùng zoladex hay 1 sản phẩm nào đó sau khi bóc u xơ tử cung để làm ức chế tuyến yên thì cần siêu âm kỹ càng xem tử cung như thế nào. Dùng những thuốc như chị có thể gây nên mãn kinh có thể ảnh hưởng đến cơ tử cung, nhưng sau khi chị ngừng thuốc thì tất cả sẽ trở về bình thường.
Chị còn có 1 vấn đề là lạc nội mạc tử cung ở buồng trứng, vấn đề này cũng ảnh hưởng đến dự trữ buồng trứng nên chị cần đi khám càng sớm càng tốt để chúng tôi xác định xem dự trữ buồng trứng của chị còn bao nhiêu. Tiếp theo là đánh giá xem tử cung của chị như thế nào. Các bác sĩ của chúng tôi đã nói đến đất nhiều về u xơ tử cung. U xơ tử cung còn phụ thuộc rất nhiều vào vị trí, nên cần được thăm khám và đánh giá. Hy vọng là tất cả những dấu hiệu đó chỉ là dấu hiệu do chị dùng thuốc mà thôi.
Thưa bác sĩ em năm nay 36 tuổi, em kết hôn từ năm 2004, em chưa bao giờ mang thai tự nhiên, em đi khám bác sĩ kết luận em bị đa nang buồng trứng, em làm IVF năm 2013 em được 16 phôi chuyển 4 lần, 2 lần beta dương tính, lần 4 em có được thai đôi nhưng 25 tuần thì bị sảy thai tự nhiên. Sau lần đó, kinh nguyệt của em rất thưa và không nhiều như lần trước. 2 năm trở lại đây chu kỳ kinh nguyệt của em rất thưa phải uống thuốc mới ra kinh được. Nếu làm IVF có thể thành công được không ạ?
BS.CKI Phan Ngọc Qúy – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK Tâm Anh Hà Nội
Trường hợp của chị có 1 điều có thể lạc quan, như bác sĩ Giang Huỳnh Như đã nói, đó là buồng trứng đa nang nghĩa là sẽ có nhiều trứng sẽ có nhiều cơ hội để có phôi hơn. Nhưng trong buồng trứng đa nang người ta quan tâm đến các vấn đề khác nữa. Buồng trứng đa nang không phải bệnh của buồng trứng mà đó là rối loạn toàn thân, rối loạn nội tiết. Khi đó có rối loạn ở nhiều cơ quan khác, đặc biệt là rối loạn về chuyển hóa mỡ, đường, rối loạn nội tiết tuyến giáp… Khi đó chúng tôi phải thăm khám toàn bộ sức khỏe xem có những vấn đề đó không? Có tình trạng kháng insulin hay không? Có rối loạn chuyển hóa hay bệnh lý tuyến giáp nên điều trị trước hay không? Nếu có, đôi khi cần được điều trị xuyên suốt, trước khi có thai, trong khi có thai, kết hợp với bác sĩ nội tiết để làm sao thai kỳ an toàn nhất. Thêm vào đó cần đánh giá tử cung của chị còn tốt hay không.
Buồng trứng đa nang cũng gây nên tình trạng kinh thưa, tuy nhiên đôi khi chị đã có những can thiệp về buồng tử cung có thể có tình trạng dính dẫn đến hành kinh khó. Nên cần kiểm tra cẩn thận buồng tử cung xem khả năng mang thai tiếp theo như thế nào.
Một vấn đề quan trọng là tình trạng đa thai, chúng tôi cũng gặp rất nhiều. Ở IVFTA, chúng tôi có hẳn chiến lược làm thế nào để giảm tỷ lệ song thai hay đa thai đi. Vì mang song thai hay đa thai sẽ mang rất nhiều khó khăn cho cả em bé và người mẹ. Đối với em bé đáng sợ nhất là nguy cơ sinh non thường gặp ở song thai. Theo tự nhiên thì phụ nữ chỉ mang thai 1 em bé 1 lần, hầu hết 99% trong tự nhiên mang thai sẽ là 1 thai, chỉ có dưới 1% là song thai. Khi mang song thai có thể đi ngược lại tự nhiên, tử cung có thể không đủ sức khỏe để giữ em bé trong đó cho nên em bé có thể ở trong bụng mẹ thời gian ngắn hơn, người ta gọi là sinh non.
Sinh non có 3 mức độ chính là cực non, rất non và non vừa. Tại Việt Nam khoảng trên 25 tuần mới có khả năng nuôi, trên thế giới khoảng 22 tuần. Nhưng tỷ lệ sống được từ 22 tuần đến 25 tuần rất thấp, thường chỉ có vài % thôi. Từ 25 tuần đến 28 tuần thì cơ hội có thể tăng cao hơn, đến 32 tuần cơ hội sống tăng lên rất nhiều, nếu trên 32 tuần khả năng em bé có thể tồn tại được rất tốt. Tuy nhiên khi sinh non, em bé chưa có sự hoàn thiện của các cơ quan nên sau khi sinh xong sẽ có rất nhiều vấn đề, như trưởng thành phổi chưa hoàn thiện, tim chưa hoàn thiện và đặc biệt là nhiễm trùng sinh non. Em bé tuy sinh ra rồi nhưng để giữ cho em bé khỏe mạnh rất khó. Đó là gánh nặng cho cả gia đình và bác sĩ vì quá trình chăm sóc bé sơ sinh rất vất vả, phải nằm lống kính có khi 1,2 tháng, chi phí rất tốn kém.
Còn với người mẹ khi mang song thai có thể sẽ phát sinh nhiều bệnh lý hơn, như tiếu đường, bệnh lý về tiền sản giật, bệnh lý rau bám bất thường,nguy cơ về rau tiền đạo sẽ nhiều hơn. Trong trường hợp đã có buồng trứng đa nang rồi, nguy cơ tiểu đường có thể tăng từ 4-8 lần. Chiến lược giảm song thai rất kiên quyết nên nhân những chương trình truyền thông như thế này, chúng tôi cũng muốn giúp mọi người hiểu biết hơn để có chiến lược tốt hơn. Thành công của IVF là sinh ra 1 em bé khỏe mạnh chứ không chỉ dừng lại ở bước có thai hay không.
Bác sĩ Nguyên cho em hỏi vợ chồng mới cưới đang muốn kế hoạch thì sử dụng biện pháp gì là tối ưu nhất ạ. Và biện pháp đó có ảnh hưởng khả năng sinh sản về sau này không ạ?
BS Lê Xuân Nguyên – Bác sĩ Trung tâm Hỗ trợ sinh sản BVĐK T