Hồng cầu lắng là chế phẩm máu được ứng dụng phổ biến trong quá trình điều trị thiếu máu cấp và mạn tính. Vậy tình trạng này thực chất là gì, khi nào người bệnh cần được truyền và quy trình truyền máu diễn ra ra sao?
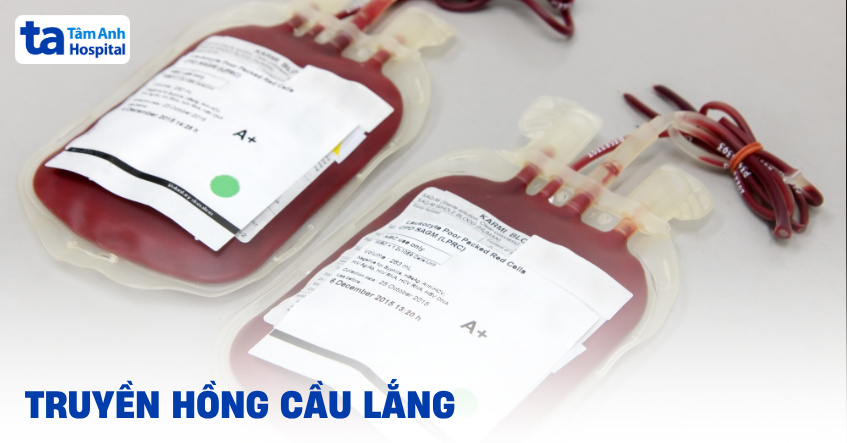
Hồng cầu lắng (Packed Red Blood Cells – PRBC) là chế phẩm máu được điều chế bằng cách tách bỏ phần lớn huyết tương từ máu toàn phần và cô đặc lại khối hồng cầu lên mức cao nhất trong một thể tích nhỏ. Chế phẩm này vẫn còn một lượng nhỏ bạch cầu và tiểu cầu do không trải qua bước lọc tách sâu.
Từ một đơn vị máu toàn phần, chỉ khoảng 60% thể tích được thu hồi dưới dạng chế phẩm này, với hàm lượng hemoglobin tối thiểu 10 g trong mỗi 100 ml máu ban đầu. Nhờ chứa nồng độ hemoglobin cao, PRBC được sử dụng phổ biến trong cấp cứu và điều trị các trường hợp mất máu hoặc thiếu máu nặng.

Hồng cầu lắng có nồng độ hồng cầu rất cao, nhưng chứa rất ít hoặc không chứa huyết tương. Một đơn vị thông thường có dung tích dao động từ 250 đến 320 mL, trong đó dung tích hồng cầu (Hematocrit – Hct) đạt khoảng 0.50 đến 0.70 L/L, tương ứng 50-70%. Đặc điểm này giúp chế phẩm có khả năng vận chuyển oxy vượt trội. Khi truyền vào cơ thể, một túi chế phẩm tiêu chuẩn có thể làm tăng nồng độ hemoglobin (Hb) của người lớn thêm khoảng 10 g/L (tương đương 1 g/dL).
Truyền hồng cầu đậm đặc là một trong những cách nhanh nhất để nâng cao nồng độ hemoglobin. Qua đó ổn định thể tích tuần hoàn và phục hồi chức năng hô hấp cho các cơ quan, đặc biệt trong các trường hợp thiếu máu nặng hoặc mất máu cấp. (1)
Sau khi điều chế, chế phẩm được lưu giữ trong điều kiện tiêu chuẩn ở nhiệt độ 2–6°C. Trong môi trường này, thời gian sử dụng dao động 21–35 ngày tùy thuộc loại dung dịch chống đông. Hai loại dung dịch phổ biến được dùng để bảo quản PRBC hiện nay là: Citrate-Phosphate-Dextrose (CPD) cho phép bảo quản trong 21 ngày và Citrate-Phosphate-Dextrose-Adenine (CPDA) kéo dài thời gian bảo quản lên đến 35 ngày.
Theo khuyến nghị, người lớn và phần lớn trẻ em sẽ được xem xét truyền chế phẩm hồng cầu cô đặc khi nồng độ hemoglobin dưới 7 g/dL. Tuy nhiên, quyết định truyền máu không chỉ dựa trên một chỉ số xét nghiệm mà phải cá thể hóa theo tình trạng lâm sàng, mức độ thiếu máu cấp hay mạn, cùng các bệnh lý đi kèm.
Ví dụ, một người bệnh bị thiếu máu mạn tính, nhưng vẫn thích nghi tốt với chỉ số Hb thấp mà không có triệu chứng gì thì không cần truyền máu ngay lập tức. Ngược lại, một người bị mất máu cấp, nhưng chỉ số Hb chưa giảm sâu thì vẫn cần phải truyền máu, vì ưu tiên là ổn định thể tích tuần hoàn. (2)
Các trường hợp có thể được chỉ định truyền hồng cầu lắng, gồm:
Một số trường hợp chống chỉ định truyền chế phẩm máu này, bao gồm:
Để đảm bảo an toàn, chế phẩm hồng cầu cô đặc phải được phân loại theo nhóm máu ABO và Rh trước khi sử dụng nhằm tránh phản ứng truyền máu nguy hiểm. Quy trình thực hiện thường bắt đầu bằng việc lấy túi máu từ nơi bảo quản (ngân hàng máu), xử lý rã đông và tiến hành truyền nhanh trong vòng 30 phút.
Liều lượng truyền phụ thuộc vào tình trạng lâm sàng, cân nặng và mức độ thiếu máu. Phần lớn người bệnh cần khoảng 10–20 ml/kg cân nặng. Với trường hợp thiếu máu mạn tính như Thalassemia, bác sĩ có thể chỉ định liều thấp hơn (dưới 5 ml/kg) và truyền chậm trong khoảng 4 giờ để giảm nguy cơ sốc. Khi người bệnh trong tình trạng nguy kịch và cần nâng Hb nhanh, sản phẩm truyền máu này có thể được truyền đồng thời với dung dịch natri clorua 0,9% nhằm hạn chế phản ứng bất lợi.

Nguy cơ gặp phải tác dụng phụ sau khi truyền PRBC là rất hiếm. Tuy nhiên, người bệnh vẫn có thể gặp các phản ứng sau: (3)
Mỗi đơn vị hồng cầu lắng cho người lớn thường nâng Hb lên khoảng 1 g/dL (tương đương ~10 g/L) hoặc nâng Hematocrit (Hct) lên ~3%.
Tổng chi phí cho phương pháp này không cố định mà phụ thuộc vào nhiều yếu tố:
Để biết chính xác giá dịch vụ, người bệnh nên liên hệ trực tiếp với bệnh viện hoặc cơ sở y tế nơi có nhu cầu thăm khám để được tư vấn và cung cấp thông tin chính xác.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Tóm lại, hồng cầu lắng là chế phẩm máu quan trọng và được sử dụng rộng rãi t trong y học hiện đại. Vai trò của chúng là bù đắp sự thiếu hụt hemoglobin và tăng cường khả năng vận chuyển oxy trong cơ thể. Mặc dù có thể có rủi ro nhất định, nhưng những tiến bộ trong quy trình sản xuất, sàng lọc và quản lý lâm sàng đã giúp giảm thiểu đáng kể các biến chứng, đưa quy trình nhận máu trở nên an toàn và hiệu quả hơn bao giờ hết.