U lympho tuyến giáp (thyroid lymphoma) là một thể bệnh hiếm gặp trong nhóm ung thư tuyến giáp. Khác với các thể ung thư biểu mô tuyến giáp, bệnh lý này có tiến triển lâm sàng nhanh, biểu hiện không đặc hiệu nên việc chẩn đoán thường gặp nhiều thách thức. Vậy đâu là nguyên nhân gây u lympho tuyến giáp? Biểu hiện ra sao và điều trị như thế nào?
U Lymphoma là một dạng ung thư xuất phát từ hệ bạch huyết, mạng lưới bao gồm các mô và cơ quan có vai trò sản xuất, lưu trữ và vận chuyển tế bào bạch cầu, giúp cơ thể chống lại nhiễm trùng. Bệnh thường khởi phát tại các hạch bạch huyết, tuy nhiên trong một số trường hợp hiếm gặp, lymphoma có thể phát sinh từ các tế bào lympho hiện diện trong tuyến giáp.
Tỷ lệ mắc u lympho tuyến giáp rất hiếm gặp trong lâm sàng. Bệnh chỉ chiếm khoảng 1 – 2% tổng số các trường hợp ung thư tuyến giáp và khoảng 1 – 2% các trường hợp u lympho ngoài hạch bạch huyết. Đây là một dạng ung thư đặc biệt thường gặp ở người lớn tuổi (khoảng 60 tuổi). Ngoài ra, lymphoma tuyến giáp gặp ở nữ giới nhiều hơn nam giới, và thường xuất hiện trong độ tuổi từ 65 đến 75. (1)
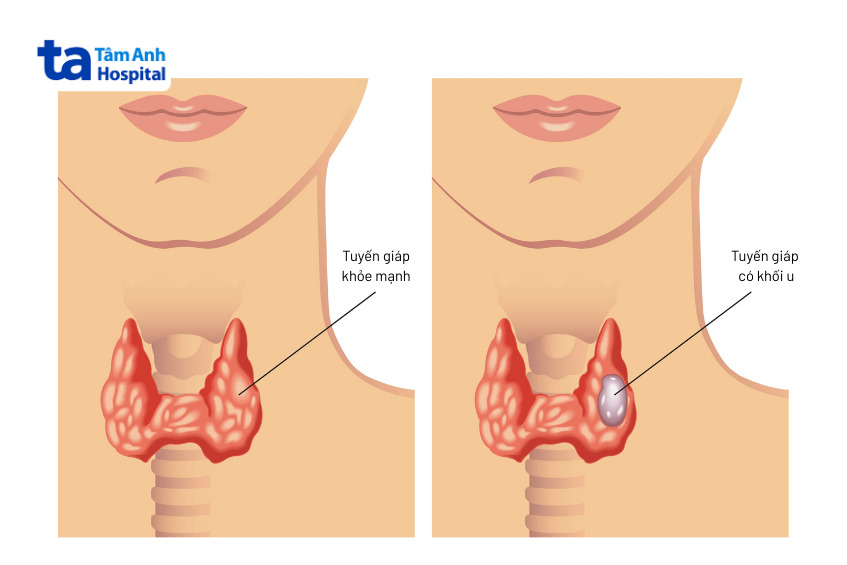
Lymphoma tuyến giáp nguyên phát có xu hướng xuất hiện nhiều hơn ở những bệnh nhân mắc bệnh viêm tuyến giáp Hashimoto, đây là một bệnh lý tự miễn đặc trưng bởi sự thâm nhiễm tuyến giáp do các tế bào lympho.
Tuy nhiên, bệnh nhân cần lưu ý rằng: viêm tuyến giáp Hashimoto là bệnh lý nội tiết phổ biến, trong khi lymphoma tuyến giáp lại là một bệnh lý hiếm gặp chỉ chiếm dưới 5% tổng số các trường hợp ung thư tuyến giáp và dưới 2% các lymphoma phát sinh ngoài hệ thống hạch bạch huyết.
Do đó, hiện tại chưa xác định được yếu tố nguy cơ nào khác có liên quan rõ ràng đến sự phát sinh lymphoma tuyến giáp. Khác với một số dạng ung thư tuyến giáp khác, phơi nhiễm với bức xạ vẫn chưa được chứng minh là có mối liên hệ rõ rệt với bệnh lý này.
U lymphoma tuyến giáp thường biểu hiện bằng sự phì đại rõ rệt của tuyến giáp với cấu trúc chắc và tiến triển nhanh. Tình trạng này có thể gây ra các triệu chứng chèn ép tại chỗ như:
Người bệnh có thể phát hiện một khối u vùng cổ lớn lên nhanh chóng, đi kèm cảm giác đau khi sờ nắn. Trong một số trường hợp, tuyến giáp phì đại chèn ép các tĩnh mạch dẫn máu từ đầu về tim, gây ra hiện tượng sưng hoặc phù mặt. Một số ít bệnh nhân còn xuất hiện các triệu chứng toàn thân liên quan đến lymphoma, bao gồm:
Ngoài ra, lymphoma tuyến giáp có thể dẫn đến tình trạng suy giáp do các tế bào lymphoma xâm lấn và phá hủy mô tuyến giáp bình thường, từ đó làm suy giảm chức năng sản xuất hormone. Các triệu chứng của suy giáp bao gồm:

Hiện chưa có xét nghiệm máu đặc hiệu để chẩn đoán lymphoma tuyến giáp. Quá trình chẩn đoán thường bắt đầu bằng các kỹ thuật chẩn đoán hình ảnh và thủ thuật xâm lấn tối thiểu nhằm thu thập mô bệnh học, các phương pháp bao gồm
Xét nghiệm Thyroid Stimulating Hormone (TSH) không giúp chẩn đoán trực tiếp lymphoma tuyến giáp, nhưng có thể được sử dụng để tầm soát suy giáp – một tình trạng thường đi kèm với bệnh lý này.
Chẩn đoán ban đầu thường được gợi ý thông qua chọc hút bằng kim nhỏ (Fine Needle Aspiration – FNA) tại tuyến giáp và/hoặc các hạch cổ. Tuy nhiên, do FNA thường không cung cấp đủ mô để xác định chính xác lymphoma, nên cần thực hiện thêm các phương pháp lấy mô bổ sung.
Siêu âm vùng cổ thường là bước khảo sát đầu tiên, giúp phát hiện sự phì đại tuyến giáp và có thể phát hiện các hạch vùng lân cận.
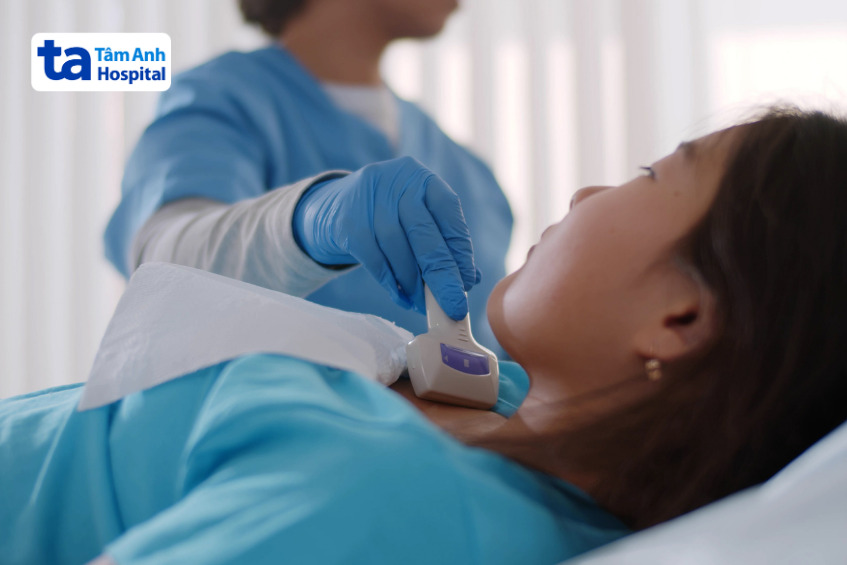
Khi FNA không đủ để chẩn đoán xác định, việc lấy thêm mô sẽ được thực hiện thông qua sinh thiết kim lõi (core needle biopsy). Đây là phương pháp sử dụng kim lớn hơn FNA hay phẫu thuật lấy một mảnh mô nhỏ từ tuyến giáp hoặc hạch lân cận.
Mẫu mô sau đó sẽ được nhuộm hóa mô miễn dịch (immunostains) – kỹ thuật này sử dụng kháng thể đặc hiệu để phát hiện ra các loại protein liên quan đến lymphoma cùng với các xét nghiệm chuyên biệt khác nhằm xác định bản chất chính xác của lymphoma.
Sau khi có chẩn đoán, bệnh nhân sẽ được chỉ định thêm các xét nghiệm bổ sung để đánh giá mức độ lan rộng của lymphoma ngoài tuyến giáp và xác định chính xác giai đoạn của bệnh.
Lymphoma tuyến giáp có thể dẫn đến nhiều biến chứng nghiêm trọng, đe dọa tính mạng người bệnh nếu không được chẩn đoán và điều trị kịp thời. Trong đó, các biến chứng tại chỗ do khối u chèn ép bao gồm: (2)
Ngoài ra, quá trình điều trị lymphoma tuyến giáp cũng có thể gây ra một số biến chứng đáng lưu ý như:
Không giống như các loại ung thư tuyến giáp khác, lymphoma tuyến giáp không được điều trị bằng phẫu thuật cắt bỏ tuyến giáp. Thay vào đó, các phương pháp điều trị chính bao gồm:
Việc điều trị thường do bác sĩ chuyên khoa ung thư nội khoa (medical oncologist) hoặc bác sĩ huyết học đảm trách. Bệnh nhân được xạ trị vùng cổ có nguy cơ cao bị suy giáp sau điều trị, vì vậy cần được theo dõi chức năng tuyến giáp định kỳ bằng xét nghiệm máu.

Tiên lượng của u lymphoma tuyến giáp tương tự như nhiều loại ung thư khác, bệnh lý này còn phụ thuộc vào một số yếu tố quan trọng, bao gồm:
So với các loại ung thư tuyến giáp thường gặp như ung thư nhú hoặc ung thư nang, tiên lượng của lymphoma tuyến giáp nhìn chung kém thuận lợi hơn. Tuy nhiên, nhiều bệnh nhân có khối u còn khu trú, chưa lan rộng vẫn có khả năng được điều trị khỏi hoàn toàn. Một số nghiên cứu cho thấy, việc phối hợp hóa trị và xạ trị có thể mang lại hiệu quả điều trị cao hơn so với đơn trị liệu.
Hiện nay, chưa có biện pháp phòng ngừa đặc hiệu đối với u lympho tuyến giáp do nguyên nhân chính xác gây bệnh vẫn chưa được xác định rõ ràng. Tuy nhiên, đối với những người có nguy cơ cao, đặc biệt là bệnh nhân mắc viêm tuyến giáp Hashimoto được cho là có liên quan đến sự phát triển của lymphoma tuyến giáp, do đó việc chủ động theo dõi sức khỏe tuyến giáp là điều cần thiết.
Các chuyên gia khuyến cáo, mỗi cá nhân nên duy trì lối sống lành mạnh kết hợp với đến bệnh viện thăm khám sức khỏe và tầm soát tuyến giáp định kỳ để kịp thời phát hiện sớm những bất thường. Bệnh cạnh đó, siêu âm vùng cổ, xét nghiệm chức năng tuyến giáp và chọc hút tế bào khi có chỉ định giúp phát hiện sớm những tổn thương nghi ngờ, từ đó hỗ trợ can thiệp hiệu quả và cải thiện tiên lượng bệnh.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
U lympho tuyến giáp là một bệnh lý hiếm gặp, song có thể diễn tiến nhanh và gây ra các biến chứng nghiêm trọng nếu không được nhận diện và xử trí kịp thời. Do đó, việc cập nhật kiến thức chuyên sâu về chẩn đoán, phân loại mô học và lựa chọn phác đồ điều trị phù hợp đóng vai trò then chốt trong quá trình quản lý bệnh. Đồng thời, theo dõi định kỳ ở những đối tượng nguy cơ cao sẽ góp phần phát hiện sớm tổn thương nghi ngờ, từ đó nâng cao khả năng kiểm soát bệnh và cải thiện tiên lượng cho bệnh nhân.