Mệt và khó thở hơn một năm không rõ nguyên nhân, bà Thêm chụp CT tim thì phát hiện bệnh tim bẩm sinh hiếm gặp ở người trưởng thành.

Sau hơn một năm mệt mỏi và khó thở tăng dần khi đi lại, bà Thêm được chẩn đoán mắc dị tật tim bẩm sinh hiếm gặp – thông liên nhĩ thể xoang tĩnh mạch kèm hồi lưu tĩnh mạch phổi bán phần (PAPVR). Đáng chú ý, đây là bệnh thường chỉ phát hiện ở trẻ nhỏ, hiếm gặp ở người trưởng thành, và càng hiếm hơn ở bệnh nhân đã từng đặt máy tạo nhịp.
Trước đó, bà Thêm được đặt máy tạo nhịp hai buồng vì hội chứng suy nút xoang. Tuy nhiên, một năm trở lại đây, bà bắt đầu có cảm giác mệt, khó thở khi vận động. Dù đã đi khám nhiều nơi, kết quả siêu âm tim và X-quang không phát hiện tổn thương rõ ràng, khiến việc điều trị kéo dài mà triệu chứng không cải thiện.
Khi bà đến Trung tâm Tim mạch, Bệnh viện Đa khoa Tâm Anh TP.HCM khám, kết quả siêu âm cho thấy buồng tim phải giãn, kèm tăng áp động mạch phổi – dấu hiệu gợi ý có sự “rò” máu giữa hai buồng tim. Tuy nhiên, hình ảnh bị che khuất bởi dây điện cực máy tạo nhịp khiến bác sĩ chưa xác định được nguyên nhân chính xác.
Chỉ khi chụp CT tim chuyên sâu, bác sĩ mới phát hiện cấu trúc bất thường: một tĩnh mạch phổi bên phải vừa đổ về nhĩ trái như bình thường, vừa đổ sai đường lên tĩnh mạch chủ trên. Đây là dạng dị tật rất hiếm, gọi là hồi lưu tĩnh mạch phổi bán phần kèm thông liên nhĩ thể xoang tĩnh mạch.
BS.CKII Vũ Năng Phúc, Trưởng khoa Tim bẩm sinh, Trung tâm Tim mạch giải thích, ở người bình thường, máu giàu oxy từ phổi trở về tim qua các tĩnh mạch phổi và đổ vào nhĩ trái. Nhưng ở bà Thêm, một phần tĩnh mạch phổi trên bên phải không đổ về nhĩ trái như thông thường mà lại chạy lạc lên tĩnh mạch chủ trên, tạo ra hiện tượng hồi lưu tĩnh mạch phổi bán phần bất thường. Đồng thời, bà còn có một lỗ thông nhỏ nằm ở vùng cao giữa nhĩ phải và nhĩ trái – gọi là thông liên nhĩ thể xoang tĩnh mạch chủ trên.
Sự kết hợp của hai bất thường này khiến máu giàu oxy từ phổi bị chảy ngược sang bên tim phải, làm buồng tim phải giãn to, lưu lượng máu lên phổi tăng gấp nhiều lần và dẫn đến tăng áp động mạch phổi tiến triển. Nếu không phát hiện và điều trị, người bệnh có thể rơi vào suy tim phải, phù chân, tím môi hoặc rối loạn nhịp nặng.
Ngoài ra, dây điện cực máy tạo nhịp đi sát ngay vị trí đường thông bất thường, khiến hình ảnh trên siêu âm tim bị che khuất, dễ dẫn đến chẩn đoán nhầm hoặc bỏ sót dị tật tiềm ẩn.
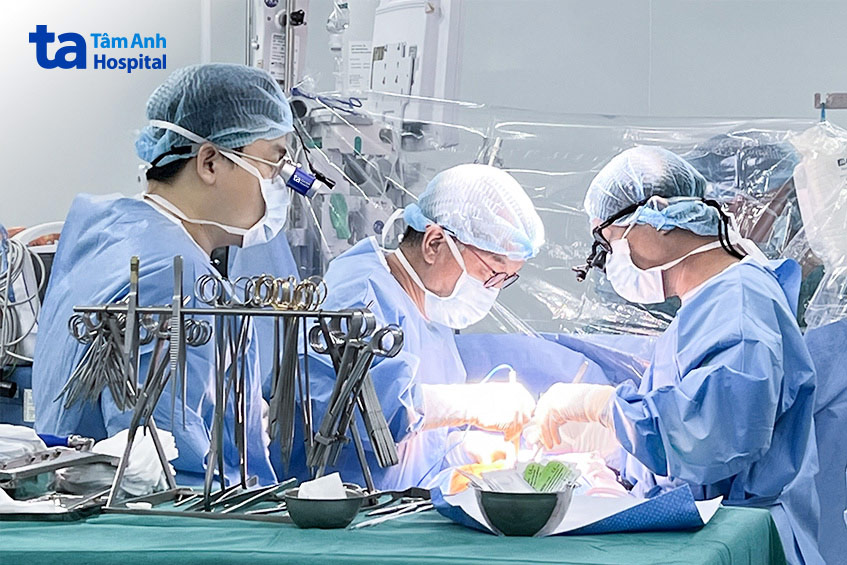
Sau khi hội chẩn đa chuyên khoa giữa các bác sĩ tim bẩm sinh, chẩn đoán hình ảnh và phẫu thuật tim, ê-kíp chọn giải pháp phẫu thuật tạo đường hầm trong tim để chuyển hướng dòng máu về đúng buồng nhĩ trái. ThS.BS Nguyễn Minh Trí Viên, Cố vấn phẫu thuật tim, Bệnh viện Đa khoa Tâm Anh TP.HCM cho biết: “Ca mổ này tiềm ẩn nhiều nguy cơ vì dây điện cực máy tạo nhịp nằm ngay đường nối bất thường. Nếu không tính toán kỹ, việc bóc tách có thể làm đứt hoặc di lệch dây điện cực, khiến bệnh nhân mất nhịp và phải đặt lại máy tạo nhịp”.
Trong ca mổ kéo dài hơn 5 giờ, bác sĩ tạm ngưng máy tạo nhịp, mở tim phải và tĩnh mạch chủ trên để tạo đường hầm chuyển hướng máu từ tĩnh mạch phổi về nhĩ trái, đồng thời giữ lại các đường lưu thông tự nhiên để phòng ngừa hẹp sau này. Sau phẫu thuật, bệnh nhân được kiểm tra và kích hoạt lại máy tạo nhịp an toàn.
Chỉ sau vài ngày, bà Thêm đã có thể đi lại nhẹ nhàng, hết mệt, hết khó thở, xuất viện sau 7 ngày. Kết quả siêu âm tim sau mổ cho thấy buồng tim phải co nhỏ lại, áp lực động mạch phổi trở về gần bình thường, các điện cực hoạt động ổn định.
“Đây là một ca lâm sàng rất đặc biệt. Nếu không chụp CT tim chi tiết, bác sĩ có thể bỏ sót dị tật và điều trị sai hướng. Ca mổ thành công không chỉ nhờ chẩn đoán chính xác mà còn nhờ sự phối hợp chặt chẽ giữa các chuyên khoa. Nhờ vậy, bệnh nhân tránh được nguy cơ tăng áp phổi mạn, suy tim phải và rối loạn nhịp nặng”, bác sĩ Phúc chia sẻ.

Theo bác sĩ Phúc, 1.000 trẻ sinh ra thì có 8 trẻ bị bệnh tim bẩm sinh. Trong đó, hồi lưu tĩnh mạch phổi bán phần và thông liên nhĩ thể xoang tĩnh mạch là dị tật hiếm, chỉ chiếm 0.4-0.7% trong tổng số bệnh tim bẩm sinh, nhưng có thể không biểu hiện triệu chứng suốt nhiều năm. Khi lớn tuổi, người bệnh dễ nhầm lẫn triệu chứng mệt, khó thở với bệnh phổi hay tăng huyết áp, khiến việc phát hiện bị chậm trễ.
Một số yếu tố nguy cơ trong thai kỳ có thể làm tăng khả năng trẻ mắc bệnh tim bẩm sinh gồm mẹ bị đái tháo đường thai kỳ, nhiễm rubella, sử dụng thuốc không an toàn, hút thuốc lá hoặc tiếp xúc với khói thuốc, uống rượu bia thường xuyên. Không có cách phòng ngừa tuyệt đối, nhưng khám thai định kỳ và siêu âm tim thai chuyên sâu có thể phát hiện bệnh sớm để can thiệp kịp thời.
Ở những bệnh nhân đã đặt máy tạo nhịp, hình ảnh trong tim có thể bị che khuất hoặc sai lệch. Do đó khi có triệu chứng bất thường kéo dài, người bệnh nên đi khám sớm để tránh bỏ sót dị tật tiềm ẩn.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH