Xạ trị là một trong ba trụ cột chính trong điều trị ung thư, bên cạnh phẫu thuật và hóa trị. Nhờ sự phát triển của công nghệ hình ảnh và máy gia tốc tuyến tính, các kỹ thuật xạ trị hiện đại ngày nay cho phép đưa tia bức xạ chính xác vào khối u, giúp tiêu diệt tế bào ung thư hiệu quả hơn, đồng thời giảm thiểu tổn thương cho mô lành. Mỗi kỹ thuật xạ trị ung thư có ưu điểm, nguyên lý và phạm vi ứng dụng khác nhau, được bác sĩ lựa chọn phù hợp cho từng loại ung thư và vị trí khối u.

Mục tiêu cốt lõi của xạ trị là cung cấp liều lượng bức xạ tối đa tiêu diệt khối u, đồng thời bảo toàn tối đa các mô và cơ quan lành xung quanh. Nhờ những tiến bộ trong công nghệ hình ảnh, máy tính và các hệ thống phân phối bức xạ tiên tiến (như máy gia tốc tuyến tính), nhiều phương pháp và kỹ thuật xạ trị hiện đại đã ra đời để đạt được mục tiêu này. (1)
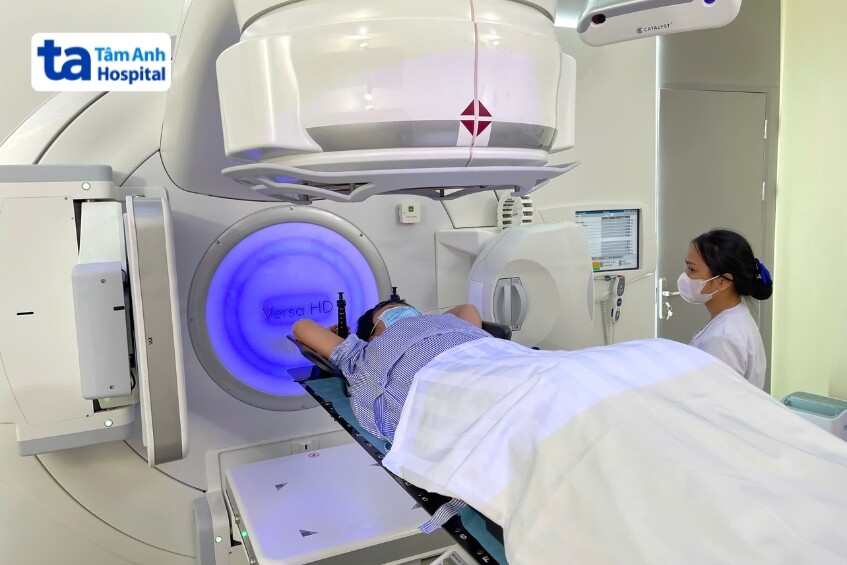
Xạ trị ngoài là phương pháp sử dụng máy gia tốc tuyến tính chiếu tia bức xạ từ bên ngoài cơ thể vào vị trí khối u. Tia xạ được định hướng chính xác nhằm tiêu diệt hoặc làm teo nhỏ tế bào ung thư mà vẫn hạn chế tối đa tổn thương mô lành xung quanh. Xạ trị ngoài cũng bao gồm nhiều kỹ thuật với mức độ hiện đại khác nhau nhằm tối ưu hiệu quả điều trị, chẳng hạn:
3D-CRT là kỹ thuật nền tảng trong xạ trị hiện đại. Phương pháp này sử dụng hình ảnh CT 3D để định vị chính xác khối u và các cấu trúc lân cận. Sau đó, các chùm tia bức xạ được định hình để tạo trường chiếu theo hình dạng khối u, đảm bảo khối u được bao phủ liều cần thiết. Ưu điểm của 3D-CRT là cung cấp hình ảnh 3D trực quan, giúp giảm thiểu chiếu xạ lên các cơ quan mô lành so với kỹ thuật cũ, và là một kỹ thuật đơn giản, hiệu quả cho nhiều khối u có hình học “dễ”. Tuy nhiên, hạn chế của 3D-CRT là khả năng kiểm soát liều xung quanh các Cơ quan Nguy cơ (OAR) kém linh hoạt hơn so với IMRT hoặc VMAT.
IMRT là một kỹ thuật xạ trị tiên tiến, sử dụng máy gia tốc tuyến tính để điều chỉnh cường độ của nhiều chùm tia bức xạ. Phương pháp này cho phép các bác sĩ tạo ra phân bố liều bức xạ phù hợp chính xác với hình dạng bất thường của khối u. Nhờ khả năng phân bố liều linh hoạt này, IMRT đã cải thiện đáng kể tỷ lệ điều trị thành công, đặc biệt đối với các khối u phức tạp hoặc áp sát các cơ quan quan trọng (OAR). Ưu điểm nổi bật của IMRT là khả năng giảm liều phơi nhiễm cho các OAR, giúp bảo vệ mô lành hiệu quả hơn so với kỹ thuật 3D-CRT truyền thống.
SBRT là kỹ thuật xạ trị sử dụng chế độ phân liều cực cao trong ít buổi điều trị (thường chỉ 1–5 phân liều) cho các khối u nhỏ và giới hạn (như phổi, gan, thận, cột sống). Lợi thế rõ ràng của SBRT là khả năng rút ngắn số lần xạ trị tối đa, mang lại sự thuận tiện cho bệnh nhân, đặc biệt là những người không thể phẫu thuật. SBRT có khả năng tiêu diệt khối u hiệu quả trong khi bảo vệ mô lành rất tốt. Kỹ thuật này thường được kết hợp với IMRT/VMAT cùng với các kỹ thuật định vị chính xác cao (IGRT/SGRT) và kiểm soát chuyển động của khối u.
IGRT là một kỹ thuật bổ trợ, trong đó công nghệ chẩn đoán hình ảnh (như chụp kV/MV-CBCT, X-ray 2D/3D) được thực hiện ngay trên bàn điều trị để xác định và căn chỉnh vị trí chính xác của khối u trước và/hoặc giữa buổi xạ trị. Kỹ thuật này rất quan trọng đối với các loại ung thư dễ di chuyển (như phổi, gan) hoặc thay đổi vị trí. Vai trò then chốt của IGRT là giảm thiểu sai lệch đặt tư thế, từ đó cho phép thu hẹp biên an toàn xung quanh khối u, đảm bảo điều trị chính xác cao và giảm liều cho mô lành.
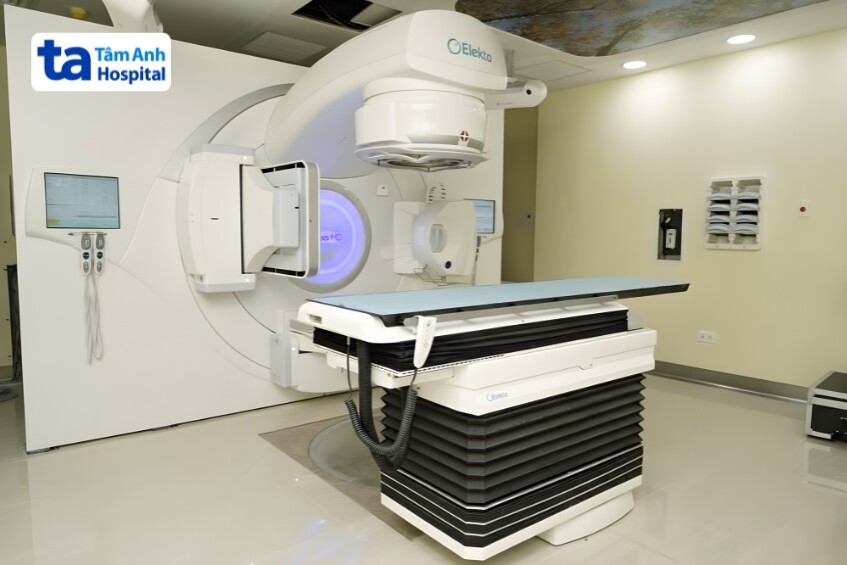
SGRT là kỹ thuật bổ trợ không xâm lấn, sử dụng camera ba chiều để theo dõi chuyển động bề mặt cơ thể theo thời gian thực, đảm bảo tư thế điều trị chính xác.
SGRT mang lại sự tiện lợi đáng kể khi không cần dấu xăm để xác định vị trí và tư thế điều trị, đồng thời giảm thời gian kiểm tra tư thế trước điều trị. Kỹ thuật này đặc biệt hữu ích trong việc bảo vệ tim khi điều trị ung thư vú bên trái, bướu vùng đầu-cổ, nhi…
VMAT thực chất là IMRT được thực hiện dưới dạng quay cung liên tục. Máy (gantry) vừa quay quanh bệnh nhân vừa đồng thời thay đổi khẩu chuẩn và tốc độ liều. Ưu điểm chính của VMAT là khả năng rút ngắn đáng kể thời gian chiếu xạ cho mỗi buổi điều trị so với IMRT nhiều trường tĩnh, trong khi vẫn đạt được chất lượng phân bố liều cao. Tuy nhiên, cần lưu ý rằng chất lượng kế hoạch VMAT phụ thuộc vào mục tiêu tối ưu và không mặc định là “tốt hơn mọi IMRT” nếu kế hoạch không được thiết lập tối ưu.
Xạ trị Proton là một kỹ thuật xạ trị ngoài tiên tiến sử dụng chùm proton thay cho tia photon thông thường. Đặc điểm nổi bật của proton là khả năng giải phóng năng lượng tối đa tại một độ sâu xác định trong mô, được gọi là đỉnh Bragg, sau đó liều bức xạ gần như bằng 0. Nhờ đó, xạ trị Proton giúp giảm đáng kể liều chiếu xạ lên mô lành phía sau khối u, đặc biệt có lợi trong các trường hợp khối u nằm gần cơ quan quan trọng hoặc mô nhạy cảm với bức xạ.
Xạ trị Proton thể hiện ưu thế rõ rệt trong điều trị ung thư ở trẻ em, u não, u nền sọ, u vùng đầu cổ phức tạp và các trường hợp cần hạn chế tối đa tác dụng phụ lâu dài. Tuy nhiên, kỹ thuật này đòi hỏi hệ thống thiết bị hiện đại, chi phí đầu tư và vận hành cao, cũng như quy trình lập kế hoạch và kiểm soát chất lượng nghiêm ngặt. Vì vậy, xạ trị Proton hiện chưa phổ biến và được xem là xu hướng phát triển quan trọng của xạ trị trong tương lai.
Xạ trị áp sát là một phương pháp điều trị ung thư sử dụng nguồn phóng xạ đặt trực tiếp vào trong hoặc gần khối u. Khác với xạ trị ngoài, xạ trị áp sát đưa chất phóng xạ tiếp xúc rất gần mô cần điều trị, giúp tia xạ tác động mạnh lên tế bào ung thư và hạn chế ảnh hưởng lên mô lành.
Xạ trị áp sát liều thấp sử dụng nguồn phóng xạ phát liều thấp liên tục trong nhiều giờ đến nhiều ngày. Nguồn xạ có thể được đặt cố định tạm thời hoặc vĩnh viễn tùy loại ung thư. LDR thường áp dụng cho ung thư tuyến tiền liệt, ung thư cổ tử cung, hoặc một số khối u đầu và cổ.
Ưu điểm:
HDR sử dụng nguồn phóng xạ liều cao với thời gian chiếu ngắn (vài phút). Người bệnh sẽ được điều trị theo nhiều phiên, mỗi phiên kéo dài 5 đến 20 phút. Đây là kỹ thuật phổ biến và hiện đại nhất trong nhóm xạ trị áp sát, thường dùng cho ung thư cổ tử cung, vú, tuyến tiền liệt, hoặc khối u mô mềm.
Ưu điểm:

PDR là dạng kết hợp giữa LDR và HDR. Thay vì chiếu liều thấp liên tục (LDR), PDR chia liều thành các “xung” nhỏ phát ra theo từng nhịp, mỗi nhịp cách nhau khoảng 1 giờ. Mỗi xung liều thấp giúp mô phỏng tác dụng sinh học tương tự LDR, nhưng vẫn tận dụng được độ chính xác của thiết bị HDR.
Ưu điểm:
Xạ trị toàn thân là phương pháp đưa chất phóng xạ vào cơ thể qua đường uống hoặc tiêm tĩnh mạch. Chất này theo dòng máu đến các vị trí ung thư và phát tia để tiêu diệt tế bào ác tính. Phương pháp này đặc biệt hữu ích cho các ung thư có khả năng lan rộng hoặc di căn.
I-131 được uống dưới dạng viên hoặc dung dịch. Tuyến giáp và tế bào ung thư tuyến giáp có khả năng hấp thu iod mạnh, nên I-131 đi vào đúng vị trí này và phát tia beta để tiêu diệt tế bào ung thư còn sót sau phẫu thuật hoặc khối u tái phát/di căn.
Ưu điểm:
Lu-177 gắn lên các phân tử đánh dấu (như PSMA hoặc DOTATATE). Khi tiêm vào cơ thể, phân tử này tìm đến tế bào ung thư có thụ thể tương ứng, mang theo Lu-177 để phát tia beta phá hủy tế bào ung thư.
Ưu điểm:
Ra-223 có cấu trúc tương tự canxi nên tập trung vào vùng xương bị tổn thương. Tại đây Ra-223 phát tia alpha năng lượng cao để tiêu diệt tế bào ung thư di căn trong xương.
Ưu điểm:
Y-90 được đưa vào gan thông qua catheter đi vào động mạch gan. Các vi cầu chứa Y-90 sẽ bám vào mạch máu nuôi khối u gan và phát tia beta để tiêu diệt tế bào ung thư tại chỗ.
Ưu điểm:
Thực tế, không có một kỹ thuật xạ trị nào được coi là “tốt nhất” cho mọi trường hợp ung thư. Điều này xuất phát từ bản chất đa dạng của bệnh ung thư, trong đó việc lựa chọn kỹ thuật tối ưu cần tuân theo nguyên tắc cá thể hóa điều trị.
Quyết định xạ trị là sự cân nhắc tổng hợp của nhiều yếu tố then chốt, bao gồm loại, kích thước và vị trí khối u, mối liên quan với các cơ quan nguy cơ, tình trạng thể chất của người bệnh, mục tiêu điều trị (triệt căn hay giảm nhẹ), cũng như hạ tầng kỹ thuật và quy trình kiểm soát chất lượng (QA) của trung tâm xạ trị.
Việc phối hợp chính xác các yếu tố này giúp đội ngũ chuyên gia lựa chọn được phác đồ và kỹ thuật phù hợp (như IMRT, VMAT hay SBRT), nhằm tối đa hóa hiệu quả tiêu diệt khối u và bảo tồn mô lành tối đa.
Để đặt lịch khám, tư vấn, xạ trị tại Hệ thống Bệnh viện Đa khoa Tâm Anh, Quý khách hàng có thể liên hệ theo thông tin:
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Sự đa dạng và chính xác của các kỹ thuật xạ trị hiện đại đã giúp nâng cao đáng kể hiệu quả điều trị ung thư cho người bệnh. Tuy nhiên, việc lựa chọn kỹ thuật nào cần được quyết định bởi đội ngũ y tế, dựa trên tình trạng cụ thể của từng người bệnh. Hiểu rõ về các kỹ thuật xạ trị giúp người bệnh chủ động hơn trong quá trình điều trị và hợp tác hiệu quả với bác sĩ để đạt kết quả tối ưu.
Baskar, R., Lee, K. A., Yeo, R., & Yeoh, K. (2012). Cancer and radiation therapy: current advances and future directions. International Journal of Medical Sciences, 9(3), 193–199. https://doi.org/10.7150/ijms.3635.