Hội chứng Edwards (Trisomy 18) xảy ra do tình trạng rối loạn nhiễm sắc thể xuất hiện ở trứng hoặc tinh trùng trước khi hình thành bào thai, gây ra các dị tật thai nhi nghiêm trọng. Hội chứng được mô tả lần đầu năm 1960, do John Edwards và cộng sự phát hiện. Đến nay, nguyên nhân chính xác dẫn đến bất thường trisomy 18 vẫn chưa được xác định và tiên lượng điều trị thành công rất dè dặt.
Hội chứng Edwards (còn gọi là trisomy 18) là tình trạng di truyền nghiêm trọng ảnh hưởng trực tiếp đến nhiều cơ quan trong cơ thể. Thông trường, mỗi tế bào trong cơ thể người có 46 nhiễm sắc thể được xếp thành 23 cặp NST, trong đó có hai nhiễm sắc thể số 18. Tuy nhiên trẻ mắc hội chứng Edwards có 47 nhiễm sắc thể, trong đó có ba bản sao nhiễm sắc thể 18 do thay đổi bất thường ở tinh trùng hoặc trứng trước khi thụ thai, làm rối loạn quá trình phát triển và gây ra nhiều dị tật nghiêm trọng cho thai nhi.
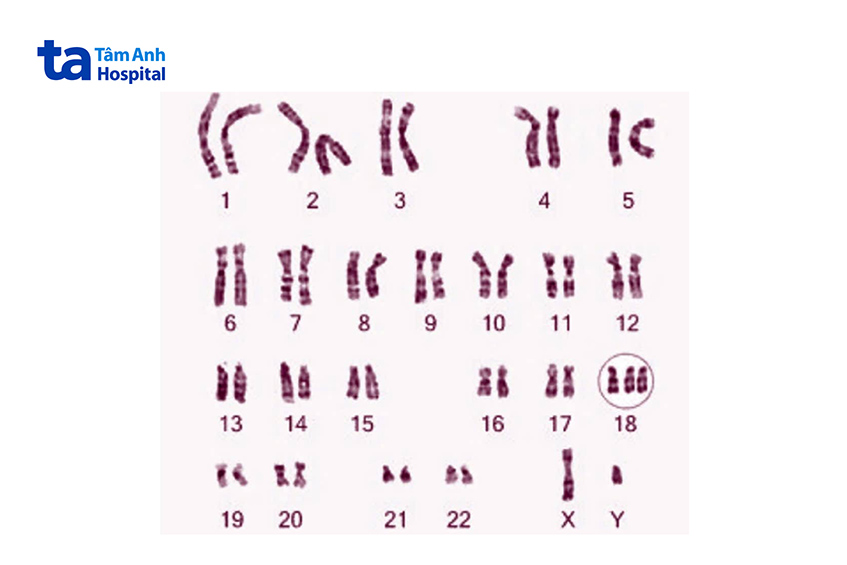
Hội chứng Edwards hay Trisomy 18 là một trong những rối loạn số lượng nhiễm sắc thể thường gặp, đứng thứ hai sau hội chứng Down – Trisomy 21. Hầu hết các trường hợp có hội chứng Edwards được chẩn đoán trước sinh, thông qua sàng lọc trước sinh như xét nghiệm máu và siêu âm trong thai kỳ. Tuy nhiên vẫn có những trường hợp được phát hiện khi thai đã chết lưu hoặc trên trẻ sinh sống. Edwards có liên quan đến tuổi mẹ cao. Hiện nay, tỉ lệ mắc hội chứng này có xu hướng tăng theo cùng với độ tuổi trung bình của sản phụ tăng lên. (1)
Hội chứng Edwards (Trisomy 18) được phát hiện lần đầu vào năm 1960, do nhà nghiên cứu Di truyền học người Anh John Hilton Edwards phát hiện. Trong nghiên cứu, ông mô tả mối liên hệ giữa bất thường nhiễm sắc thể số 18 với những dị tật nghiêm trọng và khiếm khuyết mặt nhận thức ở trẻ sơ sinh. (2)
Có ba dạng chính của căn bệnh Edwards, bao gồm trisomy 18 toàn bộ (Complete trisomy 18) , trisomy 18 khảm (Mosaic trisomy 18) và trisomy 18 một phần (Partial trisomy 18). Trong đó, trisomy 18 toàn phần chiếm đến 94% số ca mắc, khi tất cả các tế bào trong cơ thể đều có ba bản sao của nhiễm sắc thể 18. Trisomy 18 khảm xảy ra khi vừa có tế bào có 2 nhiễm sắc thể 18 và cả tế bào có 3 nhiễm sắc thể 18. Cuối cùng, trisomy 18 một phần thường do bố hoặc mẹ mang đột biến chuyển đoạn cân bằng hoặc đảo đoạn nhiễm sắc thể 18.
Trẻ mắc bệnh sẽ mắc đa dị tật bẩm sinh nghiêm trọng. Các dị tật này có thể được phát hiện trong thai kỳ qua siêu âm hoặc sau sinh với các dấu hiệu lâm sàng. Hội chứng Edwards có nguy cơ cao bị sẩy thai và thai chết lưu. (3)
Bác sĩ có thể nghi ngờ thai nhi mắc hội chứng Edward ở tam cá nguyệt thứ nhất hoặc thứ hai, với các dấu hiệu sau:
Trẻ mắc hội chứng Edwards thường có nhiều bất thường nghiêm trọng ở nhiều cơ quan như:

Nguyên nhân chính xác gây ra hội chứng Edwards vẫn chưa định xác định. Trisomy 18 xảy ra do nhiễm sắc thể không phân ly trong quá trình giảm phân khi tạo ra trứng hoặc tinh trùng, khiến một trong các giao tử mang thêm một nhiễm sắc thể số 18. Khi giao tử này kết hợp với giao tử bình thường thì thai nhi sẽ có tổng cộng 47 nhiễm sắc thể thay vì 46 như bình thường, dẫn đến những bất thường về cơ thể, nhận thức và tăng nguy cơ tử vong thai nhi.
Mặc dù nguyên nhân chính xác dẫn đến hội chứng Edwards vẫn chưa được xác định, tuy nhiên nhiều nghiên cứu đồng thuận về việc sinh con bị hội chứng Edward gia tăng ở phụ nữ lớn tuổi hoặc bản thân, gia đình ghi nhận trường hợp từng sinh con mắc Trisomy 18.
Tuổi của mẹ có ảnh hưởng lớn đến nguy cơ mắc hội chứng này, đặc biệt là sau 35 tuổi, với tỷ lệ mắc tăng nhanh và đạt mức cao nhất vào khoảng 45 tuổi (4). Do đó, các cặp vợ chồng nên sinh con trước tuổi 30 và bé thứ hai trước 35 tuổi để giúp con khỏe mạnh và phát triển tốt. Điều này cũng giúp giảm nguy cơ con trẻ mắc các dị tật bẩm sinh, từ đó tạo điều kiện thuận lợi cho việc chăm sóc và nuôi dưỡng con cái.
Hội chứng Edwards ảnh hưởng nghiêm trọng đến sự phát triển thể chất, trí tuệ và tuổi thọ của trẻ. Trẻ mắc hội chứng này thường có các dị tật bẩm sinh nghiêm trọng về tim, phổi, não, hệ tiêu hóa và xương, khiến tiên lượng sống của trẻ rất thấp. Phần lớn trẻ không thể sống qua một năm đầu tiên, còn những trẻ sống lâu hơn cần sự hỗ trợ chăm sóc y tế đặc biệt để duy trì sự sống.
Vì vậy bố mẹ cần hết sức lưu ý tư vấn di truyền trước khi có kế hoạch có con, thăm khám thai theo các mốc định kỳ tại bệnh viện và cơ sở y tế uy tín và tham khảo tư vấn của bác sĩ để chuẩn bị tốt hơn cho quá trình quản lý thai kỳ, chăm sóc trẻ sơ sinh mắc hội chứng này.
Nhờ sự tiến bộ của các kỹ thuật chẩn đoán y khoa hiện đại, ngày nay hội chứng Edwards có thể được phát hiện trước sinh. Việc phát hiện sớm hội chứng bất thường trisomy 18 cũng như các rối loạn nhiễm sắc thể góp phần giúp bác sĩ và gia đình đưa ra các quyết định, sự chuẩn bị trước các tình huống.
Sàng lọc trước sinh giúp xác định nguy cơ bào thai mắc Trisomy 18. Các phương pháp tầm soát ban đầu như siêu âm thai nhi, Combined test, NIPT giúp bác sĩ và gia đình quyết định có nên thực hiện thêm xét nghiệm chẩn đoán hay không. Nếu kết quả sàng lọc thấy nguy cơ cao, bác sĩ sẽ đề xuất xét nghiệm chẩn đoán chuyên sâu như chọc ối, sinh thiết gai nhau để xác định.

Chọc ối, kỹ thuật sinh thiết gai nhau là phương pháp chẩn đoán có độ chính xác cao, thường được chỉ định để chẩn đoán xác định khi có các bất thường, dị tật thai nhi, trong đó có hội chứng Edwards.
Phương pháp chọc ối được thực hiện vào tuần tuổi thai thứ 15-20. Để thu được mẫu nước ối, bác sĩ sẽ dùng kim nhỏ chọc qua thành bụng người mẹ dưới hướng dẫn của siêu âm để lấy mẫu nước ối, sau đó mẫu nước ối sẽ được phân tích bộ nhiễm sắc thể.
Phương pháp sinh thiết gai nhau được thực hiện vào khoảng tuần tuổi thai thứ 10 đến 13. Mẫu mô bánh nhau sẽ được thu thập dưới hướng dẫn siêu âm, sau đó mẫu mô nhau sẽ được phân tích bộ nhiễm sắc thể.
Nếu trẻ sinh ra mang các bất thường nghi ngờ hội chứng Edwards như tay nắm chặt, dị tật tim, đầu nhỏ, chậm phát triển, bác sĩ có thể thực hiện xét nghiệm di truyền để xác định loại dị tật mà trẻ mắc phải.
Đối với trường hợp thuộc nhóm đối tượng nguy cơ cao như người vợ trên 35 tuổi, tiền sử cá nhân hoặc gia đình sinh con mắc hội chứng này có kế hoạch mang thai nhờ kỹ thuật hỗ trợ sinh sản, bác sĩ có thể tư vấn xét nghiệm di truyền tiền làm tổ (PGT). Kỹ thuật sinh thiết phôi hiện đại có khả năng phát hiện nhiều bất thường liên quan đột biến gen, rối loạn nhiễm sắc thể, giúp bác sĩ đưa ra chẩn đoán, kế hoạch xử trí phù hợp.

Hiện nay, hội chứng Edwards không thể chữa khỏi hoàn toàn do rối loạn di truyền xảy ra trong quá trình phân chia tế bào, hình thành cơ thể. Bất thường Trisomy 18 gây ra nhiều dị tật nghiêm trọng, giảm khả năng sống của trẻ.
Tiên lượng của trẻ mắc hội chứng Edwards rất thấp. Có đến 50% trẻ tử vong trong vòng 2 tuần sau sinh, 90% không sống quá một năm. Đối với trường hợp mắc Trisomy 18 thể khảm có thể sống lâu hơn, song trẻ đối mặt với những vấn đề sức khỏe nghiêm trọng.
Hội chứng Edwards xảy ra một cách ngẫu nhiên do đột biến số lượng nhiễm sắc thể trong quá trình giảm phân, khiến một bản sao thừa của nhiễm sắc thể 18 xuất hiện trong tế bào thai nhi. Vì đây là một lỗi di truyền không thể kiểm soát, không có biện pháp phòng ngừa hoàn toàn đối với hội chứng Trisomy 18.
Tuy nhiên, nhiều nghiên cứu đã chỉ ra rằng tuổi của mẹ có ảnh hưởng đáng kể đến nguy cơ mắc hội chứng này. Càng lớn tuổi, đặc biệt sau 35 tuổi, nguy cơ sinh con mắc bệnh và các dị tật bẩm sinh khác do bất thường nhiễm sắc thể tăng lên đáng kể. Chính vì vậy, các chuyên gia y tế khuyến nghị các cặp vợ chồng nên sinh con trước tuổi 35 để giảm nguy cơ dị tật bẩm sinh và đảm bảo điều kiện chăm sóc, nuôi dưỡng trẻ tốt nhất.
Hoặc như đã đề cập bên trên, với những nhóm đối tượng nguy cơ cao như mẹ lớn tuổi, tiền căn sanh con mắc phải hội chứng này có thể được tư vấn di truyền, và nếu có chỉ định thì các bệnh nhân này sẽ được sinh thiết phôi khi làm thụ tinh trong ống nghiệm để làm giảm nguy cơ phôi thai có bất thường nhiễm sắc thể.
Edwards và hội chứng Patau đều là rối loạn nhiễm sắc thể do thừa một bản sao của nhiễm sắc thể, gây ra các dị tật bẩm sinh nặng và tỷ lệ trẻ sống sót rất thấp. Trisomy 18 ảnh hưởng đến nhiều cơ quan như tay, chân, hộp sọ và tim, trong khi đó Trisomy 13 gây dị tật nghiêm trọng về mặt, não. Cả hai hội chứng đều có thể được phát hiện trong thai kỳ bằng các kỹ thuật tầm soát, chẩn đoán chuyên sâu, giúp bác sĩ và gia đình có kế hoạch, quyết định phù hợp.
Thai bị Trisomy 18 thường chậm phát triển trong tử cung và bị sảy trong tam cá nguyệt đầu tiên, hoặc thai ngừng phát triển ở khoảng tháng thứ 7 của thai kỳ. Một số ít trường hợp trẻ được sinh ra đời và sống lâu hơn một năm, tuy nhiên trẻ không thể sống tự lập mà cần sự hỗ trợ y tế, chăm sóc đặc biệt.
HỆ THỐNG BỆNH VIỆN ĐA KHOA TÂM ANH
Hội chứng Edwards gây ra các dị tật bẩm sinh thai nhi nghiêm trọng và đến nay chưa xác định nguyên nhân chính xác gây ra. Tuy vậy, hội chứng này có thể phát hiện sớm, ngay trong thai kỳ bằng các kỹ thuật sàng lọc, chẩn đoán hiện đại. Bác sĩ Bích Phương khuyến nghị thai phụ nên chú ý các mốc thăm khám thai quan trọng, thực hiện các chẩn đoán chuyên sâu nếu phát hiện nguy cơ cao. Đối với trường hợp người mẹ thuộc nhóm nguy cơ cao và làm thụ tinh ống nghiệm, có thể cần sàng lọc phôi trước khi chuyển.